ਸਮੱਗਰੀ
ਧੋਖੇਬਾਜ਼-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ
ਇੱਕ ਦੁਰਲੱਭ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀ, ਟੀਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ ਦੀ ਵਿਸ਼ੇਸ਼ਤਾ ਭਰੂਣ ਦੇ ਜੀਵਨ ਦੇ ਦੌਰਾਨ ਖੋਪੜੀ ਅਤੇ ਚਿਹਰੇ ਦੇ ਜਨਮ ਦੇ ਨੁਕਸਾਂ ਦੇ ਵਿਕਾਸ ਦੁਆਰਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ ਚਿਹਰੇ, ਕੰਨਾਂ ਅਤੇ ਅੱਖਾਂ ਦੇ ਵਿਕਾਰ ਹੁੰਦੇ ਹਨ. ਸੁਹਜ ਅਤੇ ਕਾਰਜਸ਼ੀਲ ਨਤੀਜੇ ਘੱਟ ਜਾਂ ਘੱਟ ਗੰਭੀਰ ਹੁੰਦੇ ਹਨ ਅਤੇ ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਬਹੁਤ ਸਾਰੇ ਸਰਜੀਕਲ ਦਖਲ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ. ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਚਾਰਜ ਲੈਣ ਨਾਲ ਜੀਵਨ ਦੀ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਗੁਣਵੱਤਾ ਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਿਆ ਜਾ ਸਕਦਾ ਹੈ.
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ ਕੀ ਹੈ?
ਪਰਿਭਾਸ਼ਾ
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ (ਐਡਵਰਡ ਟ੍ਰੇਚਰ ਕੋਲਿਨਸ ਦੇ ਨਾਮ ਤੇ, ਜਿਸਨੇ ਪਹਿਲੀ ਵਾਰ 1900 ਵਿੱਚ ਇਸਦਾ ਵਰਣਨ ਕੀਤਾ ਸੀ) ਇੱਕ ਦੁਰਲੱਭ ਜਮਾਂਦਰੂ ਬਿਮਾਰੀ ਹੈ ਜੋ ਜਨਮ ਤੋਂ ਹੀ ਸਰੀਰ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ ਦੇ ਘੱਟ ਜਾਂ ਘੱਟ ਗੰਭੀਰ ਵਿਗਾੜਾਂ ਦੇ ਨਾਲ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ. ਚਿਹਰਾ, ਅੱਖਾਂ ਅਤੇ ਕੰਨ. ਹਮਲੇ ਦੁਵੱਲੇ ਅਤੇ ਸਮਰੂਪ ਹਨ.
ਇਸ ਸਿੰਡਰੋਮ ਨੂੰ ਫ੍ਰਾਂਸੈਸਚੇਟੀ-ਕਲੇਨ ਸਿੰਡਰੋਮ ਜਾਂ ਮੈਂਡੀਬੁਲੋ-ਚਿਹਰੇ ਦੇ ਡਾਇਸੋਸਟੋਸਿਸ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਬਿਨਾਂ ਅੰਤ ਦੀਆਂ ਅਸਧਾਰਨਤਾਵਾਂ ਦੇ.
ਕਾਰਨ
ਇਸ ਸਿੰਡਰੋਮ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋਣ ਲਈ ਹੁਣ ਤੱਕ ਤਿੰਨ ਜੀਨ ਜਾਣੇ ਜਾਂਦੇ ਹਨ:
- TCOF1 ਜੀਨ, ਕ੍ਰੋਮੋਸੋਮ 5 ਤੇ ਸਥਿਤ ਹੈ,
- POLR1C ਅਤੇ POLR1D ਜੀਨ, ਕ੍ਰਮਵਾਰ ਕ੍ਰੋਮੋਸੋਮਜ਼ 6 ਅਤੇ 13 ਤੇ ਸਥਿਤ ਹਨ.
ਇਹ ਜੀਨ ਪ੍ਰੋਟੀਨ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਨਿਰਦੇਸ਼ਤ ਕਰਦੇ ਹਨ ਜੋ ਚਿਹਰੇ ਦੇ structuresਾਂਚਿਆਂ ਦੇ ਭਰੂਣ ਵਿਕਾਸ ਵਿੱਚ ਮੁੱਖ ਭੂਮਿਕਾ ਨਿਭਾਉਂਦੇ ਹਨ. ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੂਜੇ ਮਹੀਨੇ ਦੌਰਾਨ ਚਿਹਰੇ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ ਦੇ ਹੱਡੀਆਂ ਦੇ structuresਾਂਚਿਆਂ (ਮੁੱਖ ਤੌਰ ਤੇ ਹੇਠਲੇ ਅਤੇ ਉਪਰਲੇ ਜਬਾੜਿਆਂ ਅਤੇ ਚੀਕਾਂ ਦੀਆਂ ਹੱਡੀਆਂ) ਅਤੇ ਨਰਮ ਟਿਸ਼ੂਆਂ (ਮਾਸਪੇਸ਼ੀਆਂ ਅਤੇ ਚਮੜੀ) ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਵਿਘਨ ਪਾਉਂਦੇ ਹਨ. ਪਿੰਨਾ, ਕੰਨ ਨਹਿਰ ਦੇ ਨਾਲ ਨਾਲ ਮੱਧ ਕੰਨ (ssਸਿਕਲਸ ਅਤੇ / ਜਾਂ ਕੰਨ ਦੇ ਛਾਲੇ) ਦੇ structuresਾਂਚੇ ਵੀ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੇ ਹਨ.
ਡਾਇਗਨੋਸਟਿਕ
ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੂਜੇ ਤਿਮਾਹੀ ਦੇ ਅਲਟਰਾਸਾoundਂਡ ਤੋਂ ਚਿਹਰੇ ਦੀਆਂ ਖਰਾਬੀਆਂ ਦਾ ਸ਼ੱਕ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਕੰਨਾਂ ਦੇ ਮਹੱਤਵਪੂਰਣ ਵਿਕਾਰ ਦੇ ਮਾਮਲਿਆਂ ਵਿੱਚ. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀ ਚੁੰਬਕੀ ਗੂੰਜ ਇਮੇਜਿੰਗ (ਐਮਆਰਆਈ) ਦੀ ਇੱਕ ਬਹੁ -ਅਨੁਸ਼ਾਸਨੀ ਟੀਮ ਦੁਆਰਾ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਜਾਂਚ ਦੀ ਸਥਾਪਨਾ ਕੀਤੀ ਜਾਏਗੀ, ਜਿਸ ਨਾਲ ਵਿਗਾੜਾਂ ਨੂੰ ਵਧੇਰੇ ਸ਼ੁੱਧਤਾ ਨਾਲ ਵੇਖਿਆ ਜਾ ਸਕਦਾ ਹੈ.
ਜ਼ਿਆਦਾਤਰ ਸਮੇਂ, ਤਸ਼ਖ਼ੀਸ ਜਨਮ ਵੇਲੇ ਜਾਂ ਜਲਦੀ ਬਾਅਦ ਕੀਤੀ ਗਈ ਸਰੀਰਕ ਜਾਂਚ ਦੁਆਰਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਵਿਗਾੜਾਂ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਪਰਿਵਰਤਨਸ਼ੀਲਤਾ ਦੇ ਕਾਰਨ, ਇਸਦੀ ਪੁਸ਼ਟੀ ਕਿਸੇ ਵਿਸ਼ੇਸ਼ ਕੇਂਦਰ ਵਿੱਚ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ. ਖੂਨ ਦੇ ਨਮੂਨੇ 'ਤੇ ਇੱਕ ਜੈਨੇਟਿਕ ਟੈਸਟ ਨੂੰ ਸ਼ਾਮਲ ਜੈਨੇਟਿਕ ਅਸਧਾਰਨਤਾਵਾਂ ਦੀ ਭਾਲ ਕਰਨ ਦਾ ਆਦੇਸ਼ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ.
ਕੁਝ ਹਲਕੇ ਰੂਪਾਂ ਵੱਲ ਕਿਸੇ ਦਾ ਧਿਆਨ ਨਹੀਂ ਜਾਂਦਾ ਜਾਂ ਅਚਾਨਕ ਦੇਰ ਨਾਲ ਪਤਾ ਲੱਗ ਜਾਂਦਾ ਹੈ, ਉਦਾਹਰਣ ਵਜੋਂ ਪਰਿਵਾਰ ਵਿੱਚ ਨਵੇਂ ਕੇਸ ਦੇ ਸਾਹਮਣੇ ਆਉਣ ਤੋਂ ਬਾਅਦ.
ਇੱਕ ਵਾਰ ਤਸ਼ਖ਼ੀਸ ਕੀਤੇ ਜਾਣ ਤੋਂ ਬਾਅਦ, ਬੱਚੇ ਨੂੰ ਵਾਧੂ ਪ੍ਰੀਖਿਆਵਾਂ ਦੀ ਲੜੀ ਦੇ ਅਧੀਨ ਕੀਤਾ ਜਾਂਦਾ ਹੈ:
- ਚਿਹਰੇ ਦੀ ਇਮੇਜਿੰਗ (ਐਕਸ-ਰੇ, ਸੀਟੀ ਸਕੈਨ ਅਤੇ ਐਮਆਰਆਈ),
- ਕੰਨ ਦੀ ਜਾਂਚ ਅਤੇ ਸੁਣਵਾਈ ਦੇ ਟੈਸਟ,
- ਨਜ਼ਰ ਦਾ ਮੁਲਾਂਕਣ,
- ਸਲੀਪ ਐਪਨੀਆ (ਪੋਲੀਸੋਮਨੋਗ੍ਰਾਫੀ) ਦੀ ਖੋਜ ਕਰੋ ...
ਸਬੰਧਤ ਲੋਕ
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ 50 ਨਵਜੰਮੇ ਬੱਚਿਆਂ, ਲੜਕੀਆਂ ਅਤੇ ਮੁੰਡਿਆਂ ਦੋਵਾਂ ਵਿੱਚੋਂ ਇੱਕ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦਾ ਹੈ. ਅੰਦਾਜ਼ਾ ਲਗਾਇਆ ਗਿਆ ਹੈ ਕਿ ਫਰਾਂਸ ਵਿੱਚ ਹਰ ਸਾਲ ਲਗਭਗ 000 ਨਵੇਂ ਕੇਸ ਸਾਹਮਣੇ ਆਉਂਦੇ ਹਨ.
ਜੋਖਮ ਕਾਰਕ
ਜੈਨੇਟਿਕ ਟ੍ਰਾਂਸਮਿਸ਼ਨ ਦੇ ਜੋਖਮਾਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਇੱਕ ਰੈਫਰਲ ਸੈਂਟਰ ਵਿੱਚ ਜੈਨੇਟਿਕ ਕਾਉਂਸਲਿੰਗ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਲਗਭਗ 60% ਕੇਸ ਅਲੱਗ -ਥਲੱਗ ਹੁੰਦੇ ਹਨ: ਬੱਚਾ ਪਰਿਵਾਰ ਦਾ ਪਹਿਲਾ ਮਰੀਜ਼ ਹੁੰਦਾ ਹੈ. ਇੱਕ ਜੈਨੇਟਿਕ ਦੁਰਘਟਨਾ ਦੇ ਬਾਅਦ ਵਿਗਾੜ ਵਾਪਰਦਾ ਹੈ ਜਿਸਨੇ ਗਰੱਭਧਾਰਣ ਕਰਨ ਵਿੱਚ ਸ਼ਾਮਲ ਇੱਕ ਜਾਂ ਦੂਜੇ ਪ੍ਰਜਨਨ ਕੋਸ਼ਿਕਾਵਾਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕੀਤਾ ("ਡੀ ਨੋਵੋ" ਪਰਿਵਰਤਨ). ਪਰਿਵਰਤਿਤ ਜੀਨ ਫਿਰ ਉਸਦੇ ਉੱਤਰਾਧਿਕਾਰੀਆਂ ਨੂੰ ਦਿੱਤਾ ਜਾਵੇਗਾ, ਪਰ ਉਸਦੇ ਭੈਣ -ਭਰਾਵਾਂ ਲਈ ਕੋਈ ਖਾਸ ਜੋਖਮ ਨਹੀਂ ਹੈ. ਹਾਲਾਂਕਿ, ਇਸਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਕਿ ਕੀ ਉਸਦੇ ਮਾਪਿਆਂ ਵਿੱਚੋਂ ਕੋਈ ਅਸਲ ਵਿੱਚ ਸਿੰਡਰੋਮ ਦੇ ਇੱਕ ਮਾਮੂਲੀ ਰੂਪ ਤੋਂ ਪੀੜਤ ਨਹੀਂ ਹੈ ਅਤੇ ਇਸ ਨੂੰ ਜਾਣੇ ਬਗੈਰ ਪਰਿਵਰਤਨ ਕਰ ਰਿਹਾ ਹੈ.
ਦੂਜੇ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਬਿਮਾਰੀ ਵਿਰਾਸਤ ਵਿੱਚ ਹੁੰਦੀ ਹੈ. ਅਕਸਰ, ਹਰੇਕ ਗਰਭ ਅਵਸਥਾ ਦੇ ਨਾਲ ਸੰਚਾਰ ਦਾ ਜੋਖਮ ਦੋ ਵਿੱਚੋਂ ਇੱਕ ਹੁੰਦਾ ਹੈ, ਪਰੰਤੂ ਇਸ ਵਿੱਚ ਸ਼ਾਮਲ ਪਰਿਵਰਤਨ ਦੇ ਅਧਾਰ ਤੇ, ਸੰਚਾਰ ਦੇ ਹੋਰ areੰਗ ਹਨ.
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ ਦੇ ਲੱਛਣ
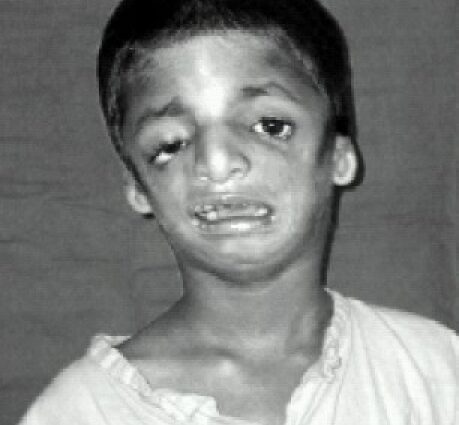
ਪ੍ਰਭਾਵਿਤ ਲੋਕਾਂ ਦੇ ਚਿਹਰੇ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਅਕਸਰ ਲੱਛਣ ਹੁੰਦੀਆਂ ਹਨ, ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਠੋਡੀ ਅਤੇ ਘਟਦੀ ਠੋਡੀ, ਗੈਰ-ਮੌਜੂਦ ਚੀਕਬੋਨ, ਅੱਖਾਂ ਮੰਦਰਾਂ ਵੱਲ ਹੇਠਾਂ ਵੱਲ ਝੁਕੀਆਂ ਹੁੰਦੀਆਂ ਹਨ, ਛੋਟੇ ਅਤੇ ਬੁਰੀ ਤਰ੍ਹਾਂ ਘੁੰਮਦੇ ਮੰਡਪ ਵਾਲੇ ਕੰਨ, ਜਾਂ ਪੂਰੀ ਤਰ੍ਹਾਂ ਗੈਰਹਾਜ਼ਰ ਵੀ ਹੁੰਦੇ ਹਨ ...
ਮੁੱਖ ਲੱਛਣ ENT ਗੋਲੇ ਦੇ ਵਿਕਾਰ ਨਾਲ ਜੁੜੇ ਹੋਏ ਹਨ:
ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ
ਬਹੁਤ ਸਾਰੇ ਬੱਚੇ ਤੰਗ ਉਪਰਲੇ ਸਾਹ ਨਾਲੀਆਂ ਅਤੇ ਤੰਗ ਖੁੱਲੇ ਮੂੰਹ ਦੇ ਨਾਲ ਪੈਦਾ ਹੁੰਦੇ ਹਨ, ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਮੌਖਿਕ ਗੁਫਾ ਦੇ ਨਾਲ ਜੀਭ ਦੁਆਰਾ ਬਹੁਤ ਜ਼ਿਆਦਾ ਰੁਕਾਵਟ ਹੁੰਦੀ ਹੈ. ਇਸ ਲਈ ਖਾਸ ਕਰਕੇ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਅਤੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸਾਹ ਲੈਣ ਵਿੱਚ ਬਹੁਤ ਮੁਸ਼ਕਲ ਆਉਂਦੀ ਹੈ, ਜੋ ਕਿ ਘੁਰਾੜਿਆਂ, ਸਲੀਪ ਐਪਨੀਆ ਅਤੇ ਬਹੁਤ ਕਮਜ਼ੋਰ ਸਾਹ ਨਾਲ ਪ੍ਰਗਟ ਹੁੰਦੇ ਹਨ.
ਖਾਣ ਵਿਚ ਮੁਸ਼ਕਲ
ਬੱਚਿਆਂ ਵਿੱਚ, ਛਾਤੀ ਦਾ ਦੁੱਧ ਚੁੰਘਾਉਣ ਵਿੱਚ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਅਤੇ ਤਾਲੂ ਅਤੇ ਨਰਮ ਤਾਲੂ ਦੀਆਂ ਅਸਧਾਰਨਤਾਵਾਂ ਕਾਰਨ, ਕਈ ਵਾਰੀ ਵੱਖ ਹੋ ਸਕਦੇ ਹਨ. ਠੋਸ ਭੋਜਨਾਂ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਬਾਅਦ ਖੁਆਉਣਾ ਸੌਖਾ ਹੁੰਦਾ ਹੈ, ਪਰ ਚਬਾਉਣਾ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਦੰਦਾਂ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਆਮ ਹਨ.
ਬੋਲ਼ਾ
ਬਾਹਰੀ ਜਾਂ ਮੱਧ ਕੰਨ ਦੀਆਂ ਖਰਾਬੀਆਂ ਕਾਰਨ ਸੁਣਨ ਵਿੱਚ ਤਕਲੀਫ 30 ਤੋਂ 50% ਕੇਸਾਂ ਵਿੱਚ ਹੁੰਦੀ ਹੈ.
ਵਿਜ਼ੂਅਲ ਗੜਬੜੀ
ਇੱਕ ਤਿਹਾਈ ਬੱਚੇ ਸਟ੍ਰੈਬਿਸਮਸ ਤੋਂ ਪੀੜਤ ਹਨ. ਕੁਝ ਨਜ਼ਦੀਕੀ, ਹਾਈਪਰਓਪਿਕ ਜਾਂ ਅਸਪਸ਼ਟ ਵੀ ਹੋ ਸਕਦੇ ਹਨ.
ਸਿੱਖਣ ਅਤੇ ਸੰਚਾਰ ਮੁਸ਼ਕਲ
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ ਬੌਧਿਕ ਘਾਟੇ ਦਾ ਕਾਰਨ ਨਹੀਂ ਬਣਦਾ, ਪਰ ਬੋਲ਼ਾਪਣ, ਦ੍ਰਿਸ਼ਟੀਗਤ ਸਮੱਸਿਆਵਾਂ, ਬੋਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਬਿਮਾਰੀ ਦੇ ਮਨੋਵਿਗਿਆਨਕ ਪ੍ਰਭਾਵ ਅਤੇ ਨਾਲ ਹੀ ਅਕਸਰ ਬਹੁਤ ਜ਼ਿਆਦਾ ਡਾਕਟਰੀ ਦੇਖਭਾਲ ਦੁਆਰਾ ਪ੍ਰੇਰਿਤ ਗੜਬੜੀ ਦੇਰੀ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ. ਭਾਸ਼ਾ ਅਤੇ ਸੰਚਾਰ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ.
ਟ੍ਰੈਚਰ-ਕੋਲਿਨਸ ਸਿੰਡਰੋਮ ਦੇ ਇਲਾਜ
ਬਾਲ ਦੇਖਭਾਲ
ਸਾਹ ਲੈਣ ਵਿੱਚ ਸਹਾਇਤਾ ਅਤੇ / ਜਾਂ ਟਿ tubeਬ ਫੀਡਿੰਗ ਬੱਚੇ ਨੂੰ ਸਾਹ ਲੈਣ ਅਤੇ ਖੁਆਉਣ ਵਿੱਚ ਸਹਾਇਤਾ ਲਈ ਜ਼ਰੂਰੀ ਹੋ ਸਕਦੀ ਹੈ, ਕਈ ਵਾਰ ਜਨਮ ਤੋਂ. ਜਦੋਂ ਸਾਹ ਲੈਣ ਵਿੱਚ ਸਹਾਇਤਾ ਸਮੇਂ ਦੇ ਨਾਲ ਬਣਾਈ ਰੱਖੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ, ਇੱਕ ਟ੍ਰੈਚਿਓਟੌਮੀ (ਗਲ਼ੇ ਵਿੱਚ, ਸਾਹ ਦੀ ਨਲੀ ਵਿੱਚ ਛੋਟਾ ਖੁੱਲਣਾ) ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਤਾਂ ਜੋ ਸਿੱਧਾ ਹਵਾ ਦੇ ਰਸਤੇ ਵਿੱਚ ਹਵਾ ਦੇ ਲੰਘਣ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਇੱਕ ਕੈਂਨੁਲਾ ਪੇਸ਼ ਕੀਤਾ ਜਾ ਸਕੇ.
ਖਰਾਬੀਆਂ ਦਾ ਸਰਜੀਕਲ ਇਲਾਜ
ਨਰਮ ਤਾਲੂ, ਜਬਾੜੇ, ਠੋਡੀ, ਕੰਨ, ਪਲਕਾਂ ਅਤੇ ਨੱਕ ਨਾਲ ਸੰਬੰਧਤ ਵਧੇਰੇ ਜਾਂ ਘੱਟ ਗੁੰਝਲਦਾਰ ਅਤੇ ਅਨੇਕ ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਖਾਣ, ਸਾਹ ਲੈਣ ਜਾਂ ਸੁਣਨ ਦੀ ਸਹੂਲਤ ਲਈ, ਪਰ ਵਿਗਾੜਾਂ ਦੇ ਸੁਹਜ ਪ੍ਰਭਾਵ ਨੂੰ ਘਟਾਉਣ ਲਈ ਵੀ ਪ੍ਰਸਤਾਵਿਤ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ.
ਇੱਕ ਸੰਕੇਤ ਦੇ ਤੌਰ ਤੇ, ਨਰਮ ਤਾਲੂ ਦੇ ਟੁਕੜੇ 6 ਮਹੀਨਿਆਂ ਦੀ ਉਮਰ ਤੋਂ ਪਹਿਲਾਂ ਬੰਦ ਹੋ ਜਾਂਦੇ ਹਨ, 2 ਸਾਲ ਤੋਂ ਪਲਕਾਂ ਅਤੇ ਚੀਕਾਂ ਦੀ ਹੱਡੀਆਂ 'ਤੇ ਪਹਿਲੀ ਕਾਸਮੈਟਿਕ ਪ੍ਰਕਿਰਿਆਵਾਂ, 6 ਜਾਂ 7 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਲਈ ਮੰਡੀਬਲ (ਮੰਡੀਬੂਲਰ ਡਿਸਟ੍ਰੈਕਸ਼ਨ) ਨੂੰ ਲੰਮਾ ਕਰਨਾ, ਮੁੜ ਜੋੜਨਾ ਤਕਰੀਬਨ 8 ਸਾਲ ਦੀ ਉਮਰ ਵਿੱਚ ਕੰਨਾਂ ਦਾ ਪਿੰਨਾ, ਆਡੀਟੋਰੀਅਲ ਨਹਿਰਾਂ ਦਾ ਵਿਸਤਾਰ ਅਤੇ / ਜਾਂ 10 ਤੋਂ 12 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ssਸਿਕਲਸ ਦੀ ਸਰਜਰੀ ... ਹੋਰ ਕਾਸਮੈਟਿਕ ਸਰਜਰੀ ਓਪਰੇਸ਼ਨ ਅਜੇ ਵੀ ਕਿਸ਼ੋਰ ਅਵਸਥਾ ਵਿੱਚ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ ...
ਸੁਣਵਾਈ ਸਹਾਇਤਾ
3 ਜਾਂ 4 ਮਹੀਨਿਆਂ ਦੀ ਉਮਰ ਤੋਂ ਹੀ ਸੁਣਨ ਦੀ ਸਹਾਇਤਾ ਕਈ ਵਾਰ ਸੰਭਵ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਬੋਲ਼ੇਪਨ ਦੋਵਾਂ ਕੰਨਾਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ. ਚੰਗੀ ਕੁਸ਼ਲਤਾ ਦੇ ਨਾਲ, ਨੁਕਸਾਨ ਦੀ ਪ੍ਰਕਿਰਤੀ ਦੇ ਅਧਾਰ ਤੇ ਵੱਖੋ ਵੱਖਰੀਆਂ ਕਿਸਮਾਂ ਦੇ ਪ੍ਰੋਸਟੇਸਿਸ ਉਪਲਬਧ ਹਨ.
ਮੈਡੀਕਲ ਅਤੇ ਪੈਰਾ ਮੈਡੀਕਲ ਫਾਲੋ-ਅਪ
ਅਪੰਗਤਾ ਨੂੰ ਸੀਮਤ ਕਰਨ ਅਤੇ ਰੋਕਣ ਲਈ, ਨਿਯਮਤ ਨਿਗਰਾਨੀ ਬਹੁ -ਅਨੁਸ਼ਾਸਨੀ ਹੁੰਦੀ ਹੈ ਅਤੇ ਵੱਖ -ਵੱਖ ਮਾਹਰਾਂ ਨੂੰ ਬੁਲਾਉਂਦੀ ਹੈ:
- ENT (ਲਾਗ ਦਾ ਉੱਚ ਜੋਖਮ)
- ਨੇਤਰ ਵਿਗਿਆਨੀ (ਵਿਜ਼ੂਅਲ ਗੜਬੜੀ ਦਾ ਸੁਧਾਰ) ਅਤੇ ਆਰਥੋਪਟਿਸਟ (ਅੱਖਾਂ ਦਾ ਮੁੜ ਵਸੇਬਾ)
- ਦੰਦਾਂ ਦੇ ਡਾਕਟਰ ਅਤੇ ਆਰਥੋਡੌਨਟਿਸਟ
- ਸਪੀਚ ਥੈਰੇਪਿਸਟ…
ਮਨੋਵਿਗਿਆਨਕ ਅਤੇ ਵਿਦਿਅਕ ਸਹਾਇਤਾ ਅਕਸਰ ਲੋੜੀਂਦੀ ਹੁੰਦੀ ਹੈ.