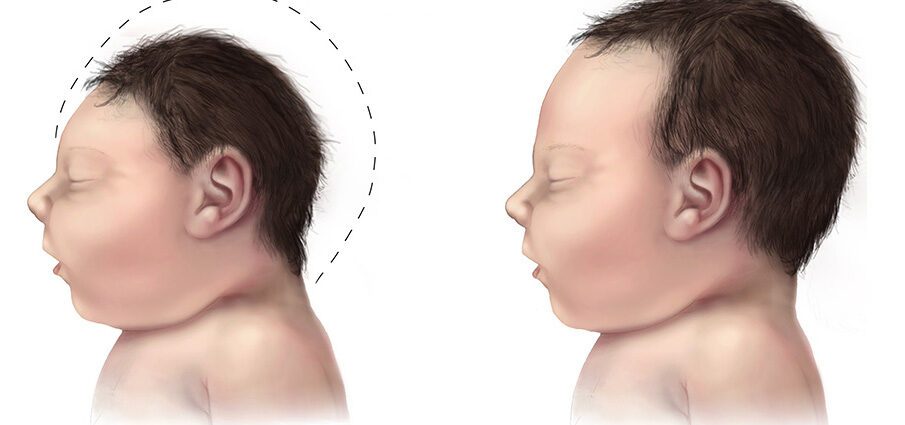
ਮਾਈਕ੍ਰੋਕੋਫੈਲੀ
ਇਹ ਕੀ ਹੈ ?
ਮਾਈਕ੍ਰੋਸੈਫੇਲੀ ਨੂੰ ਜਨਮ ਦੇ ਸਮੇਂ, ਆਮ ਨਾਲੋਂ ਘੱਟ, ਕ੍ਰੈਨੀਅਲ ਘੇਰੇ ਦੇ ਵਿਕਾਸ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ. ਮਾਈਕ੍ਰੋਸੈਫੇਲੀ ਨਾਲ ਪੈਦਾ ਹੋਏ ਬੱਚਿਆਂ ਦੇ ਦਿਮਾਗ ਦਾ ਆਕਾਰ ਛੋਟਾ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਕਾਰਨ ਉਹ ਸਹੀ developੰਗ ਨਾਲ ਵਿਕਸਤ ਨਹੀਂ ਹੋ ਸਕਦੇ. (1)
ਬਿਮਾਰੀ ਦਾ ਪ੍ਰਚਲਨ (ਕਿਸੇ ਖਾਸ ਸਮੇਂ ਤੇ ਦਿੱਤੀ ਗਈ ਆਬਾਦੀ ਵਿੱਚ ਕੇਸਾਂ ਦੀ ਸੰਖਿਆ), ਅੱਜ ਤੱਕ, ਅਜੇ ਵੀ ਅਣਜਾਣ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਹ ਦਿਖਾਇਆ ਗਿਆ ਹੈ ਕਿ ਇਹ ਬਿਮਾਰੀ ਏਸ਼ੀਆ ਅਤੇ ਮੱਧ ਪੂਰਬ ਵਿੱਚ ਪ੍ਰਤੀ ਸਾਲ 1/1 ਦੀ ਘਟਨਾ ਦੇ ਨਾਲ, ਵਧੇਰੇ ਬਾਰੰਬਾਰਤਾ ਨਾਲ ਮੌਜੂਦ ਹੈ. (000)
ਮਾਈਕਰੋਸੈਫੇਲੀ ਇੱਕ ਅਜਿਹੀ ਸਥਿਤੀ ਹੈ ਜੋ ਬੱਚੇ ਦੇ ਸਿਰ ਦੇ ਆਕਾਰ ਦੁਆਰਾ ਪਰਿਭਾਸ਼ਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜੋ ਆਮ ਨਾਲੋਂ ਛੋਟਾ ਹੁੰਦਾ ਹੈ. ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ, ਦਿਮਾਗ ਦੇ ਪ੍ਰਗਤੀਸ਼ੀਲ ਵਿਕਾਸ ਲਈ ਬੱਚੇ ਦਾ ਸਿਰ ਆਮ ਤੌਰ ਤੇ ਵਧਦਾ ਹੈ. ਇਹ ਬਿਮਾਰੀ ਫਿਰ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ, ਬੱਚੇ ਦੇ ਦਿਮਾਗ ਦੇ ਅਸਧਾਰਨ ਵਿਕਾਸ ਦੇ ਦੌਰਾਨ, ਜਾਂ ਜਨਮ ਦੇ ਸਮੇਂ ਵਿਕਸਤ ਹੋ ਸਕਦੀ ਹੈ, ਜਦੋਂ ਇਸਦਾ ਵਿਕਾਸ ਅਚਾਨਕ ਰੁਕ ਜਾਂਦਾ ਹੈ. ਮਾਈਕਰੋਸੈਫੇਲੀ ਆਪਣੇ ਆਪ ਵਿੱਚ ਇੱਕ ਨਤੀਜਾ ਹੋ ਸਕਦਾ ਹੈ, ਬਿਨਾਂ ਬੱਚਾ ਹੋਰ ਅਸਧਾਰਨਤਾਵਾਂ ਨੂੰ ਪੇਸ਼ ਕਰਦਾ ਹੋਵੇ ਜਾਂ ਜਨਮ ਵੇਲੇ ਦਿਖਾਈ ਦੇਣ ਵਾਲੀਆਂ ਹੋਰ ਕਮੀਆਂ ਨਾਲ ਜੁੜਿਆ ਹੋਵੇ. (1)
ਬਿਮਾਰੀ ਦਾ ਇੱਕ ਗੰਭੀਰ ਰੂਪ ਹੈ. ਇਹ ਗੰਭੀਰ ਰੂਪ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਜਾਂ ਜਨਮ ਦੇ ਸਮੇਂ ਦਿਮਾਗ ਦੇ ਅਸਧਾਰਨ ਵਿਕਾਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ.
ਇਸ ਲਈ ਮਾਈਕਰੋਸੈਫੇਲੀ ਬੱਚੇ ਦੇ ਜਨਮ ਵੇਲੇ ਮੌਜੂਦ ਹੋ ਸਕਦੀ ਹੈ ਜਾਂ ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ ਪਹਿਲੇ ਮਹੀਨਿਆਂ ਵਿੱਚ ਵਿਕਸਤ ਹੋ ਸਕਦੀ ਹੈ. ਇਹ ਬਿਮਾਰੀ ਅਕਸਰ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਵਿਕਾਸ ਦੇ ਪਹਿਲੇ ਮਹੀਨਿਆਂ ਦੌਰਾਨ ਦਿਮਾਗ ਦੀ ਛਾਤੀ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਦਖਲ ਦੇਣ ਵਾਲੀ ਜੈਨੇਟਿਕ ਅਸਧਾਰਨਤਾਵਾਂ ਦਾ ਨਤੀਜਾ ਹੁੰਦੀ ਹੈ. ਇਹ ਰੋਗ ਵਿਗਿਆਨ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਮਾਂ ਵਿੱਚ ਨਸ਼ਿਆਂ ਜਾਂ ਅਲਕੋਹਲ ਦੀ ਦੁਰਵਰਤੋਂ ਦਾ ਨਤੀਜਾ ਵੀ ਹੋ ਸਕਦਾ ਹੈ. ਸਾਇਟੋਮੇਗਲੋਵਾਇਰਸ, ਰੂਬੇਲਾ, ਚਿਕਨਪੌਕਸ, ਆਦਿ ਦੇ ਨਾਲ ਜਣੇਪਾ ਲਾਗ ਵੀ ਬਿਮਾਰੀ ਦਾ ਸਰੋਤ ਹੋ ਸਕਦਾ ਹੈ.
ਜ਼ਿਕਾ ਵਾਇਰਸ ਨਾਲ ਮਾਵਾਂ ਦੀ ਲਾਗ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਵਾਇਰਸ ਦਾ ਫੈਲਣਾ ਬੱਚੇ ਦੇ ਟਿਸ਼ੂਆਂ ਵਿੱਚ ਵੀ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ ਜਿਸ ਨਾਲ ਦਿਮਾਗ ਦੀ ਮੌਤ ਹੋ ਜਾਂਦੀ ਹੈ. ਇਸ ਸੰਦਰਭ ਵਿੱਚ, ਗੁਰਦੇ ਦਾ ਨੁਕਸਾਨ ਅਕਸਰ ਜ਼ਿਕਾ ਵਾਇਰਸ ਦੀ ਲਾਗ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ.
ਬਿਮਾਰੀ ਦੇ ਨਤੀਜੇ ਇਸਦੀ ਗੰਭੀਰਤਾ ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ. ਦਰਅਸਲ, ਮਾਈਕ੍ਰੋਸੈਫੇਲੀ ਵਿਕਸਤ ਕਰਨ ਵਾਲੇ ਬੱਚੇ ਬੋਧਾਤਮਕ ਵਿਕਾਸ ਵਿੱਚ ਕਮਜ਼ੋਰੀਆਂ, ਮੋਟਰ ਫੰਕਸ਼ਨਾਂ ਵਿੱਚ ਦੇਰੀ, ਭਾਸ਼ਾ ਦੀਆਂ ਮੁਸ਼ਕਲਾਂ, ਛੋਟਾ ਨਿਰਮਾਣ, ਹਾਈਪਰਐਕਟੀਵਿਟੀ, ਮਿਰਗੀ ਦੇ ਦੌਰੇ, ਅਸੰਤੁਸ਼ਟਤਾ ਜਾਂ ਇੱਥੋਂ ਤੱਕ ਕਿ ਹੋਰ ਤੰਤੂ ਵਿਗਿਆਨਕ ਅਸਧਾਰਨਤਾਵਾਂ ਵੀ ਪੇਸ਼ ਕਰ ਸਕਦੇ ਹਨ. (2)
ਲੱਛਣ
ਮਾਈਕਰੋਸੈਫੇਲੀ ਨੂੰ ਸਿਰ ਦੇ ਆਕਾਰ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ ਜੋ ਆਮ ਨਾਲੋਂ ਛੋਟਾ ਹੁੰਦਾ ਹੈ. ਇਹ ਵਿਗਾੜ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਸਮੇਂ ਜਾਂ ਜਣੇਪੇ ਤੋਂ ਬਾਅਦ ਦਿਮਾਗ ਦੇ ਘੱਟ ਵਿਕਾਸ ਦਾ ਨਤੀਜਾ ਹੈ.
ਮਾਈਕ੍ਰੋਸੈਫੇਲੀ ਨਾਲ ਪੈਦਾ ਹੋਏ ਬੱਚਿਆਂ ਵਿੱਚ ਬਹੁਤ ਸਾਰੇ ਕਲੀਨਿਕਲ ਪ੍ਰਗਟਾਵੇ ਹੋ ਸਕਦੇ ਹਨ. ਇਹ ਸਿੱਧੇ ਤੌਰ ਤੇ ਬਿਮਾਰੀ ਦੀ ਗੰਭੀਰਤਾ ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ ਅਤੇ ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: (1)
- ਮਿਰਗੀ ਦੇ ਦੌਰੇ;
- ਬੱਚੇ ਦੇ ਮਾਨਸਿਕ ਵਿਕਾਸ, ਬੋਲਣ, ਤੁਰਨ ਆਦਿ ਵਿੱਚ ਦੇਰੀ;
- ਬੌਧਿਕ ਅਪਾਹਜਤਾ (ਸਿੱਖਣ ਦੀ ਸਮਰੱਥਾ ਵਿੱਚ ਕਮੀ ਅਤੇ ਮਹੱਤਵਪੂਰਣ ਕਾਰਜਾਂ ਵਿੱਚ ਦੇਰੀ);
- ਅਸੰਤੁਲਨ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ;
- ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ;
- ਸੁਣਨ ਸ਼ਕਤੀ ਦਾ ਨੁਕਸਾਨ;
- ਅੱਖਾਂ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ.
ਇਹ ਵੱਖਰੇ ਲੱਛਣ ਵਿਸ਼ੇ ਦੇ ਪੂਰੇ ਜੀਵਨ ਦੌਰਾਨ ਹਲਕੇ ਤੋਂ ਗੰਭੀਰ ਤੱਕ ਹੋ ਸਕਦੇ ਹਨ.
ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ
ਮਾਈਕਰੋਸੈਫੇਲੀ ਆਮ ਤੌਰ ਤੇ ਬੱਚੇ ਦੇ ਦਿਮਾਗ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਦੇਰੀ ਦਾ ਨਤੀਜਾ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਕਾਰਨ ਸਿਰ ਦਾ ਘੇਰਾ ਆਮ ਨਾਲੋਂ ਛੋਟਾ ਹੁੰਦਾ ਹੈ. ਇਸ ਦ੍ਰਿਸ਼ਟੀਕੋਣ ਤੋਂ ਜਿੱਥੇ ਗਰਭ ਅਵਸਥਾ ਅਤੇ ਬਚਪਨ ਦੇ ਦੌਰਾਨ ਦਿਮਾਗ ਦਾ ਵਿਕਾਸ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੁੰਦਾ ਹੈ, ਜੀਵਨ ਦੇ ਇਨ੍ਹਾਂ ਦੋ ਸਮੇਂ ਦੌਰਾਨ ਮਾਈਕਰੋਸੈਫੇਲੀ ਵਿਕਸਤ ਹੋ ਸਕਦੀ ਹੈ.
ਵਿਗਿਆਨੀਆਂ ਨੇ ਬਿਮਾਰੀ ਦੇ ਵੱਖਰੇ ਮੂਲ ਨੂੰ ਅੱਗੇ ਰੱਖਿਆ ਹੈ. ਇਹਨਾਂ ਵਿੱਚੋਂ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਕੁਝ ਸੰਕਰਮਣ, ਜੈਨੇਟਿਕ ਅਸਧਾਰਨਤਾਵਾਂ ਜਾਂ ਇੱਥੋਂ ਤੱਕ ਕਿ ਕੁਪੋਸ਼ਣ ਵੀ ਹਨ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਹੇਠ ਲਿਖੀਆਂ ਕੁਝ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀਆਂ ਵੀ ਮਾਈਕਰੋਸੈਫੇਲੀ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਕਾਰਨੇਲੀਆ ਡੀ ਲੈਂਜ ਸਿੰਡਰੋਮ;
- ਬਿੱਲੀ ਸਿੰਡਰੋਮ ਦਾ ਰੋਣਾ;
- ਡਾ'sਨ ਸਿੰਡਰੋਮ;
- ਰੂਬਿਨਸਟਾਈਨ - ਤੈਬੀ ਸਿੰਡਰੋਮ;
- ਸੇਕੇਲਸ ਸਿੰਡਰੋਮ;
- ਸਮਿਥ -ਲੇਮਲੀ- ਓਪਿਟਜ਼ ਸਿੰਡਰੋਮ;
- ਟ੍ਰਾਈਸੋਮੀ 18;
- ਡਾ'sਨ ਸਿੰਡਰੋਮ.
ਬਿਮਾਰੀ ਦੇ ਹੋਰ ਮੂਲ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: (3)
- ਮਾਂ ਵਿੱਚ ਅਨਿਯੰਤ੍ਰਿਤ ਫੀਨਿਲਕੇਟੋਨੂਰੀਆ (ਪੀਕੇਯੂ) (ਫੈਨਿਲਲੇਨਾਈਨ ਹਾਈਡ੍ਰੋਕਸਾਈਲੇਜ਼ (ਪੀਏਐਚ) ਦੀ ਅਸਧਾਰਨਤਾ ਦਾ ਨਤੀਜਾ, ਪਲਾਜ਼ਮਾ ਫੈਨਿਲਲੇਨਾਈਨ ਦੇ ਉਤਪਾਦਨ ਵਿੱਚ ਵਾਧਾ ਅਤੇ ਦਿਮਾਗ 'ਤੇ ਜ਼ਹਿਰੀਲਾ ਪ੍ਰਭਾਵ);
- ਮਿਥਾਈਲਮਰਕੁਰੀ ਜ਼ਹਿਰ;
- ਜਮਾਂਦਰੂ ਰੂਬੈਲਾ;
- ਜਮਾਂਦਰੂ ਟੌਕਸੋਪਲਾਸਮੋਸਿਸ;
- ਜਮਾਂਦਰੂ ਸਾਈਟੋਮੇਗਲੋਵਾਇਰਸ (ਸੀਐਮਵੀ) ਨਾਲ ਲਾਗ;
- ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਕੁਝ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ, ਖਾਸ ਕਰਕੇ ਅਲਕੋਹਲ ਅਤੇ ਫੈਨਾਈਟੋਇਨ ਵਿੱਚ.
ਜ਼ਿਕਾ ਵਾਇਰਸ ਨਾਲ ਮਾਂ ਦੀ ਲਾਗ ਨੂੰ ਵੀ ਬੱਚਿਆਂ ਵਿੱਚ ਮਾਈਕਰੋਸੈਫੇਲੀ ਦੇ ਵਿਕਾਸ ਦਾ ਕਾਰਨ ਦੱਸਿਆ ਗਿਆ ਹੈ. (1)
ਜੋਖਮ ਕਾਰਕ
ਇਸ ਲਈ ਮਾਈਕਰੋਸੈਫੇਲੀ ਨਾਲ ਜੁੜੇ ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਵਿੱਚ ਮਾਵਾਂ ਦੀ ਲਾਗ ਦਾ ਇੱਕ ਸਮੂਹ, ਜੈਨੇਟਿਕ ਅਸਧਾਰਨਤਾਵਾਂ ਭਾਵੇਂ ਕਿ ਖਾਨਦਾਨੀ ਹੋਣ ਜਾਂ ਨਾ ਹੋਣ, ਮਾਂ ਵਿੱਚ ਅਨਿਯੰਤ੍ਰਿਤ ਫੀਨਿਲਕੇਟੋਨੂਰੀਆ, ਕੁਝ ਰਸਾਇਣਾਂ (ਜਿਵੇਂ ਕਿ ਮਿਥਾਈਲਮਰਕੂਰੀ) ਦਾ ਸੰਪਰਕ, ਆਦਿ ਸ਼ਾਮਲ ਹਨ.
ਰੋਕਥਾਮ ਅਤੇ ਇਲਾਜ
ਮਾਈਕਰੋਸੈਫੇਲੀ ਦਾ ਨਿਦਾਨ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਜਾਂ ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ.
ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ, ਅਲਟਰਾਸਾਉਂਡ ਪ੍ਰੀਖਿਆਵਾਂ ਬਿਮਾਰੀ ਦੀ ਸੰਭਾਵਤ ਮੌਜੂਦਗੀ ਦਾ ਪਤਾ ਲਗਾ ਸਕਦੀਆਂ ਹਨ. ਇਹ ਟੈਸਟ ਆਮ ਤੌਰ ਤੇ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੂਜੇ ਤਿਮਾਹੀ ਦੌਰਾਨ ਜਾਂ ਤੀਜੇ ਤਿਮਾਹੀ ਦੇ ਅਰੰਭ ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ.
ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ, ਮੈਡੀਕਲ ਉਪਕਰਣ ਬੱਚੇ ਦੇ ਸਿਰ ਦੇ ਘੇਰੇ (ਸਿਰ ਦਾ ਘੇਰੇ) ਦੇ sizeਸਤ ਆਕਾਰ ਨੂੰ ਮਾਪਦੇ ਹਨ. ਫਿਰ ਪ੍ਰਾਪਤ ਕੀਤੀ ਮਾਪ ਦੀ ਉਮਰ ਅਤੇ ਲਿੰਗ ਦੇ ਕਾਰਜ ਵਜੋਂ ਆਬਾਦੀ ਦੇ ਸਾਧਨਾਂ ਨਾਲ ਤੁਲਨਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ. ਜਨਮ ਤੋਂ ਬਾਅਦ ਦਾ ਇਹ ਟੈਸਟ ਆਮ ਤੌਰ 'ਤੇ ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਘੱਟੋ ਘੱਟ 24 ਘੰਟਿਆਂ ਬਾਅਦ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਹ ਅਵਧੀ ਬੱਚੇ ਦੇ ਜਨਮ ਦੇ ਦੌਰਾਨ ਸੰਕੁਚਿਤ, ਖੋਪੜੀ ਦੇ ਸਹੀ ਮੁੜ ਨਿਰਮਾਣ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣਾ ਸੰਭਵ ਬਣਾਉਂਦੀ ਹੈ.
ਜੇ ਮਾਈਕਰੋਸੈਫੇਲੀ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਸ਼ੱਕ ਹੈ, ਤਾਂ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਜਾਂ ਨਾ ਕਰਨ ਲਈ ਹੋਰ ਵਾਧੂ ਜਾਂਚਾਂ ਸੰਭਵ ਹਨ. ਇਹਨਾਂ ਵਿੱਚ, ਖਾਸ ਕਰਕੇ, ਸਕੈਨਰ, ਐਮਆਰਆਈ (ਮੈਗਨੈਟਿਕ ਰੈਜ਼ੋਨੈਂਸ ਇਮੇਜਿੰਗ), ਆਦਿ ਸ਼ਾਮਲ ਹਨ.
ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਵਿਸ਼ੇ ਦੇ ਪੂਰੇ ਜੀਵਨ ਵਿੱਚ ਫੈਲਿਆ ਹੋਇਆ ਹੈ. ਵਰਤਮਾਨ ਵਿੱਚ, ਕੋਈ ਉਪਚਾਰਕ ਦਵਾਈ ਵਿਕਸਤ ਨਹੀਂ ਕੀਤੀ ਗਈ ਹੈ.
ਕਿਉਂਕਿ ਬਿਮਾਰੀ ਦੀ ਗੰਭੀਰਤਾ ਇੱਕ ਬੱਚੇ ਤੋਂ ਦੂਜੇ ਬੱਚੇ ਵਿੱਚ ਵੱਖਰੀ ਹੁੰਦੀ ਹੈ, ਉਨ੍ਹਾਂ ਬੱਚਿਆਂ ਦੇ ਜਿਨ੍ਹਾਂ ਦਾ ਰੂਪ ਸੁਭਾਵਕ ਹੁੰਦਾ ਹੈ ਉਨ੍ਹਾਂ ਦੇ ਸਿਰ ਦੇ ਘੇਰੇ ਦੇ ਇਲਾਵਾ ਹੋਰ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ. ਇਸ ਲਈ ਬਿਮਾਰੀ ਦੇ ਇਨ੍ਹਾਂ ਮਾਮਲਿਆਂ ਦੀ ਸਿਰਫ ਬੱਚੇ ਦੇ ਵਿਕਾਸ ਦੌਰਾਨ ਨੇੜਿਓਂ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਏਗੀ.
ਬਿਮਾਰੀ ਦੇ ਵਧੇਰੇ ਗੰਭੀਰ ਰੂਪਾਂ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਬੱਚਿਆਂ ਨੂੰ ਇਸ ਵਾਰ, ਪੈਰੀਫਿਰਲ ਸਮੱਸਿਆਵਾਂ ਦੇ ਵਿਰੁੱਧ ਲੜਨ ਦੀ ਆਗਿਆ ਦੇਣ ਵਾਲੇ ਇਲਾਜਾਂ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਨ੍ਹਾਂ ਬੱਚਿਆਂ ਦੀ ਬੌਧਿਕ ਅਤੇ ਸਰੀਰਕ ਸਮਰੱਥਾਵਾਂ ਨੂੰ ਸੁਧਾਰਨ ਅਤੇ ਵੱਧ ਤੋਂ ਵੱਧ ਕਰਨ ਲਈ ਉਪਚਾਰਕ ਸਾਧਨ ਮੌਜੂਦ ਹਨ. ਦੌਰੇ ਅਤੇ ਹੋਰ ਕਲੀਨਿਕਲ ਪ੍ਰਗਟਾਵਿਆਂ ਨੂੰ ਰੋਕਣ ਲਈ ਦਵਾਈਆਂ ਵੀ ਤਜਵੀਜ਼ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ. (1)
ਬਿਮਾਰੀ ਦਾ ਪੂਰਵ -ਅਨੁਮਾਨ ਆਮ ਤੌਰ 'ਤੇ ਚੰਗਾ ਹੁੰਦਾ ਹੈ ਪਰ ਬਿਮਾਰੀ ਦੀ ਗੰਭੀਰਤਾ' ਤੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਨਿਰਭਰ ਕਰਦਾ ਹੈ. (4)