ਸਮੱਗਰੀ
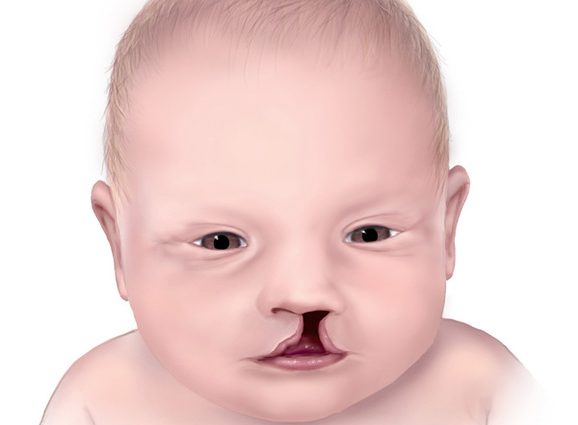
ਫਾੜ ਤਾਲੂ ਵਿਕਾਸ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਗਰਭ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ। ਇਸ ਦੇ ਨਾਲ ਹੀ, ਬੱਚੇ ਨੂੰ ਅਸਮਾਨ ਵਿੱਚ ਇੱਕ ਚੀਰ ਹੈ, ਜਿਸ ਕਾਰਨ ਮੂੰਹ ਅਤੇ ਨੱਕ ਵਿਚਕਾਰ ਸਿੱਧਾ ਸੰਚਾਰ ਹੁੰਦਾ ਹੈ. ਦਵਾਈ ਵਿੱਚ, ਅਜਿਹੇ ਨੁਕਸ ਨੂੰ cheiloschisis ਕਿਹਾ ਜਾਂਦਾ ਹੈ.
ਅਕਸਰ ਫਟੇ ਤਾਲੂ ਇੱਕ ਹੋਰ ਨੁਕਸ ਦੇ ਨਾਲ ਜਾਂਦਾ ਹੈ - ਫੱਟੇ ਹੋਏ ਬੁੱਲ੍ਹ। ਉਹਨਾਂ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਕਾਰਨ ਅਤੇ ਵਿਧੀ ਇੱਕੋ ਹੈ. ਤਾਲੂ ਦੇ ਹੱਡੀਆਂ ਦੇ ਢਾਂਚਿਆਂ ਦੀ ਇੱਕ ਫਟਣ ਨਾਲ ਬੁੱਲ੍ਹਾਂ ਅਤੇ ਨੱਕ ਸਮੇਤ ਨਰਮ ਟਿਸ਼ੂਆਂ ਦੇ ਵਿਭਾਜਨ ਹੋ ਸਕਦੇ ਹਨ। ਜੇ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਬੱਚੇ ਨੂੰ ਦੋਵੇਂ ਰੋਗ ਹਨ - ਫਟੇ ਹੋਏ ਤਾਲੂ ਅਤੇ ਫਟੇ ਹੋਏ ਬੁੱਲ੍ਹ।
ਜਦੋਂ ਕਿ ਇੱਕ ਕੱਟੇ ਹੋਏ ਬੁੱਲ੍ਹ ਇੱਕ ਕਾਸਮੈਟਿਕ ਨੁਕਸ ਦੇ ਵਧੇਰੇ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਬੋਲਣ ਵਿੱਚ ਦਖਲ ਦੇ ਸਕਦੇ ਹਨ, ਇੱਕ ਕੱਟਿਆ ਹੋਇਆ ਤਾਲੂ ਬਹੁਤ ਜ਼ਿਆਦਾ ਗੰਭੀਰ ਹੈ। ਜੇ ਨਰਮ ਟਿਸ਼ੂ ਪ੍ਰਭਾਵਿਤ ਨਹੀਂ ਹੁੰਦੇ ਹਨ ਤਾਂ ਇੱਕ ਕੱਟਿਆ ਹੋਇਆ ਤਾਲੂ ਅਣਜਾਣ ਹੋ ਸਕਦਾ ਹੈ। ਮਾਪੇ ਇਸ ਸਮੱਸਿਆ ਵੱਲ ਧਿਆਨ ਦਿੰਦੇ ਹਨ ਜਦੋਂ ਬੱਚਾ ਆਮ ਤੌਰ 'ਤੇ ਚੂਸ ਨਹੀਂ ਸਕਦਾ, ਘੁੱਟਦਾ ਹੈ, ਨੱਕ ਵਿੱਚੋਂ ਦੁੱਧ ਨਿਕਲਦਾ ਹੈ. ਜਣੇਪਾ ਹਸਪਤਾਲਾਂ ਵਿੱਚ, ਇਸ ਬਿਮਾਰੀ ਨੂੰ ਬਾਹਰ ਕੱਢਣ ਲਈ ਬੱਚਿਆਂ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਪਰ ਘਰੇਲੂ ਜਨਮ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਇਸ ਨੂੰ ਛੱਡਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਕਲੈਫਟ ਤਾਲੂ ਬੱਚਿਆਂ ਵਿੱਚ ਦਸ ਸਭ ਤੋਂ ਆਮ ਜਮਾਂਦਰੂ ਰੋਗਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ। ਕੁੜੀਆਂ ਨੂੰ ਬੁੱਲ੍ਹਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕੀਤੇ ਬਿਨਾਂ ਤਾਲੂ ਦੇ ਫੱਟਣ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਲੜਕਿਆਂ ਨੂੰ ਤਾਲੂ ਦੇ ਰੋਗ ਵਿਗਿਆਨ ਦੇ ਬਿਨਾਂ ਫੱਟੇ ਬੁੱਲ੍ਹ ਹੋਣ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ।
ਬਘਿਆੜ ਦਾ ਮੂੰਹ ਕੀ ਹੈ
ਸ਼ੁਰੂ ਵਿੱਚ, ਗਰਭ ਵਿੱਚ, ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀ ਖੋਪੜੀ ਦੀਆਂ ਹੱਡੀਆਂ ਉਸ ਰੂਪ ਵਿੱਚ ਨਹੀਂ ਹੁੰਦੀਆਂ ਹਨ ਜਿਸ ਵਿੱਚ ਅੰਤ ਵਿੱਚ ਦੇਖਣ ਦਾ ਰਿਵਾਜ ਹੈ। ਇਹ ਵਿਕਾਸ ਦਾ ਹਿੱਸਾ ਹੈ। ਗਰਭ ਅਵਸਥਾ ਦੇ 11ਵੇਂ ਹਫ਼ਤੇ ਤੱਕ, ਭਰੂਣ ਦੀ ਖੋਪੜੀ ਅਤੇ ਚਿਹਰੇ ਦੀਆਂ ਹੱਡੀਆਂ ਦੇ ਸਾਰੇ ਜ਼ਰੂਰੀ ਹਿੱਸੇ ਆਮ ਤੌਰ 'ਤੇ ਫਿਊਜ਼ ਹੋ ਜਾਂਦੇ ਹਨ। ਜੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ 'ਤੇ ਮਾੜਾ ਪ੍ਰਭਾਵ ਪਾਇਆ ਗਿਆ ਸੀ, ਤਾਂ ਕੁਝ ਦਰਾਰਾਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦੀਆਂ, ਇਸ ਸਥਿਤੀ ਵਿੱਚ ਅਸਮਾਨ.
ਅਜਿਹੇ ਬੱਚੇ ਆਮ ਤੌਰ 'ਤੇ ਨਹੀਂ ਖਾ ਸਕਦੇ - ਚੂਸਣ ਦੀ ਪ੍ਰਕਿਰਿਆ ਵਿਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ, ਭੋਜਨ ਨੱਕ ਵਿਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਸੋਜ ਹੁੰਦੀ ਹੈ। ਭਵਿੱਖ ਵਿੱਚ, ਭਾਸ਼ਣ ਵੀ ਕਮਜ਼ੋਰ ਹੈ, ਆਵਾਜ਼ਾਂ ਦਾ ਉਚਾਰਨ ਮੁਸ਼ਕਲ ਹੈ, ਬੱਚੇ "ਗੁੰਡੋ" ਹਨ. ਬੌਧਿਕ ਅਤੇ ਭਾਵਨਾਤਮਕ ਤੌਰ 'ਤੇ, ਤਾਲੂ ਦੇ ਕੱਟੇ ਹੋਏ ਬੱਚੇ ਬਿਲਕੁਲ ਆਮ ਹਨ, ਸਮੱਸਿਆ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸਰੀਰਿਕ ਹੈ.
ਇੱਕ ਬਘਿਆੜ ਦੇ ਮੂੰਹ ਵਿੱਚ ਸਿਰਫ ਨੁਕਸ ਨਹੀਂ ਹੋ ਸਕਦਾ. ਕਈ ਵਾਰ ਇਹ ਵੱਖ-ਵੱਖ ਸਿੰਡਰੋਮਾਂ ਦੇ ਹਿੱਸੇ ਵਜੋਂ ਵਾਪਰਦਾ ਹੈ।
ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਤਾਲੂ ਦੇ ਕੱਟਣ ਦੇ ਕਾਰਨ
ਵਿਗਿਆਨੀਆਂ ਦੇ ਅਨੁਸਾਰ, ਸਿਰਫ 10-15% ਨੁਕਸ ਜੈਨੇਟਿਕ ਤੌਰ 'ਤੇ ਨਿਰਧਾਰਤ ਕੀਤੇ ਜਾਂਦੇ ਹਨ. ਭਾਵ, ਭਾਵੇਂ ਰਿਸ਼ਤੇਦਾਰਾਂ ਵਿੱਚੋਂ ਇੱਕ ਕੋਲ ਬਘਿਆੜ ਦਾ ਮੂੰਹ ਸੀ, ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਉਸੇ ਦੀ ਦਿੱਖ ਦੀ ਸੰਭਾਵਨਾ ਸਿਰਫ 7% ਵੱਧ ਜਾਂਦੀ ਹੈ.
ਪੈਥੋਲੋਜੀ ਦੇ ਮੁੱਖ ਕਾਰਨ ਗਰਭ ਅਵਸਥਾ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਬਾਹਰੀ ਕਾਰਕਾਂ ਦਾ ਪ੍ਰਭਾਵ ਹਨ. ਅਕਸਰ ਇਸ ਮਿਆਦ ਦੇ ਦੌਰਾਨ, ਇੱਕ ਔਰਤ ਨੂੰ ਇਹ ਨਹੀਂ ਪਤਾ ਹੁੰਦਾ ਕਿ ਉਹ ਇੱਕ ਬੱਚੇ ਨੂੰ ਜਨਮ ਦੇ ਰਹੀ ਹੈ, ਅਤੇ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ, ਸਿਗਰਟ ਪੀਣ ਜਾਂ ਸ਼ਰਾਬ ਪੀਣ ਤੋਂ ਮਨਾਹੀ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਲੈਣਾ ਜਾਰੀ ਰੱਖਦੀ ਹੈ। ਇਹ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਵਿਕਾਸ 'ਤੇ ਬੁਰਾ ਪ੍ਰਭਾਵ ਪਾਉਂਦਾ ਹੈ, ਹੱਡੀਆਂ ਦੇ ਫਿਊਜ਼ਨ ਦੀ ਪ੍ਰਕਿਰਿਆ ਵਿਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ.
ਗਰਭ ਅਵਸਥਾ ਦੀ ਸ਼ੁਰੂਆਤ ਵਿੱਚ, ਬਹੁਤ ਸਾਰੀਆਂ ਔਰਤਾਂ ਨੇ ਪ੍ਰਤੀਰੋਧਕਤਾ ਨੂੰ ਘਟਾ ਦਿੱਤਾ ਹੈ, ਅਤੇ ਇਸ ਸਮੇਂ ਵਿੱਚ ਹੋਣ ਵਾਲੀਆਂ ਲਾਗਾਂ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਲਈ ਖਤਰਨਾਕ ਹਨ.
ਪੇਟ ਦੀਆਂ ਸੱਟਾਂ, ਰੇਡੀਏਸ਼ਨ, ਵਿਟਾਮਿਨਾਂ ਦੀ ਘਾਟ, ਛੇਤੀ ਗਰਭਪਾਤ, ਟਿਊਮਰ ਅਤੇ ਮੋਟਾਪਾ ਕੋਈ ਘੱਟ ਖ਼ਤਰਨਾਕ ਨਹੀਂ ਹਨ. ਇੱਥੋਂ ਤੱਕ ਕਿ ਮਾਂ ਦੀ ਉਮਰ ਅਤੇ ਉਸਦੀ ਮਾਨਸਿਕ ਸਥਿਤੀ ਵੀ ਇੱਕ ਬੱਚੇ ਦੇ ਤਾਲੂ ਵਿੱਚ ਫਟਣ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰ ਸਕਦੀ ਹੈ।
ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਤਾਲੂ ਦੇ ਚੀਰ ਦੇ ਲੱਛਣ
ਅਸਮਾਨ ਵਿੱਚ ਚੀਰ ਜਿੰਨੀ ਵੱਡੀ ਹੋਵੇਗੀ, ਪੈਥੋਲੋਜੀ ਦੀ ਮੌਜੂਦਗੀ ਓਨੀ ਹੀ ਜ਼ਿਆਦਾ ਧਿਆਨ ਦੇਣ ਯੋਗ ਹੈ. ਇੱਕ ਅਧੂਰੀ ਚੀਰ ਦੇ ਨਾਲ, ਬੱਚਾ ਚੂਸਣ ਵੇਲੇ ਘੁੱਟਦਾ ਹੈ, ਮਾੜਾ ਖਾਦਾ ਹੈ, ਦੁੱਧ ਨੱਕ ਵਿੱਚੋਂ ਵਗ ਸਕਦਾ ਹੈ. ਜੇ ਚੀਰ ਪੂਰੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਬੱਚੇ ਨੂੰ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਹੁੰਦੀ ਹੈ, ਸਿਧਾਂਤਕ ਤੌਰ 'ਤੇ ਉਹ ਦੁੱਧ ਨਹੀਂ ਪੀ ਸਕਦਾ। ਅਕਸਰ, ਕੁਦਰਤੀ ਜਣੇਪੇ ਦੌਰਾਨ, ਐਮਨੀਓਟਿਕ ਤਰਲ ਅਜਿਹੇ ਬੱਚਿਆਂ ਦੇ ਸਾਹ ਦੀ ਨਾਲੀ ਵਿੱਚ ਦਾਖਲ ਹੁੰਦਾ ਹੈ, ਇਸ ਲਈ ਉਹਨਾਂ ਨੂੰ ਐਮਰਜੈਂਸੀ ਮਦਦ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਮੌਖਿਕ ਖੋੜ ਅਤੇ ਗਲੇ ਦੀ ਜਾਂਚ ਕਰਦੇ ਸਮੇਂ, ਉਸ ਥਾਂ ਤੇ ਇੱਕ ਮੋਰੀ ਨਜ਼ਰ ਆਉਂਦੀ ਹੈ ਜਿੱਥੇ ਸਾਰਾ ਨਰਮ ਤਾਲੂ ਆਮ ਤੌਰ 'ਤੇ ਸਥਿਤ ਹੁੰਦਾ ਹੈ। ਜੇ ਵਿਭਾਜਨ ਨੇ ਬੁੱਲ੍ਹਾਂ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਿਤ ਕੀਤਾ ਹੈ, ਤਾਂ ਉੱਪਰਲੇ ਬੁੱਲ੍ਹਾਂ ਨੂੰ ਦੋ ਜਾਂ ਦੋ ਤੋਂ ਵੱਧ ਹਿੱਸਿਆਂ ਵਿੱਚ ਵੰਡਣਾ ਬਾਹਰੋਂ ਧਿਆਨ ਦੇਣ ਯੋਗ ਹੈ।
ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਫੱਟੇ ਤਾਲੂ ਦਾ ਇਲਾਜ
ਬਘਿਆੜ ਦਾ ਮੂੰਹ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਨਾਲ ਖ਼ਤਰਨਾਕ ਹੈ, ਇਸ ਲਈ ਇਸਦਾ ਇਲਾਜ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਬਦਕਿਸਮਤੀ ਨਾਲ, ਸਮੱਸਿਆ ਦਾ ਇੱਕੋ ਇੱਕ ਹੱਲ ਸਰਜਰੀ ਹੈ. ਇਲਾਜ ਵਿੱਚ ਕਈ ਪੜਾਵਾਂ ਹੁੰਦੀਆਂ ਹਨ, ਅਤੇ ਪਹਿਲਾ ਓਪਰੇਸ਼ਨ ਇੱਕ ਸਾਲ ਤੱਕ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਕੱਟੇ ਹੋਏ ਤਾਲੂ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਬੱਚੇ ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਇੱਕ ਔਬਟੂਰੇਟਰ ਪਹਿਨਦੇ ਹਨ, ਇੱਕ ਪ੍ਰੋਸਥੇਸਿਸ ਜੋ ਨੱਕ ਅਤੇ ਮੂੰਹ ਦੀਆਂ ਖੋੜਾਂ ਦੇ ਵਿਚਕਾਰ ਖੁੱਲਣ ਨੂੰ ਬੰਦ ਕਰ ਦਿੰਦਾ ਹੈ। ਇਹ ਬੱਚੇ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ, ਪੋਸ਼ਣ ਦੀ ਪ੍ਰਕਿਰਿਆ ਅਤੇ ਭਾਸ਼ਣ ਦੇ ਗਠਨ ਦੀ ਸਹੂਲਤ ਦਿੰਦਾ ਹੈ.
ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਵੀ, ਬੱਚੇ ਨੂੰ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਚਮਚ ਨਾਲ ਖਾਣਾ ਸਿਖਾਇਆ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਵਾਧੂ ਉਪਕਰਣਾਂ ਤੋਂ ਬਿਨਾਂ ਚੂਸਣਾ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ. ਓਪਰੇਸ਼ਨ ਤੋਂ ਬਾਅਦ ਅਜਿਹੀ ਵਿਸ਼ੇਸ਼ ਖੁਰਾਕ ਦਾ ਹੁਨਰ ਵੀ ਕੰਮ ਆਵੇਗਾ, ਕਿਉਂਕਿ ਜ਼ਖ਼ਮ ਕਾਫ਼ੀ ਦਰਦਨਾਕ ਹੈ ਅਤੇ ਪੋਸ਼ਣ ਅਸੰਭਵ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਵੱਡੇ ਜ਼ਖ਼ਮਾਂ ਦਾ ਖਤਰਾ ਹੈ, ਅਤੇ ਇਲਾਜ ਆਪਣੇ ਆਪ ਹੌਲੀ ਹੋ ਜਾਵੇਗਾ.
ਓਪਰੇਸ਼ਨਾਂ ਦੀ ਇੱਕ ਲੜੀ ਤੋਂ ਬਾਅਦ, ਤੁਹਾਨੂੰ ਜ਼ੁਬਾਨੀ ਖੋਲ ਦੀ ਧਿਆਨ ਨਾਲ ਦੇਖਭਾਲ ਕਰਨ, ਐਂਟੀਸੈਪਟਿਕਸ ਨਾਲ ਜ਼ਖ਼ਮਾਂ ਦਾ ਇਲਾਜ ਕਰਨ ਅਤੇ ਐਂਟੀਬਾਇਓਟਿਕਸ ਲੈਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਨਰਮ ਤਾਲੂ ਦੀ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਮਸਾਜ ਵੀ ਵਰਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਖੂਨ ਦੇ ਗੇੜ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦੀ ਹੈ ਅਤੇ ਦਾਗਾਂ ਨੂੰ ਘੁਲਦੀ ਹੈ। ਰਿਕਵਰੀ ਪੀਰੀਅਡ ਦੇ ਦੌਰਾਨ, ਤੁਹਾਨੂੰ ਸਪੀਚ ਥੈਰੇਪਿਸਟ, ਡਿਫੈਕਟੋਲੋਜਿਸਟ ਦੀ ਮਦਦ ਦੀ ਲੋੜ ਪਵੇਗੀ ਤਾਂ ਜੋ ਸਧਾਰਣ ਭਾਸ਼ਣ ਸਥਾਪਿਤ ਕੀਤਾ ਜਾ ਸਕੇ। ਅਤੇ ਆਰਥੋਡੋਟਿਸਟ ਦੰਦਾਂ ਦੇ ਸਹੀ ਵਾਧੇ ਅਤੇ ਜਬਾੜੇ ਦੇ ਵਿਕਾਸ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰੇਗਾ। ਜੇ ਕੁਝ ਗਲਤ ਹੋ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਉਹ ਸੁਧਾਰਾਤਮਕ ਪਲੇਟਾਂ, ਸਟੈਪਲਾਂ ਨੂੰ ਲਿਖਣਗੇ।
ਇਲਾਜ ਗੁੰਝਲਦਾਰ ਅਤੇ ਲੰਬਾ ਹੁੰਦਾ ਹੈ, ਪਰ ਨਤੀਜੇ ਵਜੋਂ, ਤਾਲੂ ਦੇ ਕੱਟੇ ਹੋਏ ਲਗਭਗ 95% ਬੱਚੇ ਇਸ ਸਮੱਸਿਆ ਨੂੰ ਹਮੇਸ਼ਾ ਲਈ ਭੁੱਲ ਜਾਂਦੇ ਹਨ।
ਨਿਦਾਨ
ਅਕਸਰ ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ, ਅਲਟਰਾਸਾਊਂਡ ਦੇ ਦੌਰਾਨ ਇੱਕ ਨੁਕਸ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ। ਪਰ ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ ਹੀ ਅਸਮਾਨ ਦੇ ਫੁੱਟਣ ਦੀ ਡਿਗਰੀ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨਾ ਸੰਭਵ ਹੈ. ਬੱਚੇ ਦੇ ਜਨਮ ਦੇ ਦੌਰਾਨ, ਐਮਨੀਓਟਿਕ ਤਰਲ ਦੇ ਸਾਹ ਦੀ ਨਾਲੀ ਵਿੱਚ ਦਰਾੜ ਰਾਹੀਂ ਦਾਖਲ ਹੋਣ ਦਾ ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ, ਇਸ ਲਈ ਡਾਕਟਰਾਂ ਲਈ ਪਹਿਲਾਂ ਤੋਂ ਪੈਥੋਲੋਜੀ ਬਾਰੇ ਜਾਣਨਾ ਬਿਹਤਰ ਹੁੰਦਾ ਹੈ।
ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਬਾਅਦ, ਡਾਕਟਰ ਜਾਂਚ ਕਰਦੇ ਹਨ, ਅਤੇ ਚੀਰ ਨੰਗੀ ਅੱਖ ਨਾਲ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਉਹ ਸੁਣਨ, ਗੰਧ ਦੀ ਜਾਂਚ ਕਰਦੇ ਹਨ, ਲਾਗਾਂ ਨੂੰ ਰੱਦ ਕਰਨ ਲਈ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰਦੇ ਹਨ।
ਆਧੁਨਿਕ ਇਲਾਜ
ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ, ਬੱਚੇ ਦੀ ਧਿਆਨ ਨਾਲ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਅਤੇ ਯੋਜਨਾ ਬਣਾਈ ਜਾਂਦੀ ਹੈ ਕਿ ਉਹ ਸਮੱਸਿਆ ਨੂੰ ਕਿਵੇਂ ਹੱਲ ਕਰਨਗੇ। ਇੱਥੇ ਵੱਖ-ਵੱਖ ਤਰੀਕੇ ਹਨ, ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਹਰੇਕ ਛੋਟੇ ਮਰੀਜ਼ ਲਈ ਵੱਖਰੇ ਤੌਰ 'ਤੇ ਚੁਣਿਆ ਜਾਂਦਾ ਹੈ। ਯੋਜਨਾਬੰਦੀ ਦੇ ਦੌਰਾਨ, ਉਹ ਇੱਕ ਬਾਲ ਰੋਗ ਵਿਗਿਆਨੀ, ਓਟੋਲਰੀਨਗੋਲੋਜਿਸਟ, ਨਿਊਰੋਲੋਜਿਸਟ, ਮੈਕਸੀਲੋਫੇਸ਼ੀਅਲ ਸਰਜਨ, ਸਪੀਚ ਥੈਰੇਪਿਸਟ, ਆਰਥੋਡੋਟਿਸਟ ਨਾਲ ਵੀ ਸਲਾਹ ਕਰਦੇ ਹਨ।
ਇੱਕ ਅਧੂਰੇ ਕਲੈਫਟ ਤਾਲੂ ਦੀ ਸਰਜੀਕਲ ਮੁਰੰਮਤ ਨੂੰ ਯੂਰੋਨੋਪਲਾਸਟੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਲਗਭਗ 2 ਸਾਲ ਦੀ ਉਮਰ ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ. ਇਹ ਤਕਨੀਕ ਮਦਦ ਕਰੇਗੀ ਜੇਕਰ ਜਬਾੜੇ ਦੀ ਸ਼ਕਲ ਨੂੰ ਵਿਗਾੜਿਆ ਨਹੀਂ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਚੀਰ ਬਹੁਤ ਵੱਡਾ ਨਹੀਂ ਹੈ. ਓਪਰੇਸ਼ਨ ਦੌਰਾਨ, ਬੱਚੇ ਲਈ ਨਰਮ ਤਾਲੂ ਨੂੰ ਲੰਬਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ. ਜੇ ਕਾਫ਼ੀ ਸਥਾਨਕ ਟਿਸ਼ੂ ਨਹੀਂ ਹਨ, ਤਾਂ ਗਲੇ ਅਤੇ ਜੀਭ ਤੋਂ ਵਾਧੂ ਲੋਕਾਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਜੇ ਜਬਾੜਾ ਤੰਗ ਹੈ ਅਤੇ ਦੰਦ ਸਹੀ ਢੰਗ ਨਾਲ ਨਹੀਂ ਹਨ, ਤਾਂ ਬੱਚੇ ਦਾ ਇਲਾਜ ਪਹਿਲਾਂ ਆਰਥੋਡੌਨਟਿਸਟ ਦੁਆਰਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਓਪਰੇਸ਼ਨ ਬਹੁਤ ਬਾਅਦ ਵਿੱਚ ਹੋਵੇਗਾ, ਨਹੀਂ ਤਾਂ ਜਬਾੜੇ ਦਾ ਵਿਕਾਸ ਕਮਜ਼ੋਰ ਹੋ ਸਕਦਾ ਹੈ. ਆਮ ਤੌਰ 'ਤੇ ਇਸ ਕੇਸ ਵਿੱਚ ਯੂਰੋਨੋਪਲਾਸਟੀ 4-6 ਸਾਲਾਂ ਵਿੱਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਘਰ ਵਿੱਚ ਇੱਕ ਬੱਚੇ ਵਿੱਚ ਤਾਲੂ ਦੇ ਕੱਟਣ ਦੀ ਰੋਕਥਾਮ
ਗਰਭ ਅਵਸਥਾ ਦੀ ਯੋਜਨਾ ਬਣਾਉਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਫਿਰ ਔਰਤ ਇਸਦੀ ਉਮੀਦ ਕਰੇਗੀ ਅਤੇ ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ 'ਤੇ ਉਹ ਅਚਾਨਕ ਜ਼ਹਿਰੀਲੀਆਂ ਦਵਾਈਆਂ, ਸਿਗਰਟਨੋਸ਼ੀ, ਅਲਕੋਹਲ ਲੈਣ ਤੋਂ ਬਚੇਗੀ. ਅਜਿਹਾ ਅਕਸਰ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਔਰਤ ਨੂੰ ਅਜੇ ਤੱਕ ਗਰਭ ਅਵਸਥਾ ਬਾਰੇ ਪਤਾ ਨਹੀਂ ਹੁੰਦਾ।
ਗਾਇਨੀਕੋਲੋਜਿਸਟ ਦੁਆਰਾ ਦੱਸੇ ਗਏ ਵਿਟਾਮਿਨ ਲੈਣਾ ਜ਼ਰੂਰੀ ਹੈ, ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਜਾਂਚ ਕੀਤੀ ਜਾਵੇ। ਭੀੜ ਤੋਂ ਬਚੋ ਅਤੇ ਗਰਮ ਕੱਪੜੇ ਪਾਓ, ਕਿਉਂਕਿ ਪਹਿਲੇ ਹਫ਼ਤਿਆਂ ਵਿੱਚ ਮਾਂ ਦੀ ਪ੍ਰਤੀਰੋਧਕ ਸ਼ਕਤੀ ਬਹੁਤ ਕਮਜ਼ੋਰ ਹੁੰਦੀ ਹੈ।
ਪ੍ਰਸਿੱਧ ਸਵਾਲ ਅਤੇ ਜਵਾਬ
ਬਾਲ ਰੋਗ-ਵਿਗਿਆਨੀ - ਮੁੱਖ ਬਾਲ ਰੋਗ-ਵਿਗਿਆਨੀ - ਸਰਜਨਾਂ, ਆਰਥੋਡੌਨਟਿਸਟਾਂ ਅਤੇ ਹੋਰ ਮਾਹਿਰਾਂ ਦੇ ਨਾਲ-ਨਾਲ ਕਲੇਫਟ ਤਾਲੂ ਦੀ ਸਮੱਸਿਆ ਨੂੰ ਹੱਲ ਕਰਨ 'ਤੇ ਕੰਮ ਕਰ ਰਿਹਾ ਹੈ। ਬਾਲ ਰੋਗ-ਵਿਗਿਆਨੀ ਇਹ ਯਕੀਨੀ ਬਣਾਉਂਦਾ ਹੈ ਕਿ ਬੱਚਾ ਆਮ ਤੌਰ 'ਤੇ ਖਾਂਦਾ ਹੈ, ਲਾਗਾਂ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ, ਅਤੇ ਬੱਚੇ ਦੀ ਦੇਖਭਾਲ ਕਰਨ ਬਾਰੇ ਸਲਾਹ ਦਿੰਦਾ ਹੈ। ਫਟਣ ਵਾਲੇ ਤਾਲੂ ਵਾਲੇ ਬੱਚਿਆਂ ਦੇ ਇਲਾਜ ਬਾਰੇ ਹੋਰ ਪੜ੍ਹੋ ਬਾਲ ਰੋਗ ਵਿਗਿਆਨੀ ਡਾਰੀਆ ਸ਼ੁਕੀਨਾ.
ਫੱਟੇ ਤਾਲੂ ਦੀਆਂ ਸੰਭਵ ਪੇਚੀਦਗੀਆਂ ਕੀ ਹਨ?
ਬਘਿਆੜ ਦੇ ਮੂੰਹ ਨਾਲ ਘਰ ਵਿਚ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਬੁਲਾਓ?
ਇਸ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨਾ ਅਸੰਭਵ ਹੈ ਜਦੋਂ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਪਹਿਲਾਂ ਹੀ ਬਣ ਗਿਆ ਹੈ. ਬਹੁਤੇ ਅਕਸਰ, ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਹੀ ਪੈਥੋਲੋਜੀ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ. ਹਾਲਾਂਕਿ, ਅਲਟਰਾਸਾਊਂਡ 'ਤੇ ਇੱਕ ਸਪੱਸ਼ਟ ਨੁਕਸ ਦੇਖਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਫੇਟੋਸਕੋਪੀ ਅਤੇ ਫੇਟੋਐਮਨੀਓਟੋਮੀ ਵੀ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਡਾਇਗਨੌਸਟਿਕ ਕੁਸ਼ਲਤਾ ਲਗਭਗ 30% ਵਿੱਚ ਉਤਰਾਅ-ਚੜ੍ਹਾਅ ਹੁੰਦੀ ਹੈ।