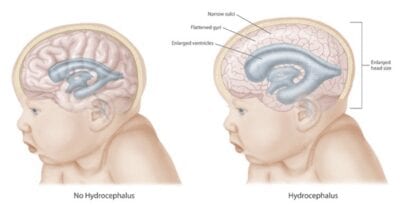
ਬਿਮਾਰੀ ਦਾ ਆਮ ਵੇਰਵਾ
ਇਹ ਇਕ ਬਿਮਾਰੀ ਹੈ, ਜਿਸ ਦੇ ਦੌਰਾਨ ਕ੍ਰੈਨਿਅਲ ਗੁਫਾ ਵਿਚ ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ (ਜਾਂ ਸੇਰੇਬਰੋਸਪਾਈਨਲ ਤਰਲ) ਦੇ ਪੱਧਰ ਦੀ ਵਧੇਰੇ ਮਾਤਰਾ ਹੁੰਦੀ ਹੈ. ਪ੍ਰਸਿੱਧ ਨਾਮ ਹੈ “ਦਿਮਾਗ਼ ਦਾ ਤੁਪਕੇ.”
ਸੀਐਸਐਫ ਇੱਕ ਤਰਲ ਹੈ ਜੋ ਵਿਸ਼ੇਸ਼ ਤੌਰ ਤੇ ਦਿਮਾਗ ਦੁਆਰਾ ਤਿਆਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜੋ ਦਿਮਾਗ ਲਈ ਬਫਰ ਵਜੋਂ ਕੰਮ ਕਰਦਾ ਹੈ. ਇਹ ਇਸ ਨੂੰ ਪੋਸ਼ਣ ਦਿੰਦਾ ਹੈ ਅਤੇ ਇਸਨੂੰ ਮਕੈਨੀਕਲ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਨੁਕਸਾਨ ਤੋਂ ਬਚਾਉਂਦਾ ਹੈ. ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਦਾ ਨਿਯਮ 150 ਮਿਲੀਲੀਟਰ ਹੁੰਦਾ ਹੈ (ਅਤੇ ਇਹ ਸਾਰਾ ਖੰਡ ਦਿਨ ਵਿਚ ਤਿੰਨ ਵਾਰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਬਦਲਦਾ ਹੈ).
ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੇ ਕਾਰਨ
ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਦਾ ਬਹੁਤ ਜ਼ਿਆਦਾ ਇਕੱਠਾ ਹੋਣਾ 2 ਮੁੱਖ ਕਾਰਨਾਂ ਕਰਕੇ ਹੁੰਦਾ ਹੈ. ਪਹਿਲਾਂ ਸੇਰੇਬਰੋਸਪਾਈਨਲ ਤਰਲ ਦੇ ਸੋਖਣ ਦੀ ਸਥਿਤੀ ਵਿਚ ਇਕ ਅਸੰਤੁਲਨ ਹੈ, ਦੂਜਾ ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਦੇ ਗੇੜ ਵਿਚ ਰੁਕਾਵਟ ਹੈ.
ਬੱਚਿਆਂ ਵਿੱਚ ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੇ ਵਿਕਾਸ ਦੇ ਕਾਰਨ
ਬੱਚਿਆਂ ਵਿੱਚ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਕਾਰਨਾਂ ਦਾ ਨਾਮ ਦੇਣ ਤੋਂ ਪਹਿਲਾਂ, ਉਨ੍ਹਾਂ ਨੂੰ ਤਿੰਨ ਮੁੱਖ ਸਮੂਹਾਂ ਵਿੱਚ ਵੰਡਣਾ ਜ਼ਰੂਰੀ ਹੈ. ਵੱਖੋ ਵੱਖਰੀਆਂ ਉਮਰਾਂ ਵਿੱਚ, ਦਿਮਾਗ਼ ਦਾ ਜਰਾਸੀਮੀ ਕਈ ਕਾਰਨਾਂ ਕਰਕੇ ਹੁੰਦਾ ਹੈ.
- ਇਕ ਅਣਜੰਮੇ ਬੱਚੇ ਵਿਚ ਹਾਈਡ੍ਰੋਸੈਫਲਸ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਖਰਕਿਰੀ ਦੌਰਾਨ ਨਿਰਧਾਰਤ. ਅਸਲ ਵਿੱਚ, ਦਿਮਾਗ਼ ਦਾ ਤੁਪਕੇ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਕੇਂਦਰੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਖਾਮੀਆਂ ਦੇ ਕਾਰਨ ਜਾਂ ਮਾਂ ਦੇ ਸਰੀਰ ਵਿੱਚ (ਹਰਪੀਸ, ਸਾਇਟੋਮੈਗਲੀ, ਟੌਕਸੋਪਲਾਸਮਿਸ) ਇਨਟਰਾuterਟਰਾਈਨ ਲਾਗ ਦੀ ਮੌਜੂਦਗੀ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ. ਇਸ ਲਈ, ਜਦੋਂ ਗਰਭ ਅਵਸਥਾ ਦੀ ਯੋਜਨਾ ਬਣਾਈ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਹਰ womanਰਤ ਨੂੰ ਇਨ੍ਹਾਂ ਲਾਗਾਂ ਲਈ ਟੈਸਟ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ ਅਤੇ ਜੇ ਜਰੂਰੀ ਹੋਵੇ ਤਾਂ ਉਨ੍ਹਾਂ ਦਾ ਇਲਾਜ ਕਰੋ. ਇਹ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ ਕਿ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਜੈਨੇਟਿਕ ਅਸਫਲਤਾਵਾਂ ਕਾਰਨ ਹੁੰਦਾ ਹੈ.
- ਬੱਚਿਆਂ ਵਿੱਚ ਹਾਈਡ੍ਰੋਸੈਫਲਸ… ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਦੇ 80% ਵਿੱਚ, ਜਰਾਸੀਮੀ ਦਿਮਾਗ ਅਤੇ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਨੁਕਸਾਂ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਜੋ ਮਾਂ ਵਿੱਚ ਇੰਟਰਾuterਟਰਾਈਨ ਇਨਫੈਕਸ਼ਨਾਂ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਉੱਭਰਦਾ ਹੈ. ਬਚੇ ਹੋਏ 20% ਬੱਚਿਆਂ ਵਿੱਚ, ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਜਨਮ ਦੇ ਸਦਮੇ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ. ਅਸਲ ਵਿੱਚ, ਜੋਖਮ ਸਮੂਹ ਵਿੱਚ ਅਚਨਚੇਤੀ ਬੱਚੇ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ, ਇੱਕ ਜਨਮ ਦੀ ਸੱਟ ਲੱਗਣ ਤੋਂ ਬਾਅਦ, ਮੀਨਿੰਜਜ (ਮੈਨਿਨਜਾਈਟਿਸ) ਵਿੱਚ ਸੋਜਸ਼ ਸੰਬੰਧੀ ਪ੍ਰਕਿਰਿਆ ਦੇ ਨਾਲ ਖੂਨ ਦਾ ਇੱਕ ਇੰਟਰਾਸੇਰੇਬ੍ਰਲ ਜਾਂ ਇੰਟਰਾਸੈਂਟ੍ਰਿਕੂਲਰ ਨਿਕਾਸ ਹੁੰਦਾ ਹੈ. ਇਹ ਸਭ ਸੇਰਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਦੇ ਅਯੋਗ ਸਮਾਈ ਵੱਲ ਅਗਵਾਈ ਕਰਦਾ ਹੈ. ਟਿorsਮਰਾਂ ਨਾਲ ਜਾਂ ਦਿਮਾਗ ਦੇ ਵਿਕਾਸ ਵਿਚ ਨਾੜੀ ਨੁਕਸ ਹੋਣ ਵਾਲੇ ਬੱਚਿਆਂ ਵਿਚ ਬੂੰਦ-ਫਸਲਾਂ ਦੇ ਕੇਸ ਹੋਏ ਹਨ.
- 1 ਸਾਲ ਤੋਂ ਵੱਡੇ ਬੱਚਿਆਂ ਤੱਕ ਹਾਈਡ੍ਰੋਸੈਫਲਸ… ਬਿਮਾਰੀ ਨੂੰ ਛੂਤ ਦੀਆਂ ਬਿਮਾਰੀਆਂ, ਐਨਸੇਫਲਾਈਟਿਸ, ਮੈਨਿਨਜਾਈਟਿਸ, ਦਿਮਾਗ, ਹੇਮਰੇਜਜ ਅਤੇ ਸਿਰ ਦੀਆਂ ਸੱਟਾਂ ਦੇ ਵਿਕਾਸ ਵਿਚ ਅਸਧਾਰਨਤਾਵਾਂ ਦੁਆਰਾ ਭੜਕਾਇਆ ਜਾ ਸਕਦਾ ਹੈ.
ਬਾਲਗ ਵਿੱਚ ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੇ ਵਿਕਾਸ ਦੇ ਕਾਰਨ
ਬਹੁਤੇ ਲੋਕ ਸੋਚਦੇ ਹਨ ਕਿ ਸਿਰਫ ਨਵਜੰਮੇ ਅਤੇ ਬੱਚੇ ਹੀ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਤੋਂ ਪੀੜਤ ਹਨ. ਪਰ ਇਹ ਅਸਲ ਵਿੱਚ ਸੱਚ ਨਹੀਂ ਹੈ. ਦਿਮਾਗ ਦਾ ਤੁਪਕੇ ਜਵਾਨੀ ਵਿੱਚ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ. ਅਸਲ ਵਿੱਚ, ਇਹ ਬਿਮਾਰੀ ਦਿਮਾਗ ਦੇ ਕੁਝ ਹਿੱਸਿਆਂ ਤੇ ਵਧੇਰੇ ਦਬਾਅ ਦੇ ਕਾਰਨ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ. ਟਿorsਮਰਾਂ ਦੇ ਵਿਕਾਸ ਦੇ ਕਾਰਨ, ਮੈਨਿਨਜਾਈਟਿਸ, ਮੈਨਿਨਜੋਏਂਸਫਲਾਈਟਿਸ, ਗੰਭੀਰ ਜ਼ਹਿਰ, ਸਿਰ ਦੇ ਗੰਭੀਰ ਸੱਟਾਂ, ਸਟ੍ਰੋਕ, ਸਿਫਿਲਿਸ, ਐਂਟੀਓਂਡਿਓਮਾ, ਮੇਡੂਲੋਬਲਾਸਟੋਮਾ, ਦਿਮਾਗ ਵਿੱਚ ਸੰਚਾਰ ਸੰਬੰਧੀ ਅਸਫਲਤਾ, ਇੱਕ ਛੂਤਕਾਰੀ ਕਿਸਮ ਦੀਆਂ ਚੱਲ ਰਹੀਆਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੇ ਕਾਰਨ ਅਜਿਹੀ ਨਿਚੋੜ ਸ਼ੁਰੂ ਹੋ ਸਕਦੀ ਹੈ. ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਵਿਚ.
ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਫਾਰਮ
ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਨੂੰ ਮੂਲ, ਈਟੀਓਲੋਜੀ, ਕੋਰਸ ਦੇ ਅਧਾਰ ਤੇ ਸਮੂਹਾਂ ਵਿੱਚ ਵੰਡਿਆ ਗਿਆ ਹੈ.
ਇਸ 'ਤੇ ਨਿਰਭਰ ਕਰਦਿਆਂ ਕਿ ਬਿਮਾਰੀ ਕਦੋਂ ਆਈ, ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਵਿਚ ਵੰਡਿਆ ਗਿਆ ਹੈ ਜਮਾਂਦਰੂ ਅਤੇ ਹਾਸਲ… ਬੱਚੇ ਦੇ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਹੀ ਦਿਮਾਗ ਦੀ ਜਮਾਂਦਰੂ ਬੂੰਦ ਫੈਲ ਜਾਂਦੀ ਸੀ, ਅਤੇ ਬੇਸ਼ਕ, ਬੱਚੇ ਦੇ ਚਾਨਣ ਨੂੰ ਵੇਖਣ ਤੋਂ ਬਾਅਦ ਪ੍ਰਾਪਤ ਕੀਤੀ.
ਬਦਲੇ ਵਿੱਚ, ਐਕੁਆਇਰਡ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ ਬੰਦ, ਖੁੱਲਾ ਅਤੇ ਹਾਈਪਰਸੈੱਕਟਰੀ ਹਾਈਡ੍ਰੋਸਫੈਲਸ... ਇਹ ਵਰਗੀਕਰਣ ਬਿਮਾਰੀ ਦੇ ਮੁੱ. 'ਤੇ ਅਧਾਰਤ ਹੈ.
ਦਿਮਾਗ ਦੇ ਜੰਮੇ (ਬੰਦ). ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਸੇਰੇਬਰੋਸਪਾਈਨਲ ਤਰਲ ਦਾ ਨਿਕਾਸ ਪ੍ਰਵਾਹ ਇਸ ਤੱਥ ਦੇ ਕਾਰਨ ਪ੍ਰੇਸ਼ਾਨ ਹੁੰਦਾ ਹੈ ਕਿ ਜਿਸ ਰਸਤੇ ਵਿੱਚੋਂ ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਵਗਦਾ ਹੈ ਉਹ ਬੰਦ ਹੋ ਜਾਂਦਾ ਹੈ.
ਖੁੱਲ੍ਹਾ (ਸੰਚਾਰ) ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ. ਸੇਰੇਬ੍ਰੋਸਪਾਈਨਲ ਤਰਲ ਦਾ ਸਮਾਈ ਬਿਹਤਰ theਾਂਚਿਆਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦਾ ਹੈ ਜੋ ਸਮਾਈ ਪ੍ਰਕਿਰਿਆ ਵਿਚ ਹਿੱਸਾ ਲੈਂਦੇ ਹਨ.
ਦਿਮਾਗ ਦੀ ਹਾਈਪਰਸੈਕਟਰੀਰੀ ਡਰਾਸੀ ਦਿਮਾਗ ਦੀ ਮਾਤਰਾ ਵਿਚ ਤਰਲ ਦੇ ਅਸਧਾਰਨ ਤੌਰ ਤੇ ਉੱਚ ਉਤਪਾਦਨ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ.
ਕੋਰਸ ਦੇ ਅਧਾਰ ਤੇ, ਬਿਮਾਰੀ ਨੂੰ 3 ਰੂਪਾਂ ਵਿਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ:
- 1 ਤਿੱਖਾ (ਪਹਿਲੇ ਲੱਛਣਾਂ ਤੋਂ ਸੇਰੇਬਰੋਸਪਾਈਨਲ ਤਰਲ ਦੇ ਬਾਹਰ ਜਾਣ ਦੇ ਸੰਪੂਰਨ ਉਲੰਘਣਾ ਲਈ 3 ਦਿਨ ਲੰਘ ਗਏ ਹਨ);
- 2 ਫਿੰਗਰ ਬੋਰਡ (ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਬਾਅਦ, 30 ਦਿਨ ਪੂਰੇ ਘੜਣ ਤੋਂ ਪਹਿਲਾਂ ਲੰਘ ਜਾਂਦੇ ਹਨ);
- 3 ਗੰਭੀਰ (ਬਿਮਾਰੀ ਹੌਲੀ ਹੌਲੀ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ - 21 ਦਿਨਾਂ ਤੋਂ ਛੇ ਮਹੀਨਿਆਂ ਤੱਕ).
ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਲੱਛਣ
ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਪ੍ਰਗਟਾਵੇ ਵੀ ਉਮਰ ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ.
ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿੱਚ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਚਿੰਨ੍ਹ
ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਬੱਚੇ ਆਮ ਸਿਰ ਦੀ ਮਾਤਰਾ ਦੇ ਨਾਲ ਜਾਂ ਵਾਲੀਅਮ ਵਿੱਚ ਮਾਮੂਲੀ ਵਾਧੇ ਦੇ ਨਾਲ ਪੈਦਾ ਹੁੰਦੇ ਹਨ. ਬੱਚੇ ਦੇ ਜੀਵਨ ਦੇ ਪਹਿਲੇ ਜਾਂ ਦੂਜੇ ਮਹੀਨੇ ਸਿਰ ਦਾ ਆਕਾਰ ਵਧਣਾ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ. ਇਹ ਇਸ ਮਿਆਦ ਦੇ ਦੌਰਾਨ ਹੈ ਕਿ ਸਿਰ ਸਰਗਰਮੀ ਨਾਲ ਵਧ ਰਿਹਾ ਹੈ.
ਸਿਰ ਕਿੰਨਾ ਚਿਰ ਅਕਾਰ ਵਿੱਚ ਵਧੇਗਾ ਇਹ ਇੰਟਰਾਕ੍ਰੇਨਲ ਦਬਾਅ ਦੇ ਸੂਚਕਾਂ ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ.
ਇੱਕ ਵਿਜ਼ੂਅਲ ਇਮਤਿਹਾਨ ਦੇ ਦੌਰਾਨ, ਵਾਲਾਂ ਦੀ ਜਾਂਚ ਕਰਨੀ (ਇਹ ਬਹੁਤ ਘੱਟ ਹੋਏਗੀ), ਕ੍ਰੇਨੀਅਲ ਸੂਟਰਜ਼ (ਉਨ੍ਹਾਂ ਦਾ ਭਿੰਨਤਾ ਵਿਖਾਈ ਦੇਵੇਗਾ), ਫੋਂਟਨੇਲਜ਼ (ਉਹ ਤਣਾਅ ਅਤੇ ਉਕਸਾਉਣ ਵਾਲੇ ਹੋਣਗੇ), ਮੱਥੇ (ਇਕ ਵਿਗਾੜ ਹੋਏਗਾ: ਅਗਲਾ ਕਮਾਨ ਬਹੁਤ ਵੱਡਾ ਹੋਵੇਗਾ ਅਤੇ ਮੱਥੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਉਤਰਾਅ-ਚੜ੍ਹਾਅ ਵਾਲਾ ਹੈ).
ਨਾਲ ਹੀ, ਤੁਹਾਨੂੰ ਖੋਪੜੀ ਦੀਆਂ ਹੱਡੀਆਂ ਵੱਲ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ - ਉਹ ਪਤਲੇ ਹੋ ਜਾਣਗੇ.
ਬੱਚਿਆਂ ਵਿੱਚ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਚਿੰਨ੍ਹ
ਬਿਮਾਰੀ ਦੇ ਹੋਰ ਵਿਕਾਸ ਦੇ ਨਾਲ, ਬੱਚੇ ਦਾ ਭਾਰ ਘੱਟਣਾ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦਾ ਹੈ, ਜਦੋਂ ਕਿ ਬਾਹਾਂ ਅਤੇ ਪੈਰਾਂ ਦੇ ਮਾਸਪੇਸ਼ੀ ਦੇ ਟੋਨ ਵਿਚ ਬਹੁਤ ਵਾਧਾ ਹੁੰਦਾ ਹੈ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਕ ਸੰਗਮਰਮਰ ਵਾਲੀ ਚਮੜੀ ਹੈ (ਇਕ ਨਾੜੀ ਦਾ ਨਮੂਨਾ ਸਪੱਸ਼ਟ ਤੌਰ 'ਤੇ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ), ਨਾਈਸਟਾਗਮਸ ਅਤੇ ਸਟ੍ਰਾਬਿਮਸਸ (ਬੱਚੇ ਦੀਆਂ ਅੱਖਾਂ ਨਿਰੰਤਰ "ਚੱਲ ਰਹੀਆਂ" ਹੁੰਦੀਆਂ ਹਨ, ਉਹ ਇਕ ਚੀਜ਼' ਤੇ ਧਿਆਨ ਕੇਂਦਰਿਤ ਨਹੀਂ ਕਰ ਸਕਦੀ), ਬੱਚਾ ਅਕਸਰ ਥੁੱਕਦਾ ਹੈ, ਉਸ ਦੀ ਸੁਣਨ ਦਾ ਪੱਧਰ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਉਹ ਬੇਚੈਨ, ਗੋਰੇ ਜਾਂ, ਉਲਟ, ਸੁਸਤ, ਸੁਸਤ, ਪ੍ਰਹੇਜਿਤ ਹੋ ਜਾਂਦੇ ਹਨ.
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਬੱਚੇ ਦੇ ਵਿਕਾਸ ਵਿਚ ਦੇਰੀ ਹੁੰਦੀ ਹੈ. ਇਹ ਭਾਸ਼ਣ, ਮੋਟਰ ਕੁਸ਼ਲਤਾ, ਮਾਨਸਿਕਤਾ ਦੇ ਵਿਕਾਸ 'ਤੇ ਲਾਗੂ ਹੁੰਦਾ ਹੈ.
ਬੱਚਿਆਂ ਵਿੱਚ ਵੱਧ ਰਹੇ ਪਾਚਕ ਦਬਾਅ ਦੀ ਜਾਂਚ ਵਿੱਚ ਮਿਥਿਹਾਸਕ
ਜੇ ਕਿਸੇ ਬੱਚੇ ਦੇ ਵਿਵਹਾਰ, ਨੀਂਦ, ਬਹੁਤ ਜ਼ਿਆਦਾ ਗਤੀਵਿਧੀਆਂ, ਅਣਜਾਣਪਣ, ਹੇਠਲੇ ਪਾਚਿਆਂ ਦਾ ਵੱਧਦਾ ਹੋਇਆ ਬੋਲਿਆ, ਠੋਡੀ ਦਾ ਕੰਬਣਾ, ਟਿਪਟੋਜ਼ 'ਤੇ ਚੱਲਣਾ ਅਤੇ ਚਮੜੀ ਦਾ ਇੱਕ ਸੰਗਮਰਮ ਪੈਟਰਨ ਵੀ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਇਸ ਦਾ ਇਹ ਮਤਲਬ ਬਿਲਕੁਲ ਨਹੀਂ ਹੁੰਦਾ ਕਿ ਬੱਚਾ ਵਧਿਆ ਹੈ ਅੰਤਰ-ਦਬਾਅ. ਇਨ੍ਹਾਂ ਸੰਕੇਤਾਂ ਦੇ ਅਧਾਰ ਤੇ, ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੀ ਜਾਂਚ ਨਹੀਂ ਕੀਤੀ ਜਾ ਸਕਦੀ. ਉਪਰੋਕਤ ਲੱਛਣਾਂ ਤੋਂ ਇਲਾਵਾ, ਸਿਰ ਵੱਡਾ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਫੋਂਟਨੇਲ ਵੱਡਾ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਅਤੇ ਬੱਚਿਆਂ ਲਈ ਹੋਰ ਲੱਛਣ ਮੌਜੂਦ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ.
“ਹਾਈਪਰਟੈਂਸਿਡ-ਹਾਈਡ੍ਰੋਸੈਫਾਲਿਕ ਸਿੰਡਰੋਮ” ਜਾਂ “ਇੰਟ੍ਰੈਕਰੇਨੀਅਲ ਹਾਈਪਰਟੈਂਸ਼ਨ” ਪ੍ਰਦਾਨ ਕਰਨ ਲਈ ਐਮਆਰਆਈ (ਚੁੰਬਕੀ ਗੂੰਜਦਾ ਪ੍ਰਤੀਬਿੰਬ), ਐਨਐਸਜੀ (ਨਿurਰੋਸੋਨੋਗ੍ਰਾਫੀ), ਸੀਟੀ (ਕੰਪਿutedਟਿਡ ਟੋਮੋਗ੍ਰਾਫੀ) ਤੋਂ ਲੰਘਣਾ ਜ਼ਰੂਰੀ ਹੈ.
ਬਾਲਗਾਂ ਵਿਚ ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦੇ ਚਿੰਨ੍ਹ: ਮਤਲੀ, ਉਲਟੀਆਂ, ਸਿਰ ਦਰਦ (ਜ਼ਿਆਦਾਤਰ ਸਵੇਰੇ), ਚੱਕਰ ਆਉਣੇ, ਨੇਤਰ ਤਬਦੀਲੀਆਂ, ਸੁਸਤੀ, ਸੁਣਨ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ. ਇਹ ਧਿਆਨ ਦੇਣ ਯੋਗ ਹੈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਉਲਟੀਆਂ ਆਉਣ ਤੋਂ ਬਾਅਦ, ਉਹ ਬਹੁਤ ਬਿਹਤਰ ਹੋ ਜਾਂਦਾ ਹੈ.
ਹਾਈਡ੍ਰੋਸੇਫਾਲਸ ਲਈ ਲਾਭਦਾਇਕ ਉਤਪਾਦ
ਇਸ ਬਿਮਾਰੀ ਦੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਪਾਚਨ ਲਈ ਸਾਦਾ ਭੋਜਨ ਖਾਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਜ਼ਿਆਦਾਤਰ ਖੁਰਾਕ ਸ਼ਾਕਾਹਾਰੀ ਭੋਜਨ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ। ਉਤਪਾਦਾਂ ਤੋਂ ਕੱਚਾ ਪੇਠਾ, ਖੀਰੇ, ਨਿੰਬੂ, ਸ਼ਹਿਦ, ਪਾਰਸਲੇ, ਉ c ਚਿਨੀ, ਗੋਭੀ, ਸੈਲਰੀ, ਕਾਲਾ ਕਰੰਟ, ਤਰਬੂਜ, ਅੰਗੂਰ, ਕਾਲੀ ਮੂਲੀ ਦੀ ਵਰਤੋਂ ਕਰਨਾ ਬਿਹਤਰ ਹੈ.
ਖੁਰਾਕ ਲਿਖਣ ਤੋਂ ਪਹਿਲਾਂ, ਤੁਹਾਨੂੰ ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੇ ਗਠਨ ਦੇ ਕਾਰਨਾਂ ਬਾਰੇ ਬਿਲਕੁਲ ਜਾਣਨ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ. ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਅਧਾਰ ਤੇ, ਪਹਿਲਾਂ ਹੀ ਮੀਨੂੰ ਤਿਆਰ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ.
ਸਿਰ ਦੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੀ ਸੋਜ ਦੇ ਨਾਲ, ਪਿਸ਼ਾਬ ਵਾਲੇ ਉਤਪਾਦਾਂ ਨੂੰ ਖਾਣਾ ਬਿਹਤਰ ਹੁੰਦਾ ਹੈ.
ਮਰੀਜ਼ ਦੇ ਸਰੀਰ ਨੂੰ ਲਾਜ਼ਮੀ ਤੌਰ 'ਤੇ ਵਿਟਾਮਿਨ, ਅਮੀਨੋ ਐਸਿਡ, ਪ੍ਰੋਟੀਨ, ਕਾਰਬੋਹਾਈਡਰੇਟ ਪ੍ਰਾਪਤ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ.
ਡਾਕਟਰ ਨਮਕ ਰਹਿਤ ਖੁਰਾਕ ਦੀ ਪਾਲਣਾ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ. ਇਹ ਇਸ ਲਈ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਤਾਂ ਜੋ ਪਾਣੀ-ਲੂਣ ਦਾ ਸੰਤੁਲਨ ਵਿਗੜ ਨਾ ਜਾਵੇ.
ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਲਈ ਰਵਾਇਤੀ ਦਵਾਈ
ਬਦਕਿਸਮਤੀ ਨਾਲ, ਰਵਾਇਤੀ ਦਵਾਈ ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੇ ਇਲਾਜ ਵਿਚ ਬੇਅਸਰ ਹੈ. ਰੂੜੀਵਾਦੀ ਤਕਨੀਕ ਦੀ ਵਰਤੋਂ ਸਿਰਫ ਬਿਮਾਰੀ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ.
ਸੇਰੇਬਰੋਸਪਾਈਨਲ ਤਰਲ ਪਦਾਰਥ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ, ਤੁਸੀਂ ਤਰਬੂਜ ਦੀ ਛਿੱਲ, ਕਾਲੇ ਬਜ਼ੁਰਗ ਸੱਕ, ਚਿਕੋਰੀ, ਮੁਕੁਲ ਅਤੇ ਬਿਰਚ ਦੇ ਪੱਤਿਆਂ, ਬਲੂਹੈਡ ਤੋਂ ਪੀਸ ਸਕਦੇ ਹੋ.
ਗੰਭੀਰ ਸਿਰ ਦਰਦ ਦੇ ਨਾਲ, ਇਸ ਨੂੰ ਪੀਣ ਦੀ ਆਗਿਆ ਹੈ: ਨਿੰਬੂ ਬਾਮ ਦੇ ਪੱਤਿਆਂ ਦਾ ਇੱਕ ਉਬਾਲ, ਮਾਰਸ਼ ਕੈਲੇਮਸ ਦਾ ਅਲਕੋਹਲ ਵਾਲਾ ਰੰਗ, ਕੋਰਨਫਲਾਵਰ ਨਿਵੇਸ਼.
ਇੱਕ ਨਿੰਬੂ ਮਲਮ ਬਰੋਥ ਤਿਆਰ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਇਹ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ: ਉਬਾਲ ਕੇ ਪਾਣੀ ਦਾ ਇੱਕ ਗਲਾਸ ਲਓ, ਇਸ ਤੇ 15 ਗ੍ਰਾਮ ਸੁੱਕੇ ਪੱਤੇ ਪਾਓ, ਠੰਡਾ, ਫਿਲਟਰ ਕਰੋ. ਖਾਣੇ ਤੋਂ ਬਾਅਦ ਤੁਹਾਨੂੰ ਦਿਨ ਵਿਚ 3 ਵਾਰੀ ਇੱਕ ਚਮਚ ਲੈਣ ਦੀ ਜ਼ਰੂਰਤ ਹੁੰਦੀ ਹੈ.
ਤੁਸੀਂ ਨਿੰਬੂ ਬਾਮ ਦਾ ਅਲਕੋਹਲ ਵਾਲਾ ਰੰਗ ਵੀ ਲੈ ਸਕਦੇ ਹੋ. ਇਸਨੂੰ ਤਿਆਰ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ 15 ਮਿਲੀਲੀਟਰ ਅਲਕੋਹਲ ਦੇ ਨਾਲ 200 ਗ੍ਰਾਮ ਪੱਤੇ ਪਾਉਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਇਸ ਸਭ ਨੂੰ 14 ਦਿਨਾਂ ਲਈ ਹਨੇਰੇ ਵਾਲੀ ਜਗ੍ਹਾ ਤੇ ਛੱਡ ਦਿਓ. ਭੋਜਨ ਦੇ ਬਾਅਦ ਦਿਨ ਵਿੱਚ 15 ਵਾਰ 3 ਤੁਪਕੇ ਲਓ.
ਕੈਲਮਸ ਮਾਰਸ਼ ਤੋਂ ਅਲਕੋਹਲ ਰੰਗੋ ਤਿਆਰ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ 25 ਮਿਲੀ ਗ੍ਰਾਮ ਕੈਲਮਸ ਦੀਆਂ ਜੜ੍ਹਾਂ ਨੂੰ 250 ਮਿਲੀਲੀਟਰ ਅਲਕੋਹਲ ਨਾਲ ਡੋਲਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, 14 ਦਿਨਾਂ ਲਈ ਠੰ coolੇ, ਹਨੇਰੇ ਵਾਲੀ ਜਗ੍ਹਾ ਤੇ ਛੱਡ ਦਿਓ. ਖਾਣ ਤੋਂ ਪਹਿਲਾਂ 1 ਚਮਚਾ ਪੀਓ. ਇੱਕ ਦਿਨ ਵਿੱਚ ਤਿੰਨ ਮੁਲਾਕਾਤਾਂ ਹੋਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ.
ਕੋਰਨਫਲਾਅ ਦੇ ਨਿਵੇਸ਼ ਨੂੰ ਤਿਆਰ ਕਰਨ ਲਈ, ਤੁਹਾਨੂੰ ਸੁੱਕੇ ਕੌਰਨਫੁੱਲ ਦੇ ਫੁੱਲਾਂ ਦੇ 2 ਚਮਚ ਉੱਤੇ ਉਬਲਦੇ ਪਾਣੀ ਦਾ ਗਲਾਸ ਡੋਲ੍ਹਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਇਸ ਨੂੰ ਬਰਿ,, ਠੰਡਾ, ਫਿਲਟਰ ਕਰਨ ਦਿਓ. ਨਤੀਜੇ ਵਜੋਂ ਬਰੋਥ ਨੂੰ 3 ਖੁਰਾਕਾਂ ਵਿੱਚ ਵੰਡਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ. ਭੋਜਨ ਤੋਂ ਬਾਅਦ ਪੀਓ. ਇਹ ਡੀਕੋਸ਼ਨ ਸੋਜਸ਼ ਨੂੰ ਘਟਾਉਣ ਅਤੇ ਇੰਟ੍ਰੈਕਰੇਨੀਅਲ ਦਬਾਅ ਨੂੰ ਘੱਟ ਕਰਨ ਵਿੱਚ ਸਹਾਇਤਾ ਕਰੇਗਾ. ਇਹ ਪ੍ਰਭਾਵ ਸੈਂਟਾurਰਿਨ ਅਤੇ ਚਿਕੋਰਾਈਨ ਦਾ ਧੰਨਵਾਦ ਕਰਦਾ ਹੈ ਜੋ ਇਸ ਫੁੱਲ ਵਿਚ ਸ਼ਾਮਲ ਹੈ.
ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਦਾ ਸਫਲ ਇਲਾਜ ਸਿਰਫ ਸਰਜੀਕਲ ਇਲਾਜ ਦੀ ਸਹਾਇਤਾ ਨਾਲ ਸੰਭਵ ਹੈ. ਪਹਿਲਾਂ, ਇਸ ਬਿਮਾਰੀ ਦਾ ਕਾਰਨ ਬਣਨ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਖ਼ਤਮ ਕਰ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ (ਉਦਾਹਰਣ ਵਜੋਂ, ਨਿਓਪਲਾਜ਼ਮ ਦੂਰ ਹੋ ਜਾਂਦਾ ਹੈ), ਫਿਰ ਬਾਈਪਾਸ ਸਰਜਰੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ.
ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ
ਜੇ ਤੁਸੀਂ ਇਸ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਨਹੀਂ ਕਰਦੇ ਜਾਂ ਗਲਤ ਇਲਾਜ ਦੀ ਚੋਣ ਨਹੀਂ ਕਰਦੇ, ਤਾਂ ਗੰਭੀਰ ਪੇਚੀਦਗੀਆਂ ਪੈਦਾ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਅਰਥਾਤ: ਬਾਹਾਂ ਅਤੇ ਲੱਤਾਂ ਦੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਕਮਜ਼ੋਰ ਕਰਨਾ; ਆਡੀਟਰੀ ਅਤੇ ਦਿੱਖ ਯੋਗਤਾਵਾਂ ਦਾ ਘਾਟਾ; ਸਾਹ ਅਤੇ ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਪ੍ਰਣਾਲੀ ਨਾਲ ਸਮੱਸਿਆਵਾਂ; ਚਰਬੀ, ਪਾਣੀ, ਕਾਰਬੋਹਾਈਡਰੇਟ ਸੰਤੁਲਨ ਦੀ ਉਲੰਘਣਾ; ਸਰੀਰ ਦੇ ਤਾਪਮਾਨ ਦੇ ਨਿਯਮ ਦੀ ਆਮ ਪ੍ਰਕਿਰਿਆ ਦੀ ਉਲੰਘਣਾ. ਇਸ ਤੋਂ ਇਲਾਵਾ, ਮੌਤ ਸੰਭਵ ਹੈ.
ਹਾਈਡ੍ਰੋਬਸਫਾਲਸ ਦੀ ਰੋਕਥਾਮ
ਇਸ ਗੰਭੀਰ ਬਿਮਾਰੀ ਤੋਂ ਆਪਣੇ ਆਪ ਨੂੰ ਸਾਵਧਾਨ ਕਰਨ ਲਈ, ਵਧੇਰੇ ਕੰਮ ਨੂੰ ਰੋਕਣ, ਤਣਾਅਪੂਰਨ ਸਥਿਤੀਆਂ ਨੂੰ ਸੀਮਤ ਕਰਨ, ਹਾਈਪੋਥਰਮਿਆ ਤੋਂ ਬਚਣ, ਜਿਨਸੀ ਰੋਗਾਂ ਦੇ ਸੰਕਟ ਨੂੰ ਰੋਕਣ ਅਤੇ ਛੂਤ ਦੀਆਂ ਐਟੀਓਲੋਜੀ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਦਾ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ. ਅੰਤ ਵਿੱਚ, ਹਾਈਡ੍ਰੋਸਫਾਲਸ ਸਿਫਿਲਿਸ, ਮੈਨਿਨਜਾਈਟਿਸ, ਇਨਸੇਫਲਾਈਟਿਸ ਦੇ ਪਿਛੋਕੜ ਦੇ ਵਿਰੁੱਧ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ.
ਹਾਈਡ੍ਰੋਸੇਫਾਲਸ ਲਈ ਖਤਰਨਾਕ ਅਤੇ ਨੁਕਸਾਨਦੇਹ ਉਤਪਾਦ
- ਲੂਣ ਅਤੇ ਲੂਣ ਵਾਲੀ ਸਾਰੀ ਖਾਣਾ (ਖਾਸ ਕਰਕੇ ਨਮਕੀਨ ਮੱਛੀਆਂ);
- ਚਰਬੀ, ਤੰਬਾਕੂਨੋਸ਼ੀ, ਤਲੇ ਹੋਏ, ਮਸਾਲੇਦਾਰ ਭੋਜਨ;
- ਮਜ਼ਬੂਤ ਕੌਫੀ, ਚਾਹ, ਅਲਕੋਹਲ ਵਾਲੇ ਪੀਣ ਵਾਲੇ ਪਦਾਰਥ, ਸੋਡਾ (ਮਿੱਠਾ);
- ਚਰਬੀ ਵਾਲਾ ਮਾਸ ਅਤੇ ਮੱਛੀ;
- ਫਾਸਟ ਫੂਡ ਅਤੇ ਫਾਸਟ ਫੂਡ;
- ਸਿੰਥੈਟਿਕ ਫਿਲਰਾਂ ਵਾਲੇ ਉਤਪਾਦ, ਸਵਾਦ ਅਤੇ ਗੰਧ ਨੂੰ ਤੇਜ਼ ਕਰਨ ਵਾਲੇ, ਰੰਗਾਂ ਦੇ ਨਾਲ;
- trans ਚਰਬੀ;
- ਡੱਬਾਬੰਦ ਭੋਜਨ ਅਤੇ ਅਰਧ-ਤਿਆਰ ਉਤਪਾਦ, ਦੁਕਾਨ ਦੇ ਸੌਸੇਜ, ਮੇਅਨੀਜ਼, ਕੈਚੱਪ, ਸਾਸ।
ਇਹਨਾਂ ਉਤਪਾਦਾਂ ਦੀ ਵਰਤੋਂ ਮਰੀਜ਼ ਦੀ ਸਿਹਤ ਨੂੰ ਨਕਾਰਾਤਮਕ ਤੌਰ 'ਤੇ ਪ੍ਰਭਾਵਤ ਕਰੇਗੀ, ਅਤੇ ਲੱਛਣਾਂ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ ਅਤੇ ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਭੜਕਾ ਸਕਦੀ ਹੈ। ਨਾਲ ਹੀ, ਤੁਹਾਨੂੰ ਯਕੀਨੀ ਤੌਰ 'ਤੇ ਹਰ ਕਿਸਮ ਦੀਆਂ ਬੁਰੀਆਂ ਆਦਤਾਂ ਨੂੰ ਛੱਡ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ।
ਧਿਆਨ!
ਪ੍ਰਦਾਨ ਕੀਤੀ ਜਾਣਕਾਰੀ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੇ ਕਿਸੇ ਵੀ ਯਤਨ ਲਈ ਪ੍ਰਸ਼ਾਸਨ ਜ਼ਿੰਮੇਵਾਰ ਨਹੀਂ ਹੈ, ਅਤੇ ਗਰੰਟੀ ਨਹੀਂ ਦਿੰਦਾ ਹੈ ਕਿ ਇਹ ਤੁਹਾਨੂੰ ਨਿੱਜੀ ਤੌਰ 'ਤੇ ਨੁਕਸਾਨ ਨਹੀਂ ਪਹੁੰਚਾਏਗਾ. ਸਮੱਗਰੀ ਦੀ ਵਰਤੋਂ ਇਲਾਜ ਨਿਰਧਾਰਤ ਕਰਨ ਅਤੇ ਜਾਂਚ ਕਰਨ ਲਈ ਨਹੀਂ ਕੀਤੀ ਜਾ ਸਕਦੀ. ਹਮੇਸ਼ਾਂ ਆਪਣੇ ਮਾਹਰ ਡਾਕਟਰ ਦੀ ਸਲਾਹ ਲਓ!