ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ - ਡਾਊਨ ਸਿੰਡਰੋਮ ਤੋਂ ਬਾਅਦ ਦੂਜੀ ਸਭ ਤੋਂ ਆਮ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀ, ਕ੍ਰੋਮੋਸੋਮਲ ਵਿਗਾੜ ਨਾਲ ਜੁੜੀ ਹੋਈ ਹੈ। ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਨਾਲ, 18 ਵੇਂ ਕ੍ਰੋਮੋਸੋਮ ਦੀ ਇੱਕ ਸੰਪੂਰਨ ਜਾਂ ਅੰਸ਼ਕ ਟ੍ਰਾਈਸੋਮੀ ਹੁੰਦੀ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ ਇਸਦੀ ਵਾਧੂ ਕਾਪੀ ਬਣਦੀ ਹੈ। ਇਹ ਸਰੀਰ ਦੇ ਬਹੁਤ ਸਾਰੇ ਅਟੱਲ ਵਿਗਾੜਾਂ ਨੂੰ ਭੜਕਾਉਂਦਾ ਹੈ, ਜੋ ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਜੀਵਨ ਦੇ ਅਨੁਕੂਲ ਨਹੀਂ ਹਨ. ਇਸ ਪੈਥੋਲੋਜੀ ਦੇ ਵਾਪਰਨ ਦੀ ਬਾਰੰਬਾਰਤਾ ਪ੍ਰਤੀ 5-7 ਹਜ਼ਾਰ ਬੱਚਿਆਂ ਵਿੱਚ ਇੱਕ ਕੇਸ ਹੈ, ਜਦੋਂ ਕਿ ਐਡਵਰਡਜ਼ ਦੇ ਲੱਛਣ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਨਵਜੰਮੇ ਲੜਕੀਆਂ ਹਨ. ਖੋਜਕਰਤਾਵਾਂ ਨੇ ਸੁਝਾਅ ਦਿੱਤਾ ਹੈ ਕਿ ਮਰਦ ਬੱਚੇ ਜਨਮ ਸਮੇਂ ਜਾਂ ਜਣੇਪੇ ਦੌਰਾਨ ਮਰ ਜਾਂਦੇ ਹਨ।
ਬਿਮਾਰੀ ਦਾ ਵਰਣਨ ਪਹਿਲੀ ਵਾਰ 1960 ਵਿੱਚ ਜੈਨੇਟਿਕਸਿਸਟ ਐਡਵਰਡਸ ਦੁਆਰਾ ਕੀਤਾ ਗਿਆ ਸੀ, ਜਿਸ ਨੇ 130 ਤੋਂ ਵੱਧ ਲੱਛਣਾਂ ਦੀ ਪਛਾਣ ਕੀਤੀ ਸੀ ਜੋ ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਨੂੰ ਦਰਸਾਉਂਦੇ ਹਨ। ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਿਰਾਸਤ ਵਿੱਚ ਨਹੀਂ ਮਿਲਦਾ, ਪਰ ਇੱਕ ਪਰਿਵਰਤਨ ਦਾ ਨਤੀਜਾ ਹੈ, ਜਿਸਦੀ ਸੰਭਾਵਨਾ 1% ਹੈ। ਪੈਥੋਲੋਜੀ ਨੂੰ ਭੜਕਾਉਣ ਵਾਲੇ ਕਾਰਕ ਹਨ ਰੇਡੀਏਸ਼ਨ ਐਕਸਪੋਜ਼ਰ, ਪਿਤਾ ਅਤੇ ਮਾਂ ਵਿਚਕਾਰ ਮੇਲ-ਜੋਲ, ਗਰਭ ਅਵਸਥਾ ਅਤੇ ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਨਿਕੋਟੀਨ ਅਤੇ ਅਲਕੋਹਲ ਦਾ ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਸੰਪਰਕ, ਰਸਾਇਣਕ ਤੌਰ 'ਤੇ ਹਮਲਾਵਰ ਪਦਾਰਥਾਂ ਨਾਲ ਸੰਪਰਕ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਕ੍ਰੋਮੋਸੋਮ ਦੇ ਅਸਧਾਰਨ ਵਿਭਾਜਨ ਨਾਲ ਜੁੜੀ ਇੱਕ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀ ਹੈ, ਜਿਸ ਕਾਰਨ 18ਵੇਂ ਕ੍ਰੋਮੋਸੋਮ ਦੀ ਇੱਕ ਵਾਧੂ ਕਾਪੀ ਬਣਦੀ ਹੈ। ਇਹ ਬਹੁਤ ਸਾਰੇ ਜੈਨੇਟਿਕ ਵਿਕਾਰ ਵੱਲ ਖੜਦਾ ਹੈ, ਜੋ ਸਰੀਰ ਦੇ ਗੰਭੀਰ ਰੋਗਾਂ ਜਿਵੇਂ ਕਿ ਦਿਮਾਗੀ ਕਮਜ਼ੋਰੀ, ਜਮਾਂਦਰੂ ਦਿਲ, ਜਿਗਰ, ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ, ਅਤੇ ਮਾਸਪੇਸ਼ੀ ਦੇ ਨੁਕਸ ਦੁਆਰਾ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ।
ਬਿਮਾਰੀ ਦੀਆਂ ਘਟਨਾਵਾਂ ਬਹੁਤ ਘੱਟ ਹੁੰਦੀਆਂ ਹਨ - 1: 7000 ਕੇਸ, ਜਦੋਂ ਕਿ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਨਵਜੰਮੇ ਬੱਚੇ ਜੀਵਨ ਦੇ ਪਹਿਲੇ ਸਾਲ ਤੋਂ ਪਹਿਲਾਂ ਨਹੀਂ ਰਹਿੰਦੇ। ਬਾਲਗ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਬਹੁਗਿਣਤੀ (75%) ਔਰਤਾਂ ਹਨ, ਕਿਉਂਕਿ ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਵਾਲੇ ਨਰ ਭਰੂਣ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਵਿਕਾਸ ਦੌਰਾਨ ਵੀ ਮਰ ਜਾਂਦੇ ਹਨ, ਜਿਸ ਕਾਰਨ ਗਰਭਪਾਤ ਗਰਭਪਾਤ ਵਿੱਚ ਖਤਮ ਹੁੰਦਾ ਹੈ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਵਿਕਾਸ ਲਈ ਮੁੱਖ ਜੋਖਮ ਕਾਰਕ ਮਾਂ ਦੀ ਉਮਰ ਹੈ, ਕਿਉਂਕਿ ਕ੍ਰੋਮੋਸੋਮਜ਼ ਦਾ ਗੈਰ-ਵਿਸਥਾਪਨ, ਜੋ ਕਿ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਰੋਗ ਵਿਗਿਆਨ ਦਾ ਕਾਰਨ ਹੈ, ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ (90%) ਮਾਵਾਂ ਦੇ ਜਰਮ ਸੈੱਲ ਵਿੱਚ ਵਾਪਰਦਾ ਹੈ। ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਬਾਕੀ ਬਚੇ 10% ਕੇਸ ਕਲੀਵੇਜ ਦੇ ਦੌਰਾਨ ਜ਼ਾਇਗੋਟ ਕ੍ਰੋਮੋਸੋਮ ਦੇ ਟ੍ਰਾਂਸਲੋਕੇਸ਼ਨ ਅਤੇ ਗੈਰ-ਵਿਘਨ ਨਾਲ ਜੁੜੇ ਹੋਏ ਹਨ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ, ਡਾਊਨ ਸਿੰਡਰੋਮ ਵਾਂਗ, ਉਹਨਾਂ ਬੱਚਿਆਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਦੀਆਂ ਮਾਵਾਂ ਚਾਲੀ ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ ਵੱਧ ਗਰਭਵਤੀ ਹੋ ਜਾਂਦੀਆਂ ਹਨ। (ਇਹ ਵੀ ਪੜ੍ਹੋ: ਡਾਊਨ ਸਿੰਡਰੋਮ ਦੇ ਕਾਰਨ ਅਤੇ ਲੱਛਣ)
ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਦੁਆਰਾ ਉਕਸਾਏ ਗਏ ਜਮਾਂਦਰੂ ਵਿਗਾੜਾਂ ਵਾਲੇ ਬੱਚਿਆਂ ਨੂੰ ਸਮੇਂ ਸਿਰ ਡਾਕਟਰੀ ਦੇਖਭਾਲ ਪ੍ਰਦਾਨ ਕਰਨ ਲਈ, ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਦੀ ਇੱਕ ਕਾਰਡੀਓਲੋਜਿਸਟ, ਨਿਊਰੋਲੋਜਿਸਟ, ਪੀਡੀਆਟ੍ਰਿਕ ਯੂਰੋਲੋਜਿਸਟ ਅਤੇ ਆਰਥੋਪੈਡਿਸਟ ਦੁਆਰਾ ਜਾਂਚ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਜਨਮ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ, ਬੱਚੇ ਨੂੰ ਇੱਕ ਡਾਇਗਨੌਸਟਿਕ ਜਾਂਚ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਪੇਡੂ ਅਤੇ ਪੇਟ ਦਾ ਅਲਟਰਾਸਾਊਂਡ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ, ਨਾਲ ਹੀ ਦਿਲ ਦੀਆਂ ਅਸਧਾਰਨਤਾਵਾਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ ਈਕੋਕਾਰਡੀਓਗ੍ਰਾਫੀ ਵੀ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਲੱਛਣ
ਗਰਭ ਅਵਸਥਾ ਦੇ ਪੈਥੋਲੋਜੀਕਲ ਕੋਰਸ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੀ ਮੌਜੂਦਗੀ ਦੇ ਮੁੱਖ ਸੰਕੇਤਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ. ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਨਿਸ਼ਕਿਰਿਆ ਹੈ, ਨਾਕਾਫ਼ੀ ਪਲੈਸੈਂਟਾ ਆਕਾਰ, ਪੌਲੀਹਾਈਡ੍ਰੈਮਨੀਓਸ, ਸਿਰਫ ਇੱਕ ਨਾਭੀਨਾਲ ਧਮਣੀ। ਜਨਮ ਸਮੇਂ, ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਬੱਚਿਆਂ ਵਿੱਚ ਸਰੀਰ ਦਾ ਭਾਰ ਘੱਟ ਹੁੰਦਾ ਹੈ, ਭਾਵੇਂ ਗਰਭ ਅਵਸਥਾ ਵਿੱਚ ਦੇਰੀ ਹੋਈ ਹੋਵੇ, ਜਨਮ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਦਮ ਘੁੱਟਣਾ।
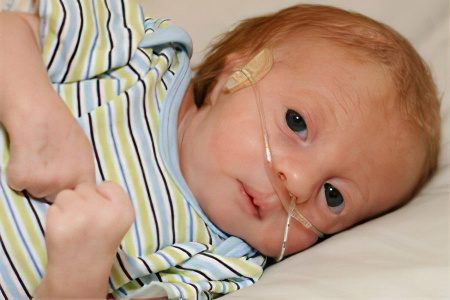
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਬੱਚਿਆਂ ਦੇ ਕਈ ਜਮਾਂਦਰੂ ਰੋਗ ਵਿਗਿਆਨ ਇਸ ਤੱਥ ਵੱਲ ਅਗਵਾਈ ਕਰਦੇ ਹਨ ਕਿ ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਜ਼ਿਆਦਾਤਰ ਦਿਲ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ, ਆਮ ਸਾਹ ਲੈਣ ਅਤੇ ਪਾਚਨ ਦੀ ਅਸੰਭਵਤਾ ਕਾਰਨ ਜੀਵਨ ਦੇ ਪਹਿਲੇ ਹਫ਼ਤਿਆਂ ਵਿੱਚ ਮਰ ਜਾਂਦੇ ਹਨ। ਜਨਮ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ, ਉਹਨਾਂ ਦਾ ਪੋਸ਼ਣ ਇੱਕ ਟਿਊਬ ਰਾਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਚੂਸ ਅਤੇ ਨਿਗਲ ਨਹੀਂ ਸਕਦੇ, ਇਸ ਲਈ ਫੇਫੜਿਆਂ ਨੂੰ ਨਕਲੀ ਤੌਰ 'ਤੇ ਹਵਾਦਾਰ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੋ ਜਾਂਦਾ ਹੈ।
ਜ਼ਿਆਦਾਤਰ ਲੱਛਣ ਨੰਗੀ ਅੱਖ ਨੂੰ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਇਸ ਲਈ ਬਿਮਾਰੀ ਦਾ ਲਗਭਗ ਤੁਰੰਤ ਪਤਾ ਲੱਗ ਜਾਂਦਾ ਹੈ। ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਬਾਹਰੀ ਪ੍ਰਗਟਾਵੇ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਛੋਟਾ ਸਟਰਨਮ, ਕਲੱਬਫੁੱਟ, ਕਮਰ ਦਾ ਵਿਸਥਾਪਨ ਅਤੇ ਪਸਲੀਆਂ ਦੀ ਅਸਧਾਰਨ ਬਣਤਰ, ਪਾਰ ਕੀਤੀਆਂ ਉਂਗਲਾਂ, ਪੈਪੀਲੋਮਾਸ ਜਾਂ ਹੇਮੇਂਗਿਓਮਾਸ ਨਾਲ ਢੱਕੀ ਚਮੜੀ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਸ ਪੈਥੋਲੋਜੀ ਵਾਲੇ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਦੇ ਚਿਹਰੇ ਦੀ ਇੱਕ ਖਾਸ ਬਣਤਰ ਹੁੰਦੀ ਹੈ - ਇੱਕ ਨੀਵਾਂ ਮੱਥੇ, ਇੱਕ ਬਹੁਤ ਜ਼ਿਆਦਾ ਚਮੜੀ ਦੇ ਫੋਲਡ ਦੇ ਨਾਲ ਇੱਕ ਛੋਟੀ ਗਰਦਨ, ਇੱਕ ਛੋਟਾ ਮੂੰਹ, ਇੱਕ ਕੱਟੇ ਹੋਏ ਬੁੱਲ੍ਹ, ਇੱਕ ਕੰਨਵੈਕਸ ਨੈਪ ਅਤੇ ਮਾਈਕ੍ਰੋਫਥਲਮੀਆ; ਕੰਨ ਨੀਵੇਂ ਰੱਖੇ ਗਏ ਹਨ, ਕੰਨ ਦੀਆਂ ਨਹਿਰਾਂ ਬਹੁਤ ਤੰਗ ਹਨ, ਅਰੀਕਲਸ ਵਿਗੜ ਗਏ ਹਨ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਬੱਚਿਆਂ ਵਿੱਚ, ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ ਦੇ ਗੰਭੀਰ ਵਿਕਾਰ ਹੁੰਦੇ ਹਨ - ਮਾਈਕ੍ਰੋਸੇਫਲੀ, ਸੇਰੇਬੇਲਰ ਹਾਈਪੋਪਲਾਸੀਆ, ਹਾਈਡ੍ਰੋਸੇਫਾਲਸ, ਮੇਨਿੰਗੋਮਾਈਲੋਸੇਲ ਅਤੇ ਹੋਰ। ਇਹ ਸਾਰੀਆਂ ਨੁਕਸ ਬੁੱਧੀ, ਓਲੀਗੋਫ੍ਰੇਨੀਆ, ਡੂੰਘੀ ਮੂਰਖਤਾ ਦੀ ਉਲੰਘਣਾ ਵੱਲ ਲੈ ਜਾਂਦੇ ਹਨ.
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਲੱਛਣ ਵੱਖੋ-ਵੱਖਰੇ ਹੁੰਦੇ ਹਨ, ਬਿਮਾਰੀ ਲਗਭਗ ਸਾਰੇ ਪ੍ਰਣਾਲੀਆਂ ਅਤੇ ਅੰਗਾਂ ਤੋਂ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ - ਏਓਰਟਾ, ਦਿਲ ਦੇ ਸੇਪਟਾ ਅਤੇ ਵਾਲਵ ਨੂੰ ਨੁਕਸਾਨ, ਅੰਤੜੀਆਂ ਦੀ ਰੁਕਾਵਟ, esophageal fistulas, ਨਾਭੀਨਾਲ ਅਤੇ inguinal hernias. ਨਰ ਨਿਆਣਿਆਂ ਵਿੱਚ ਜੈਨੀਟੋਰੀਨਰੀ ਪ੍ਰਣਾਲੀ ਤੋਂ, ਕੁੜੀਆਂ ਵਿੱਚ ਅਣਡਿੱਠੇ ਅੰਡਕੋਸ਼ ਆਮ ਹੁੰਦੇ ਹਨ - ਕਲੀਟੋਰਲ ਹਾਈਪਰਟ੍ਰੋਫੀ ਅਤੇ ਇੱਕ ਬਾਈਕੋਰਨੂਏਟ ਗਰੱਭਾਸ਼ਯ, ਅਤੇ ਨਾਲ ਹੀ ਆਮ ਰੋਗ ਵਿਗਿਆਨ - ਹਾਈਡ੍ਰੋਨਫ੍ਰੋਸਿਸ, ਗੁਰਦੇ ਦੀ ਅਸਫਲਤਾ, ਬਲੈਡਰ ਡਾਇਵਰਟੀਕੁਲਾ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਕਾਰਨ

ਕ੍ਰੋਮੋਸੋਮਲ ਵਿਕਾਰ ਜੋ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਉਭਾਰ ਵੱਲ ਅਗਵਾਈ ਕਰਦੇ ਹਨ, ਜਰਮ ਸੈੱਲਾਂ ਦੇ ਗਠਨ ਦੇ ਪੜਾਅ 'ਤੇ ਵੀ ਵਾਪਰਦੇ ਹਨ - ਓਜੇਨੇਸਿਸ ਅਤੇ ਸ਼ੁਕ੍ਰਾਣੂਜੇਨੇਸਿਸ, ਜਾਂ ਉਦੋਂ ਪ੍ਰਗਟ ਹੁੰਦੇ ਹਨ ਜਦੋਂ ਦੋ ਜਰਮ ਸੈੱਲਾਂ ਦੁਆਰਾ ਬਣਾਏ ਗਏ ਜ਼ਾਇਗੋਟ ਨੂੰ ਸਹੀ ਤਰ੍ਹਾਂ ਕੁਚਲਿਆ ਨਹੀਂ ਜਾਂਦਾ ਹੈ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਖਤਰੇ ਹੋਰ ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਦੇ ਬਰਾਬਰ ਹਨ, ਜ਼ਿਆਦਾਤਰ ਡਾਊਨ ਸਿੰਡਰੋਮ ਦੇ ਜੋਖਮਾਂ ਦੇ ਬਰਾਬਰ ਹਨ।
ਪੈਥੋਲੋਜੀ ਦੇ ਵਾਪਰਨ ਦੀ ਸੰਭਾਵਨਾ ਕਈ ਕਾਰਕਾਂ ਦੇ ਪ੍ਰਭਾਵ ਅਧੀਨ ਵਧਦੀ ਹੈ, ਜਿਨ੍ਹਾਂ ਵਿੱਚੋਂ ਇੱਕ ਮੁੱਖ ਹੈ ਮਾਂ ਦੀ ਉਮਰ. ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੀਆਂ ਘਟਨਾਵਾਂ 45 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੀਆਂ ਔਰਤਾਂ ਵਿੱਚ ਜ਼ਿਆਦਾ ਹੁੰਦੀਆਂ ਹਨ। ਰੇਡੀਏਸ਼ਨ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਣ ਨਾਲ ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਹੁੰਦੀਆਂ ਹਨ, ਅਤੇ ਸ਼ਰਾਬ, ਨਸ਼ੀਲੇ ਪਦਾਰਥਾਂ, ਤਾਕਤਵਰ ਦਵਾਈਆਂ, ਅਤੇ ਸਿਗਰਟਨੋਸ਼ੀ ਦੀ ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਵਰਤੋਂ ਵੀ ਇਸ ਵਿੱਚ ਯੋਗਦਾਨ ਪਾਉਂਦੀ ਹੈ। ਬੁਰੀਆਂ ਆਦਤਾਂ ਤੋਂ ਪਰਹੇਜ਼ ਕਰਨ ਅਤੇ ਕੰਮ ਵਾਲੀ ਥਾਂ ਜਾਂ ਰਿਹਾਇਸ਼ ਦੇ ਖੇਤਰ ਵਿੱਚ ਰਸਾਇਣਕ ਤੌਰ 'ਤੇ ਹਮਲਾਵਰ ਪਦਾਰਥਾਂ ਦੇ ਸੰਪਰਕ ਤੋਂ ਪਰਹੇਜ਼ ਕਰਨ ਦੀ ਸਿਫਾਰਸ਼ ਨਾ ਸਿਰਫ਼ ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਸਗੋਂ ਗਰਭ ਅਵਸਥਾ ਤੋਂ ਕਈ ਮਹੀਨੇ ਪਹਿਲਾਂ ਵੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦਾ ਨਿਦਾਨ
ਸਮੇਂ ਸਿਰ ਤਸ਼ਖੀਸ ਗਰਭ ਅਵਸਥਾ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਇੱਕ ਕ੍ਰੋਮੋਸੋਮਲ ਵਿਕਾਰ ਦੀ ਪਛਾਣ ਕਰਨਾ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ ਅਤੇ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀਆਂ ਸਾਰੀਆਂ ਸੰਭਵ ਪੇਚੀਦਗੀਆਂ ਅਤੇ ਜਮਾਂਦਰੂ ਵਿਗਾੜਾਂ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਦੇ ਹੋਏ, ਇਸਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਣ ਦੀ ਸਲਾਹ ਬਾਰੇ ਫੈਸਲਾ ਕਰਦਾ ਹੈ। ਗਰਭਵਤੀ ਔਰਤਾਂ ਵਿੱਚ ਅਲਟਰਾਸਾਊਂਡ ਜਾਂਚ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਅਤੇ ਹੋਰ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀਆਂ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਲੋੜੀਂਦਾ ਡੇਟਾ ਪ੍ਰਦਾਨ ਨਹੀਂ ਕਰਦੀ, ਪਰ ਗਰਭ ਅਵਸਥਾ ਦੇ ਕੋਰਸ ਬਾਰੇ ਜਾਣਕਾਰੀ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦੀ ਹੈ। ਆਦਰਸ਼ ਤੋਂ ਭਟਕਣਾ, ਜਿਵੇਂ ਕਿ ਪੌਲੀਹਾਈਡ੍ਰੈਮਨੀਓਸ ਜਾਂ ਇੱਕ ਛੋਟਾ ਭਰੂਣ, ਵਾਧੂ ਖੋਜਾਂ ਨੂੰ ਜਨਮ ਦਿੰਦਾ ਹੈ, ਇੱਕ ਜੋਖਮ ਸਮੂਹ ਵਿੱਚ ਇੱਕ ਔਰਤ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨਾ ਅਤੇ ਭਵਿੱਖ ਵਿੱਚ ਗਰਭ ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਨਿਯੰਤਰਣ ਨੂੰ ਵਧਾਉਂਦਾ ਹੈ।
ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਸਕ੍ਰੀਨਿੰਗ ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ 'ਤੇ ਵਿਗਾੜਾਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ ਇੱਕ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਡਾਇਗਨੌਸਟਿਕ ਪ੍ਰਕਿਰਿਆ ਹੈ। ਸਕ੍ਰੀਨਿੰਗ ਦੋ ਪੜਾਵਾਂ ਵਿੱਚ ਹੁੰਦੀ ਹੈ, ਜਿਸ ਵਿੱਚੋਂ ਪਹਿਲਾ ਗਰਭ ਅਵਸਥਾ ਦੇ 11ਵੇਂ ਹਫ਼ਤੇ ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਬਾਇਓਕੈਮੀਕਲ ਖੂਨ ਦੇ ਮਾਪਦੰਡਾਂ ਦਾ ਅਧਿਐਨ ਕਰਦਾ ਹੈ। ਗਰਭ ਅਵਸਥਾ ਦੇ ਪਹਿਲੇ ਤਿਮਾਹੀ ਵਿੱਚ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਖਤਰੇ ਬਾਰੇ ਡੇਟਾ ਨਿਰਣਾਇਕ ਨਹੀਂ ਹਨ, ਉਹਨਾਂ ਦੀ ਭਰੋਸੇਯੋਗਤਾ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ, ਸਕ੍ਰੀਨਿੰਗ ਦੇ ਦੂਜੇ ਪੜਾਅ ਨੂੰ ਪਾਸ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ
ਜਿਨ੍ਹਾਂ ਔਰਤਾਂ ਨੂੰ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦਾ ਖਤਰਾ ਹੈ, ਉਹਨਾਂ ਨੂੰ ਤਸ਼ਖ਼ੀਸ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਇੱਕ ਹਮਲਾਵਰ ਜਾਂਚ ਕਰਵਾਉਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਇੱਕ ਹੋਰ ਵਿਵਹਾਰਿਕ ਰਣਨੀਤੀ ਵਿਕਸਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਵਿਕਾਸ ਨੂੰ ਦਰਸਾਉਣ ਵਾਲੇ ਹੋਰ ਲੱਛਣ ਅਲਟਰਾਸਾਉਂਡ 'ਤੇ ਖੋਜੀਆਂ ਗਈਆਂ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀਆਂ ਅਸਧਾਰਨਤਾਵਾਂ, ਇੱਕ ਛੋਟੇ ਪਲੈਸੈਂਟਾ ਦੇ ਨਾਲ ਐਮਨੀਓਟਿਕ ਤਰਲ ਦੀ ਬਹੁਤਾਤ, ਅਤੇ ਨਾਭੀਨਾਲ ਦੀ ਧਮਣੀ ਦੀ ਉਮਰ ਦੇ ਲੱਛਣ ਹਨ। ਯੂਟਰੋਪਲੇਸੈਂਟਲ ਸਰਕੂਲੇਸ਼ਨ, ਅਲਟਰਾਸਾਊਂਡ ਅਤੇ ਸਟੈਂਡਰਡ ਸਕ੍ਰੀਨਿੰਗ ਦੇ ਡੋਪਲਰ ਡੇਟਾ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਨਿਦਾਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ।
ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀ ਸਥਿਤੀ ਅਤੇ ਗਰਭ-ਅਵਸਥਾ ਦੇ ਪੈਥੋਲੋਜੀਕਲ ਕੋਰਸ ਦੇ ਸੰਕੇਤਾਂ ਤੋਂ ਇਲਾਵਾ, ਇੱਕ ਉੱਚ-ਜੋਖਮ ਵਾਲੇ ਸਮੂਹ ਵਿੱਚ ਭਵਿੱਖ ਦੀ ਮਾਂ ਨੂੰ ਦਾਖਲ ਕਰਨ ਦੇ ਆਧਾਰ 40-45 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਅਤੇ ਵੱਧ ਭਾਰ ਹਨ।
ਸਕ੍ਰੀਨਿੰਗ ਦੇ ਪਹਿਲੇ ਪੜਾਅ 'ਤੇ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੀ ਸਥਿਤੀ ਅਤੇ ਗਰਭ ਅਵਸਥਾ ਦੇ ਕੋਰਸ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ, ਪੀਏਪੀਪੀ-ਏ ਪ੍ਰੋਟੀਨ ਅਤੇ ਕੋਰਿਓਨਿਕ ਗੋਨਾਡੋਟ੍ਰੋਪਿਨ (ਐਚਸੀਜੀ) ਦੇ ਬੀਟਾ ਸਬਯੂਨਿਟਾਂ ਦੀ ਗਾੜ੍ਹਾਪਣ 'ਤੇ ਡੇਟਾ ਪ੍ਰਾਪਤ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ। HCG ਆਪਣੇ ਆਪ ਭਰੂਣ ਦੁਆਰਾ ਪੈਦਾ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਜਿਵੇਂ ਕਿ ਇਹ ਵਿਕਸਿਤ ਹੁੰਦਾ ਹੈ, ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਆਲੇ ਦੁਆਲੇ ਦੇ ਪਲੈਸੈਂਟਾ ਦੁਆਰਾ।
ਦੂਜਾ ਪੜਾਅ ਗਰਭ ਅਵਸਥਾ ਦੇ 20 ਵੇਂ ਹਫ਼ਤੇ ਤੋਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਹਿਸਟੌਲੋਜੀਕਲ ਜਾਂਚ ਲਈ ਟਿਸ਼ੂ ਦੇ ਨਮੂਨੇ ਇਕੱਠੇ ਕੀਤੇ ਜਾਂਦੇ ਹਨ। ਕੋਰਡ ਬਲੱਡ ਅਤੇ ਐਮਨਿਓਟਿਕ ਤਰਲ ਇਹਨਾਂ ਉਦੇਸ਼ਾਂ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਅਨੁਕੂਲ ਹਨ। ਪੇਰੀਨੇਟਲ ਸਕ੍ਰੀਨਿੰਗ ਦੇ ਇਸ ਪੜਾਅ 'ਤੇ, ਬੱਚੇ ਦੇ ਕੈਰੀਓਟਾਈਪ ਬਾਰੇ ਕਾਫੀ ਸ਼ੁੱਧਤਾ ਨਾਲ ਸਿੱਟੇ ਕੱਢਣੇ ਸੰਭਵ ਹਨ। ਜੇ ਅਧਿਐਨ ਦਾ ਨਤੀਜਾ ਨਕਾਰਾਤਮਕ ਹੈ, ਤਾਂ ਕੋਈ ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਨਹੀਂ ਹਨ, ਨਹੀਂ ਤਾਂ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦਾ ਨਿਦਾਨ ਕਰਨ ਲਈ ਆਧਾਰ ਹਨ.
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦਾ ਇਲਾਜ

ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਕਾਰਨ ਹੋਣ ਵਾਲੀਆਂ ਹੋਰ ਜੈਨੇਟਿਕ ਬਿਮਾਰੀਆਂ ਵਾਂਗ, ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਬੱਚਿਆਂ ਲਈ ਪੂਰਵ-ਅਨੁਮਾਨ ਮਾੜਾ ਹੈ। ਡਾਕਟਰੀ ਸਹਾਇਤਾ ਪ੍ਰਦਾਨ ਕੀਤੇ ਜਾਣ ਦੇ ਬਾਵਜੂਦ, ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਬਹੁਤ ਸਾਰੇ ਜਨਮ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਜਾਂ ਕੁਝ ਦਿਨਾਂ ਦੇ ਅੰਦਰ ਮਰ ਜਾਂਦੇ ਹਨ। ਕੁੜੀਆਂ ਦਸ ਮਹੀਨੇ ਤੱਕ ਜਿਉਂਦੀਆਂ ਰਹਿ ਸਕਦੀਆਂ ਹਨ, ਲੜਕੇ ਪਹਿਲੇ ਦੋ ਜਾਂ ਤਿੰਨ ਦੇ ਅੰਦਰ ਹੀ ਮਰ ਜਾਂਦੇ ਹਨ। ਸਿਰਫ 1% ਨਵਜੰਮੇ ਬੱਚੇ ਦਸ ਸਾਲ ਦੀ ਉਮਰ ਤੱਕ ਜਿਉਂਦੇ ਰਹਿੰਦੇ ਹਨ, ਜਦੋਂ ਕਿ ਗੰਭੀਰ ਬੌਧਿਕ ਅਸਮਰਥਤਾਵਾਂ ਕਾਰਨ ਸੁਤੰਤਰਤਾ ਅਤੇ ਸਮਾਜਿਕ ਅਨੁਕੂਲਤਾ ਸਵਾਲ ਤੋਂ ਬਾਹਰ ਹੈ।
ਸਿੰਡਰੋਮ ਦੇ ਮੋਜ਼ੇਕ ਰੂਪ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਪਹਿਲੇ ਮਹੀਨਿਆਂ ਵਿੱਚ ਬਚਣ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੈ, ਕਿਉਂਕਿ ਨੁਕਸਾਨ ਸਰੀਰ ਦੇ ਸਾਰੇ ਸੈੱਲਾਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਨਹੀਂ ਕਰਦਾ ਹੈ। ਮੋਜ਼ੇਕ ਰੂਪ ਉਦੋਂ ਵਾਪਰਦਾ ਹੈ ਜੇ ਕ੍ਰੋਮੋਸੋਮਲ ਅਸਧਾਰਨਤਾਵਾਂ ਜ਼ਾਇਗੋਟ ਡਿਵੀਜ਼ਨ ਦੇ ਪੜਾਅ 'ਤੇ, ਨਰ ਅਤੇ ਮਾਦਾ ਜਰਮ ਸੈੱਲਾਂ ਦੇ ਸੰਯੋਜਨ ਤੋਂ ਬਾਅਦ ਵਾਪਰਦੀਆਂ ਹਨ। ਫਿਰ ਉਹ ਸੈੱਲ ਜਿਸ ਵਿੱਚ ਕ੍ਰੋਮੋਸੋਮਜ਼ ਦਾ ਇੱਕ ਗੈਰ-ਵਿਸਥਾਪਨ ਸੀ, ਜਿਸ ਕਾਰਨ ਟ੍ਰਾਈਸੋਮੀ ਦਾ ਗਠਨ ਕੀਤਾ ਗਿਆ ਸੀ, ਵਿਭਾਜਨ ਦੇ ਦੌਰਾਨ ਅਸਧਾਰਨ ਸੈੱਲਾਂ ਨੂੰ ਜਨਮ ਦਿੰਦਾ ਹੈ, ਜੋ ਸਾਰੇ ਰੋਗ ਸੰਬੰਧੀ ਵਰਤਾਰਿਆਂ ਨੂੰ ਭੜਕਾਉਂਦਾ ਹੈ। ਜੇ ਟ੍ਰਾਈਸੋਮੀ ਜੀਵਾਣੂ ਦੇ ਸੈੱਲਾਂ ਵਿੱਚੋਂ ਇੱਕ ਦੇ ਨਾਲ ਗੇਮਟੋਜਨੇਸਿਸ ਦੇ ਪੜਾਅ 'ਤੇ ਆਈ ਹੈ, ਤਾਂ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਦੇ ਸਾਰੇ ਸੈੱਲ ਅਸਧਾਰਨ ਹੋਣਗੇ।
ਅਜਿਹੀ ਕੋਈ ਦਵਾਈ ਨਹੀਂ ਹੈ ਜੋ ਰਿਕਵਰੀ ਦੀਆਂ ਸੰਭਾਵਨਾਵਾਂ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ, ਕਿਉਂਕਿ ਸਰੀਰ ਦੇ ਸਾਰੇ ਸੈੱਲਾਂ ਵਿੱਚ ਕ੍ਰੋਮੋਸੋਮਲ ਪੱਧਰ 'ਤੇ ਦਖਲ ਦੇਣਾ ਅਜੇ ਸੰਭਵ ਨਹੀਂ ਹੈ। ਸਿਰਫ ਇਕੋ ਚੀਜ਼ ਜੋ ਆਧੁਨਿਕ ਦਵਾਈ ਪੇਸ਼ ਕਰ ਸਕਦੀ ਹੈ ਉਹ ਹੈ ਲੱਛਣ ਇਲਾਜ ਅਤੇ ਬੱਚੇ ਦੀ ਵਿਹਾਰਕਤਾ ਨੂੰ ਕਾਇਮ ਰੱਖਣਾ. ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਨਾਲ ਸੰਬੰਧਿਤ ਪੈਥੋਲੋਜੀਕਲ ਵਰਤਾਰੇ ਦਾ ਸੁਧਾਰ ਮਰੀਜ਼ ਦੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਇਸਦੇ ਜੀਵਨ ਨੂੰ ਲੰਮਾ ਕਰ ਸਕਦਾ ਹੈ। ਜਮਾਂਦਰੂ ਵਿਗਾੜਾਂ ਲਈ ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਦੀ ਸਲਾਹ ਨਹੀਂ ਦਿੱਤੀ ਜਾਂਦੀ, ਕਿਉਂਕਿ ਇਹ ਮਰੀਜ਼ ਦੇ ਜੀਵਨ ਲਈ ਬਹੁਤ ਜੋਖਮ ਭਰਦਾ ਹੈ ਅਤੇ ਇਸ ਵਿੱਚ ਬਹੁਤ ਸਾਰੀਆਂ ਪੇਚੀਦਗੀਆਂ ਹੁੰਦੀਆਂ ਹਨ।
ਜੀਵਨ ਦੇ ਪਹਿਲੇ ਦਿਨਾਂ ਤੋਂ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਬੱਚਿਆਂ ਦੇ ਡਾਕਟਰ ਦੁਆਰਾ ਦੇਖਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਛੂਤ ਵਾਲੇ ਏਜੰਟਾਂ ਲਈ ਬਹੁਤ ਕਮਜ਼ੋਰ ਹੁੰਦੇ ਹਨ. ਇਸ ਪੈਥੋਲੋਜੀ ਵਾਲੇ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿੱਚ, ਕੰਨਜਕਟਿਵਾਇਟਿਸ, ਜੈਨੀਟੋਰੀਨਰੀ ਪ੍ਰਣਾਲੀ ਦੀਆਂ ਛੂਤ ਦੀਆਂ ਬਿਮਾਰੀਆਂ, ਓਟਿਟਿਸ ਮੀਡੀਆ, ਸਾਈਨਿਸਾਈਟਿਸ ਅਤੇ ਨਮੂਨੀਆ ਆਮ ਹਨ।
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਵਾਲੇ ਬੱਚੇ ਦੇ ਮਾਤਾ-ਪਿਤਾ ਅਕਸਰ ਇਸ ਸਵਾਲ ਬਾਰੇ ਚਿੰਤਤ ਹੁੰਦੇ ਹਨ ਕਿ ਕੀ ਦੁਬਾਰਾ ਜਨਮ ਦੇਣਾ ਸੰਭਵ ਹੈ, ਕੀ ਸੰਭਾਵਨਾ ਹੈ ਕਿ ਅਗਲੀ ਗਰਭ ਅਵਸਥਾ ਵੀ ਪੈਥੋਲੋਜੀਕਲ ਹੋਵੇਗੀ. ਅਧਿਐਨ ਇਸ ਗੱਲ ਦੀ ਪੁਸ਼ਟੀ ਕਰਦੇ ਹਨ ਕਿ ਇੱਕੋ ਜੋੜੇ ਵਿੱਚ ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦੇ ਦੁਬਾਰਾ ਹੋਣ ਦਾ ਜੋਖਮ ਬਹੁਤ ਘੱਟ ਹੈ, ਇੱਥੋਂ ਤੱਕ ਕਿ 1% ਕੇਸਾਂ ਦੀ ਔਸਤ ਸੰਭਾਵਨਾ ਦੇ ਮੁਕਾਬਲੇ. ਉਸੇ ਪੈਥੋਲੋਜੀ ਵਾਲੇ ਦੂਜੇ ਬੱਚੇ ਦੀ ਸੰਭਾਵਨਾ ਲਗਭਗ 0,01% ਹੈ.
ਐਡਵਰਡਸ ਸਿੰਡਰੋਮ ਦਾ ਸਮੇਂ ਸਿਰ ਨਿਦਾਨ ਕਰਨ ਲਈ, ਗਰਭਵਤੀ ਮਾਵਾਂ ਨੂੰ ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਜਾਂਚ ਕਰਵਾਉਣ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਜੇ ਗਰਭ ਅਵਸਥਾ ਦੇ ਸ਼ੁਰੂਆਤੀ ਪੜਾਵਾਂ ਵਿੱਚ ਪੈਥੋਲੋਜੀਜ਼ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਡਾਕਟਰੀ ਕਾਰਨਾਂ ਕਰਕੇ ਗਰਭਪਾਤ ਕਰਵਾਉਣਾ ਸੰਭਵ ਹੋਵੇਗਾ।









