ਸਮੱਗਰੀ
ਤਪਦਿਕ ਲਈ ਡਾਕਟਰੀ ਇਲਾਜ
ਡਾਇਗਨੋਸਟਿਕ
ਬਿਮਾਰੀ ਦੇ ਸਰਗਰਮ ਪੜਾਅ ਦੇ ਦੌਰਾਨ, ਲੱਛਣ ਆਮ ਤੌਰ 'ਤੇ ਮੌਜੂਦ ਹੁੰਦੇ ਹਨ (ਬੁਖਾਰ, ਰਾਤ ਨੂੰ ਪਸੀਨਾ ਆਉਣਾ, ਲਗਾਤਾਰ ਖੰਘ, ਆਦਿ)। ਡਾਕਟਰ ਇਹਨਾਂ ਲੱਛਣਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਪਰ ਹੇਠਾਂ ਦਿੱਤੇ ਟੈਸਟਾਂ ਅਤੇ ਪ੍ਰੀਖਿਆਵਾਂ ਦੇ ਨਤੀਜਿਆਂ 'ਤੇ ਵੀ ਨਿਰਭਰ ਕਰਦਾ ਹੈ।
ਚਮੜੀ ਦੀ ਜਾਂਚ. ਚਮੜੀ ਦੀ ਜਾਂਚ ਸਰੀਰ ਵਿੱਚ ਕੋਚ ਦੇ ਬੇਸਿਲਸ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਪਤਾ ਲਗਾ ਸਕਦੀ ਹੈ। ਇੱਕ ਨਵੇਂ ਸੰਕਰਮਿਤ ਵਿਅਕਤੀ ਵਿੱਚ, ਇਹ ਟੈਸਟ ਲਾਗ ਦੇ 4 ਤੋਂ 10 ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਸਕਾਰਾਤਮਕ ਹੋਵੇਗਾ। ਟਿਊਬਰਕਲਿਨ ਦੀ ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਮਾਤਰਾ (ਇਸ ਤੋਂ ਇੱਕ ਸ਼ੁੱਧ ਪ੍ਰੋਟੀਨ ਮਾਇਕੋਬੈਕਟੀਰੀਏਮ ਟੀ) ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਟੀਕਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਅਗਲੇ 48 ਤੋਂ 72 ਘੰਟਿਆਂ ਦੌਰਾਨ ਟੀਕੇ ਵਾਲੀ ਥਾਂ (ਲਾਲੀ ਜਾਂ ਸੋਜ) 'ਤੇ ਚਮੜੀ ਦੀ ਪ੍ਰਤੀਕਿਰਿਆ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਇਹ ਲਾਗ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ। ਜੇਕਰ ਨਤੀਜਾ ਨਕਾਰਾਤਮਕ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਕੁਝ ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਦੂਜੀ ਜਾਂਚ ਦਾ ਸੁਝਾਅ ਦੇ ਸਕਦਾ ਹੈ।
ਤਪਦਿਕ ਦਾ ਮੈਡੀਕਲ ਇਲਾਜ: 2 ਮਿੰਟਾਂ ਵਿੱਚ ਸਭ ਕੁਝ ਸਮਝੋ
ਪਲਮਨਰੀ ਰੇਡੀਓਗ੍ਰਾਫੀ. ਜੇ ਮਰੀਜ਼ ਨੂੰ ਲਗਾਤਾਰ ਖੰਘ ਦੇ ਲੱਛਣ ਹੁੰਦੇ ਹਨ, ਉਦਾਹਰਨ ਲਈ, ਫੇਫੜਿਆਂ ਦੀ ਸਥਿਤੀ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਇੱਕ ਛਾਤੀ ਦੇ ਐਕਸ-ਰੇ ਦਾ ਆਦੇਸ਼ ਦਿੱਤਾ ਜਾਵੇਗਾ। ਫਾਲੋ-ਅਪ ਦੇ ਦੌਰਾਨ, ਐਕਸ-ਰੇ ਬਿਮਾਰੀ ਦੀ ਪ੍ਰਗਤੀ ਦੀ ਜਾਂਚ ਕਰਨਾ ਵੀ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ।
ਪਲਮਨਰੀ ਸਕ੍ਰੈਸ਼ਨ ਦੇ ਨਮੂਨੇ 'ਤੇ ਜੀਵ-ਵਿਗਿਆਨਕ ਟੈਸਟ. ਇਹ ਜਾਂਚ ਕਰਨ ਲਈ ਕਿ ਕੀ ਸੈਕਿਸ਼ਨ ਵਿੱਚ ਮੌਜੂਦ ਬੈਕਟੀਰੀਆ ਮਾਈਕੋਬੈਕਟੀਰੀਆ ਪਰਿਵਾਰ ਦਾ ਹਿੱਸਾ ਹਨ (ਕੋਚ ਦਾ ਬੈਕਟੀਰੀਆ ਇੱਕ ਮਾਈਕੋਬੈਕਟੀਰੀਅਮ ਹੈ) ਦਾ ਹਿੱਸਾ ਹੈ ਜਾਂ ਨਹੀਂ, ਇਹ ਜਾਂਚ ਕਰਨ ਲਈ ਸਭ ਤੋਂ ਪਹਿਲਾਂ ਇੱਕ ਮਾਈਕ੍ਰੋਸਕੋਪ ਦੇ ਹੇਠਾਂ સ્ત્રਵਾਂ ਨੂੰ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ। ਇਸ ਟੈਸਟ ਦਾ ਨਤੀਜਾ ਉਸੇ ਦਿਨ ਪ੍ਰਾਪਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਅਸੀਂ ਵੀ ਅੱਗੇ ਵਧਦੇ ਹਾਂ ਸਭਿਆਚਾਰ secretions ਦੇ ਬੈਕਟੀਰੀਆ ਦੀ ਪਛਾਣ ਕਰਨ ਲਈ ਅਤੇ ਕੀ ਉਹ ਐਂਟੀਬਾਇਓਟਿਕਸ ਪ੍ਰਤੀ ਰੋਧਕ ਹਨ ਜਾਂ ਨਹੀਂ। ਹਾਲਾਂਕਿ, ਤੁਹਾਨੂੰ ਨਤੀਜੇ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ 2 ਮਹੀਨੇ ਉਡੀਕ ਕਰਨੀ ਪਵੇਗੀ।
ਜੇਕਰ ਮਾਈਕਰੋਸਕੋਪਿਕ ਟੈਸਟ ਮਾਈਕੋਬੈਕਟੀਰੀਆ ਦੀ ਮੌਜੂਦਗੀ ਦਾ ਖੁਲਾਸਾ ਕਰਦਾ ਹੈ ਅਤੇ ਡਾਕਟਰੀ ਮੁਲਾਂਕਣ ਤੋਂ ਪਤਾ ਲੱਗਦਾ ਹੈ ਕਿ ਇਹ ਤਪਦਿਕ ਹੈ, ਤਾਂ ਮਾਈਕਰੋਬਾਇਲ ਕਲਚਰ ਟੈਸਟ ਦੇ ਨਤੀਜੇ ਦੀ ਉਡੀਕ ਕੀਤੇ ਬਿਨਾਂ ਐਂਟੀਬਾਇਓਟਿਕਸ ਨਾਲ ਇਲਾਜ ਸ਼ੁਰੂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਇਸ ਤਰ੍ਹਾਂ, ਲੱਛਣਾਂ ਤੋਂ ਰਾਹਤ ਮਿਲਦੀ ਹੈ, ਬਿਮਾਰੀ ਨਿਯੰਤਰਿਤ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਵਿਅਕਤੀ ਦੇ ਆਪਣੇ ਆਲੇ ਦੁਆਲੇ ਦੇ ਲੋਕਾਂ ਨੂੰ ਲਾਗ ਸੰਚਾਰਿਤ ਕਰਨ ਦੀ ਸੰਭਾਵਨਾ ਘੱਟ ਹੁੰਦੀ ਹੈ। ਜੇ ਲੋੜ ਹੋਵੇ ਤਾਂ ਇਲਾਜ ਨੂੰ ਠੀਕ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਐਂਟੀਬਾਇਓਟਿਕ ਇਲਾਜ
The ਪਹਿਲੀ-ਲਾਈਨ ਐਂਟੀਬਾਇਓਟਿਕਸ ਲਗਭਗ ਸਾਰੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਟੀ.ਬੀ. ਸਥਿਤੀ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਘਰ ਵਿੱਚ ਰਹਿਣ ਜਾਂ ਜਨਤਕ ਤੌਰ 'ਤੇ ਮਾਸਕ ਪਹਿਨਣ ਲਈ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਡਾਕਟਰ ਇਹ ਨਿਰਧਾਰਤ ਨਹੀਂ ਕਰਦਾ ਕਿ ਉਹ ਹੁਣ ਛੂਤਕਾਰੀ ਨਹੀਂ ਹਨ (ਆਮ ਤੌਰ 'ਤੇ ਦੋ ਜਾਂ ਤਿੰਨ ਹਫ਼ਤਿਆਂ ਦੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ)।
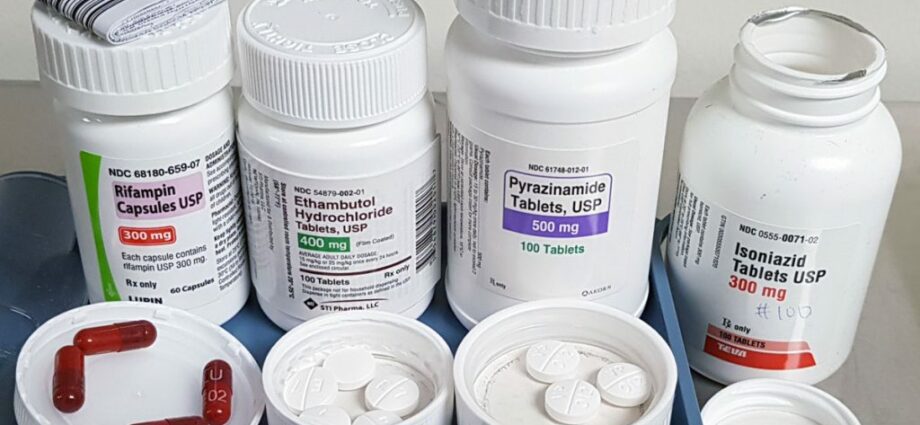
ਪਹਿਲੀ ਲਾਈਨ ਇਲਾਜ. ਆਮ ਤੌਰ 'ਤੇ ਤਜਵੀਜ਼ ਕੀਤਾ ਚਾਰ ਐਂਟੀਬਾਇਓਟਿਕਸ ਹੇਠਾਂ ਦਿੱਤੇ ਆਈਸੋਨੀਆਜ਼ਿਡ, ਰਿਫੈਮਪਿਨ, ਐਥਮਬੁਟੋਲ ਅਤੇ ਪਾਈਰਾਜ਼ੀਨਾਮਾਈਡ ਹਨ, ਜੋ ਮੂੰਹ ਦੁਆਰਾ ਲਏ ਜਾਂਦੇ ਹਨ। ਅਸਰਦਾਰ ਹੋਣ ਅਤੇ ਬੈਕਟੀਰੀਆ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਮਾਰਨ ਲਈ, ਡਾਕਟਰੀ ਇਲਾਜ ਲਈ ਇਹ ਲੋੜ ਹੁੰਦੀ ਹੈ ਕਿ ਦਵਾਈਆਂ ਨੂੰ ਘੱਟੋ-ਘੱਟ ਸਮੇਂ ਲਈ ਰੋਜ਼ਾਨਾ ਲਿਆ ਜਾਵੇ। 6 ਮਹੀਨੇ, ਕਈ ਵਾਰ 12 ਮਹੀਨਿਆਂ ਤੱਕ। ਇਹ ਸਾਰੀਆਂ ਐਂਟੀਬਾਇਓਟਿਕਸ ਵੱਖ-ਵੱਖ ਡਿਗਰੀਆਂ ਤੱਕ ਜਿਗਰ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾ ਸਕਦੀਆਂ ਹਨ। ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਦੱਸੋ ਜੇਕਰ ਕੋਈ ਲੱਛਣ ਆਉਂਦੇ ਹਨ, ਜਿਵੇਂ ਕਿ ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ, ਭੁੱਖ ਨਾ ਲੱਗਣਾ, ਪੀਲੀਆ (ਇੱਕ ਪੀਲਾ ਰੰਗ), ਗੂੜ੍ਹਾ ਪਿਸ਼ਾਬ, ਜਾਂ ਬਿਨਾਂ ਕਿਸੇ ਸਪੱਸ਼ਟ ਕਾਰਨ ਦੇ ਬੁਖਾਰ।
ਦੂਜੀ ਲਾਈਨ ਦੇ ਇਲਾਜ. ਜੇ ਬੈਕਟੀਰੀਆ ਦੋ ਮੁੱਖ ਐਂਟੀਬਾਇਓਟਿਕਸ (ਆਈਸੋਨੀਆਜੀਡ ਅਤੇ ਰਿਫੈਮਪਿਨ) ਪ੍ਰਤੀ ਰੋਧਕ ਹਨ, ਤਾਂ ਇਸ ਨੂੰ ਮਲਟੀਡਰੱਗ ਰੇਸਿਸਟੈਂਸ (ਐਮਡੀਆਰ-ਟੀਬੀ) ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ 2 ਦਵਾਈਆਂ ਦਾ ਸਹਾਰਾ ਲੈਣਾ ਜ਼ਰੂਰੀ ਹੈ।e ਲਾਈਨ. ਕਈ ਵਾਰ 4 ਤੋਂ 6 ਐਂਟੀਬਾਇਓਟਿਕਸ ਨੂੰ ਮਿਲਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ। ਉਹਨਾਂ ਨੂੰ ਅਕਸਰ ਲੰਬੇ ਸਮੇਂ ਲਈ, ਕਈ ਵਾਰ 2 ਸਾਲਾਂ ਤੱਕ ਲੈਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਉਹ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਕਾਰਨ ਵੀ ਬਣ ਸਕਦੇ ਹਨ, ਉਦਾਹਰਨ ਲਈ, ਹੱਥਾਂ ਜਾਂ ਪੈਰਾਂ ਵਿੱਚ ਸੁੰਨ ਹੋਣਾ, ਅਤੇ ਜਿਗਰ ਦਾ ਜ਼ਹਿਰੀਲਾ ਹੋਣਾ। ਉਹਨਾਂ ਵਿੱਚੋਂ ਕੁਝ ਨੂੰ ਨਾੜੀ ਰਾਹੀਂ ਚਲਾਇਆ ਜਾਂਦਾ ਹੈ।
ਅਤਿ-ਰੋਧਕ ਬੈਕਟੀਰੀਆ ਲਈ ਇਲਾਜ. ਜੇਕਰ ਲਾਗ ਦਾ ਤਣਾਅ ਆਮ ਤੌਰ 'ਤੇ ਪਹਿਲੀ ਜਾਂ ਦੂਜੀ ਲਾਈਨ 'ਤੇ ਪੇਸ਼ ਕੀਤੇ ਜਾਂਦੇ ਕਈ ਇਲਾਜਾਂ ਪ੍ਰਤੀ ਰੋਧਕ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਇੱਕ ਵਧੇਰੇ ਗੰਭੀਰ ਅਤੇ ਵਧੇਰੇ ਜ਼ਹਿਰੀਲਾ ਇਲਾਜ, ਅਕਸਰ ਨਾੜੀ ਰਾਹੀਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ, ਇਸ ਅਖੌਤੀ ਵਿਆਪਕ ਰੋਧਕ ਤਪਦਿਕ ਜਾਂ XDR-TB ਨਾਲ ਲੜਨ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ।
ਨੁਕਸਾਨ-ਸੰਕੇਤ. The 'ਸ਼ਰਾਬ ਅਤੇਅਸੀਟਾਮਿਨੋਫ਼ਿਨ (Tylenol®) ਪੂਰੇ ਇਲਾਜ ਦੌਰਾਨ ਨਿਰੋਧਕ ਹਨ। ਇਹ ਪਦਾਰਥ ਜਿਗਰ 'ਤੇ ਵਧੇਰੇ ਦਬਾਅ ਪਾਉਂਦੇ ਹਨ ਅਤੇ ਸਮੱਸਿਆਵਾਂ ਪੈਦਾ ਕਰ ਸਕਦੇ ਹਨ।
ਹੋਰ
ਦੇ ਮਾਮਲੇ 'ਚ'ਭੋਜਨ ਦੀ ਘਾਟ, ਮਲਟੀਵਿਟਾਮਿਨ ਅਤੇ ਖਣਿਜ ਪੂਰਕ ਲੈਣ ਨਾਲ ਲਾਗ ਨੂੰ ਵਾਪਸ ਆਉਣ ਤੋਂ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ4. ਜਦੋਂ ਵੀ ਸੰਭਵ ਹੋਵੇ, ਰਿਕਵਰੀ ਨੂੰ ਤੇਜ਼ ਕਰਨ ਲਈ ਵਧੇਰੇ ਸੰਤੁਲਿਤ ਖਾਣ ਦੀਆਂ ਆਦਤਾਂ ਨੂੰ ਅਪਣਾਉਣ ਦਾ ਸਮਰਥਨ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ। ਸਿਹਤਮੰਦ ਭੋਜਨ ਖਾਣ ਦੀਆਂ ਮੂਲ ਗੱਲਾਂ ਬਾਰੇ ਹੋਰ ਵੇਰਵਿਆਂ ਲਈ, ਸਾਡਾ ਈਟ ਬੈਟਰ ਸੈਕਸ਼ਨ ਦੇਖੋ।
ਖਾਸ. ਭਾਵੇਂ ਇਹ ਬਿਮਾਰੀ 2 ਜਾਂ 3 ਹਫ਼ਤਿਆਂ ਦੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਛੂਤ ਵਾਲੀ ਨਹੀਂ ਹੈ, ਇਸ ਨੂੰ ਜਾਰੀ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ ਸਾਰੀਆਂ ਨਿਰਧਾਰਤ ਮਿਆਦ. ਅਧੂਰਾ ਜਾਂ ਅਣਉਚਿਤ ਇਲਾਜ ਇਲਾਜ ਨਾ ਹੋਣ ਨਾਲੋਂ ਵੀ ਮਾੜਾ ਹੈ। ਦਰਅਸਲ, ਮਿਆਦ ਤੋਂ ਪਹਿਲਾਂ ਇਲਾਜ ਵਿੱਚ ਵਿਘਨ ਪਾਉਣ ਨਾਲ ਐਂਟੀਬਾਇਓਟਿਕਸ ਪ੍ਰਤੀ ਰੋਧਕ ਬੈਕਟੀਰੀਆ ਫੈਲ ਸਕਦਾ ਹੈ। ਫਿਰ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਕਰਨਾ ਵਧੇਰੇ ਮੁਸ਼ਕਲ ਅਤੇ ਸਮਾਂ ਲੈਣ ਵਾਲਾ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਇਲਾਜ ਸਰੀਰ ਲਈ ਵਧੇਰੇ ਜ਼ਹਿਰੀਲੇ ਹੁੰਦੇ ਹਨ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਹ ਮੌਤ ਦਾ ਇੱਕ ਵੱਡਾ ਕਾਰਨ ਹੈ, ਖਾਸ ਕਰਕੇ HIV ਨਾਲ ਸੰਕਰਮਿਤ ਲੋਕਾਂ ਵਿੱਚ। ਅੰਤ ਵਿੱਚ, ਜੇ ਬੈਕਟੀਰੀਆ ਰੋਧਕ ਹੋ ਜਾਂਦਾ ਹੈ ਤਾਂ ਦੂਜੇ ਲੋਕਾਂ ਵਿੱਚ ਸੰਚਾਰਿਤ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਰੋਕਥਾਮ ਵਾਲਾ ਇਲਾਜ ਬੇਅਸਰ ਹੁੰਦਾ ਹੈ। |