ਸਮੱਗਰੀ
ਹੈਪੇਟੋਸੈਲਿularਲਰ ਕਾਰਸਿਨੋਮਾ
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਪ੍ਰਾਇਮਰੀ ਜਿਗਰ ਦੇ ਕੈਂਸਰਾਂ ਵਿੱਚੋਂ ਸਭ ਤੋਂ ਆਮ ਹੈ। ਇਹ ਪੱਛਮੀ ਦੇਸ਼ਾਂ ਵਿੱਚ ਲੋਕਾਂ ਦੀ ਵੱਧ ਰਹੀ ਗਿਣਤੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਸਿਰੋਸਿਸ ਜਾਂ ਜਿਗਰ ਦੀ ਹੋਰ ਬਿਮਾਰੀ ਵਾਲੇ। ਇਲਾਜਾਂ ਦੀ ਤਰੱਕੀ ਦੇ ਬਾਵਜੂਦ, ਇਹ ਅਕਸਰ ਘਾਤਕ ਹੁੰਦਾ ਹੈ।
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਕੀ ਹੈ?
ਪਰਿਭਾਸ਼ਾ
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ (ਸੰਖਿਪਤ ਰੂਪ CHC ਦੁਆਰਾ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ) ਕੈਂਸਰ ਹੈ ਜੋ ਜਿਗਰ ਦੇ ਸੈੱਲਾਂ ਤੋਂ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ। ਇਸਲਈ ਇਹ ਜਿਗਰ ਦਾ ਇੱਕ ਪ੍ਰਾਇਮਰੀ ਕੈਂਸਰ ਹੈ, ਜਿਵੇਂ ਕਿ ਸਰੀਰ ਵਿੱਚ ਕਿਤੇ ਹੋਰ ਦਿਖਾਈ ਦੇਣ ਵਾਲੇ ਕੈਂਸਰ ਦੇ ਮੈਟਾਸਟੈਟਿਕ ਰੂਪਾਂ ਨਾਲ ਸੰਬੰਧਿਤ ਅਖੌਤੀ "ਸੈਕੰਡਰੀ" ਕੈਂਸਰਾਂ ਦੇ ਉਲਟ।
ਕਾਰਨ
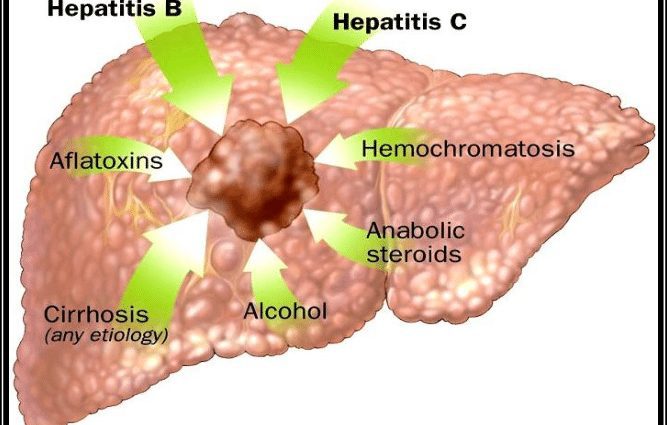
ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਹੈਪੇਟਿਕ ਸਿਰੋਸਿਸ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਜੋ ਕਿ ਗੰਭੀਰ ਜਿਗਰ ਦੀ ਬਿਮਾਰੀ ਦਾ ਨਤੀਜਾ ਹੈ: ਵਾਇਰਲ ਹੈਪੇਟਾਈਟਸ, ਅਲਕੋਹਲਿਕ ਹੈਪੇਟਾਈਟਸ, ਆਟੋਇਮਿਊਨ ਹੈਪੇਟਾਈਟਸ, ਆਦਿ।
ਇਹ ਸਿਰੋਸਿਸ ਜਿਗਰ ਦੇ ਸੈੱਲਾਂ ਦੇ ਵਿਨਾਸ਼ ਦੇ ਨਾਲ ਜਿਗਰ ਦੀ ਪੁਰਾਣੀ ਸੋਜਸ਼ ਦੁਆਰਾ ਦਰਸਾਇਆ ਗਿਆ ਹੈ। ਨਸ਼ਟ ਕੀਤੇ ਸੈੱਲਾਂ ਦੇ ਬੇਕਾਬੂ ਪੁਨਰਜਨਮ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਅਸਧਾਰਨ ਨੋਡਿਊਲ ਅਤੇ ਰੇਸ਼ੇਦਾਰ ਟਿਸ਼ੂ (ਫਾਈਬਰੋਸਿਸ) ਦੀ ਦਿੱਖ ਹੁੰਦੀ ਹੈ। ਇਹ ਜਖਮ ਜਿਗਰ ਦੇ ਸੈੱਲਾਂ ਦੇ ਟਿਊਮਰ ਪਰਿਵਰਤਨ ਅਤੇ ਕਾਰਸੀਨੋਜੇਨੇਸਿਸ (ਇੱਕ ਘਾਤਕ ਜਿਗਰ ਟਿਊਮਰ ਦਾ ਗਠਨ) ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰਦੇ ਹਨ।
ਡਾਇਗਨੋਸਟਿਕ
ਹੈਪੇਟਿਕ ਕਾਰਸਿਨੋਮਾ ਲਈ ਸਕ੍ਰੀਨਿੰਗ ਅਕਸਰ ਗੰਭੀਰ ਜਿਗਰ ਦੀ ਬਿਮਾਰੀ ਲਈ ਨਿਗਰਾਨੀ ਕੀਤੇ ਗਏ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਅਲਟਰਾਸਾਊਂਡ 'ਤੇ ਨੋਡਿਊਲ ਦੀ ਖੋਜ 'ਤੇ ਅਧਾਰਤ ਹੁੰਦੀ ਹੈ।
ਇੱਕ ਅਡਵਾਂਸ ਟਿਊਮਰ ਦੀ ਸਥਿਤੀ ਵਿੱਚ, ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਗਟ ਹੋਣ 'ਤੇ ਤਸ਼ਖ਼ੀਸ ਨੂੰ ਵੀ ਮੰਨਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਪੋਸਟਸ
ਹੋਰ ਇਮੇਜਿੰਗ ਟੈਸਟਾਂ ਦੁਆਰਾ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਡਾਕਟਰ ਇੱਕ ਪੇਟ ਸਕੈਨ (ਹੇਲੀਕਲ ਸਕੈਨ), ਕਈ ਵਾਰ ਇੱਕ MRI ਅਤੇ / ਜਾਂ ਇੱਕ ਉਲਟ ਅਲਟਰਾਸਾਊਂਡ ਦਾ ਆਦੇਸ਼ ਦੇਵੇਗਾ।
ਟਿਊਮਰ ਐਕਸਟੈਂਸ਼ਨ ਦੇ ਮੁਲਾਂਕਣ ਲਈ ਪੇਟ ਦੇ ਐਮਆਰਆਈ ਅਤੇ ਥੌਰੇਸਿਕ ਜਾਂ ਥੋਰੈਕੋ-ਪੇਟ ਦੇ ਸੀਟੀ ਸਕੈਨ ਦੀ ਮੰਗ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਡੋਪਲਰ ਅਲਟਰਾਸਾਊਂਡ ਦੀ ਵਰਤੋਂ ਕੈਂਸਰ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਪੋਰਟਲ ਖੂਨ ਦੇ ਵਹਾਅ ਦੀਆਂ ਅਸਧਾਰਨਤਾਵਾਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਵਧੇਰੇ ਘੱਟ ਹੀ, ਟਿਊਮਰ ਨੂੰ ਬਿਹਤਰ ਢੰਗ ਨਾਲ ਦਰਸਾਉਣ ਅਤੇ ਜਿਗਰ ਦੇ ਬਾਹਰ ਸੰਭਾਵਿਤ ਪ੍ਰਸਾਰਣ ਲਈ ਇੱਕ PET ਸਕੈਨ ਕੀਤਾ ਜਾਵੇਗਾ।
ਜੀਵ-ਵਿਗਿਆਨਕ ਪ੍ਰੀਖਿਆਵਾਂ
ਲਗਭਗ ਅੱਧੇ ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਵਿੱਚ, ਖੂਨ ਦੇ ਟੈਸਟ ਅਲਫਾਫੋਟੋਪ੍ਰੋਟੀਨ (ਏਐਫਪੀ) ਦੇ ਇੱਕ ਅਸਧਾਰਨ ਤੌਰ 'ਤੇ ਉੱਚ ਪੱਧਰ ਨੂੰ ਦਰਸਾਉਂਦੇ ਹਨ, ਜੋ ਟਿਊਮਰ ਦੁਆਰਾ ਛੁਪਿਆ ਹੁੰਦਾ ਹੈ।
ਬਾਇਓਪਸੀ
ਟਿਊਮਰ ਟਿਸ਼ੂ ਦੇ ਨਮੂਨਿਆਂ ਦੀ ਜਾਂਚ ਡਾਇਗਨੌਸਟਿਕ ਗਲਤੀਆਂ ਤੋਂ ਬਚਣ ਅਤੇ ਇਲਾਜ ਦੀ ਅਗਵਾਈ ਕਰਨ ਲਈ ਜਿਗਰ ਦੇ ਟਿਊਮਰ ਨੂੰ ਦਰਸਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ।
ਸਬੰਧਤ ਲੋਕ
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਸਭ ਤੋਂ ਆਮ ਪ੍ਰਾਇਮਰੀ ਜਿਗਰ ਦਾ ਕੈਂਸਰ ਹੈ। ਇਹ ਵਿਸ਼ਵ ਵਿੱਚ ਕੈਂਸਰ ਦਾ ਪੰਜਵਾਂ ਪ੍ਰਮੁੱਖ ਕਾਰਨ ਹੈ ਅਤੇ ਕੈਂਸਰ ਮੌਤ ਦਾ ਤੀਜਾ ਪ੍ਰਮੁੱਖ ਕਾਰਨ ਹੈ।
ਦੱਖਣ-ਪੂਰਬੀ ਏਸ਼ੀਆ ਅਤੇ ਅਫਰੀਕਾ ਵਿੱਚ, ਇਹ ਹੈਪੇਟਾਈਟਸ ਬੀ ਤੋਂ ਸਿਰੋਸਿਸ ਵਾਲੇ ਕਾਫ਼ੀ ਨੌਜਵਾਨਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ।
ਪੱਛਮੀ ਦੇਸ਼ਾਂ ਵਿੱਚ, ਜਿੱਥੇ ਇਹ ਕਈ ਵਾਰ ਹੈਪੇਟਾਈਟਸ ਸੀ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ ਪਰ ਜਿੱਥੇ ਇਹ ਅਲਕੋਹਲਿਕ ਸਿਰੋਸਿਸ ਦਾ ਨਤੀਜਾ ਰਹਿੰਦਾ ਹੈ, 1980 ਦੇ ਦਹਾਕੇ ਤੋਂ ਇਹ ਤੇਜ਼ੀ ਨਾਲ ਵਧਿਆ ਹੈ।
ਫਰਾਂਸ ਵਿੱਚ, ਇਸ ਤਰ੍ਹਾਂ ਹਰ ਸਾਲ ਖੋਜੇ ਜਾਣ ਵਾਲੇ ਨਵੇਂ ਕੇਸਾਂ ਦੀ ਗਿਣਤੀ 1800 ਵਿੱਚ 1980 ਤੋਂ ਵੱਧ ਕੇ 7100 ਵਿੱਚ 2008 ਅਤੇ 8723 ਵਿੱਚ 2012 ਹੋ ਗਈ। ਬਿਨਾਂ ਸ਼ੱਕ ਇਹ ਵਾਧਾ ਅੰਸ਼ਕ ਤੌਰ 'ਤੇ ਨਿਦਾਨ ਵਿੱਚ ਸੁਧਾਰ ਅਤੇ ਸਿਰੋਸਿਸ ਦੀਆਂ ਹੋਰ ਪੇਚੀਦਗੀਆਂ ਦੇ ਬਿਹਤਰ ਪ੍ਰਬੰਧਨ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ। ਨੈਸ਼ਨਲ ਇੰਸਟੀਚਿਊਟ ਫਾਰ ਪਬਲਿਕ ਹੈਲਥ ਸਰਵੇਲੈਂਸ (InVS) ਦੇ ਅਨੁਸਾਰ, 2012 ਵਿੱਚ ਨਵੇਂ ਕੇਸਾਂ ਦੀ ਦਿੱਖ ਦੀ ਦਰ ਮਰਦਾਂ ਵਿੱਚ 12,1 / 100 ਅਤੇ ਔਰਤਾਂ ਵਿੱਚ 000 / 2,4 ਸੀ।
ਹੈਪੇਟਾਈਟਸ ਬੀ ਮਹਾਂਮਾਰੀ ਦੇ ਬਿਹਤਰ ਨਿਯੰਤਰਣ ਅਤੇ ਅਲਕੋਹਲ ਦੀ ਖਪਤ ਵਿੱਚ ਸਮੁੱਚੀ ਗਿਰਾਵਟ ਦੇ ਬਾਵਜੂਦ, ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਅੱਜ ਵੀ ਇੱਕ ਵੱਡੀ ਜਨਤਕ ਸਿਹਤ ਸਮੱਸਿਆ ਬਣੀ ਹੋਈ ਹੈ।
ਜੋਖਮ ਕਾਰਕ
55 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ, ਮਰਦ ਲਿੰਗ ਅਤੇ ਐਡਵਾਂਸਡ ਸਿਰੋਸਿਸ ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਲਈ ਮੁੱਖ ਜੋਖਮ ਦੇ ਕਾਰਕ ਹਨ। ਫਰਾਂਸ ਵਿੱਚ, ਬਹੁਤ ਜ਼ਿਆਦਾ ਸ਼ਰਾਬ ਦਾ ਸੇਵਨ ਸਿਰੋਸਿਸ, ਅਤੇ ਇਸਲਈ ਜਿਗਰ ਦੇ ਕੈਂਸਰ ਲਈ ਮੁੱਖ ਜੋਖਮ ਦਾ ਕਾਰਕ ਬਣਿਆ ਹੋਇਆ ਹੈ।
ਮੋਟਾਪਾ ਅਤੇ ਇਸ ਨਾਲ ਸਬੰਧਿਤ ਪਾਚਕ ਵਿਕਾਰ, ਜੋ ਕਿ ਫੈਟੀ ਲਿਵਰ ਦੀ ਬਿਮਾਰੀ ("ਫੈਟੀ ਲਿਵਰ") ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰਦੇ ਹਨ, ਵੀ ਜਿਗਰ ਦੇ ਕੈਂਸਰ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ ਨਾਲ ਜੁੜੇ ਹੋਏ ਹਨ।
ਹੋਰ ਜੋਖਮ ਦੇ ਕਾਰਕ ਦਖਲ ਦੇ ਸਕਦੇ ਹਨ:
- ਤੰਬਾਕੂਨੋਸ਼ੀ,
- ਕੁਝ ਜ਼ਹਿਰੀਲੇ ਤੱਤਾਂ (ਅਫਲਾਟੌਕਸਿਨ, ਥੋਰੀਅਮ ਡਾਈਆਕਸਾਈਡ, ਵਿਨਾਇਲ ਕਲੋਰਾਈਡ, ਪਲੂਟੋਨੀਅਮ, ਆਦਿ) ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਣਾ,
- ਕੁਝ ਕਿਸਮ ਦੇ ਫਲੂਕ ਨਾਲ ਲਾਗ,
- ਸ਼ੂਗਰ
- ਹੀਮੋਕ੍ਰੋਮੇਟੋਸਿਸ (ਜਿਗਰ ਵਿੱਚ ਆਇਰਨ ਓਵਰਲੋਡ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਜੈਨੇਟਿਕ ਵਿਕਾਰ)…
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਦੇ ਲੱਛਣ
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਲੰਬੇ ਸਮੇਂ ਲਈ ਚੁੱਪਚਾਪ ਅੱਗੇ ਵਧ ਸਕਦਾ ਹੈ। ਲੱਛਣ ਦੇਰ ਨਾਲ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਟਿਊਮਰ ਦੇ ਇੱਕ ਉੱਨਤ ਪੜਾਅ 'ਤੇ, ਅਤੇ ਅਕਸਰ ਕੈਂਸਰ ਲਈ ਖਾਸ ਨਹੀਂ ਹੁੰਦੇ ਹਨ। ਉਹ ਸਿਰੋਸਿਸ ਜਾਂ ਪੋਰਟਲ ਨਾੜੀ ਅਤੇ/ਜਾਂ ਬਾਇਲ ਨਲਕਿਆਂ ਦੀ ਰੁਕਾਵਟ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਹੁੰਦੇ ਹਨ।
ਦਰਦ
ਇਹ ਅਕਸਰ ਐਪੀਗੈਸਟ੍ਰਿਕ ਖੇਤਰ ਵਿੱਚ ਇੱਕ ਮੱਧਮ ਦਰਦ ਹੁੰਦਾ ਹੈ। ਤਿੱਖੇ ਦਰਦ ਬਹੁਤ ਘੱਟ ਹੁੰਦੇ ਹਨ.
ਪੀਲੀਆ
ਪੀਲੀਆ (ਪੀਲੀਆ), ਜਿਸ ਕਾਰਨ ਅੱਖਾਂ ਦੀ ਚਮੜੀ ਅਤੇ ਚਿੱਟੇ ਰੰਗ ਪੀਲੇ ਰੰਗ ਦੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਖੂਨ ਵਿੱਚ ਬਹੁਤ ਜ਼ਿਆਦਾ ਬਿਲੀਰੂਬਿਨ (ਇੱਕ ਪਿਸ਼ਾਬ ਰੰਗ) ਕਾਰਨ ਹੁੰਦਾ ਹੈ।
ਪੇਟ ਦਾ ਵਿਗਾੜ
ਸਿਰੋਸਿਸ, ਅਤੇ ਨਾਲ ਹੀ ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਵੀ, ਐਸਾਈਟਸ ਦੇ ਕਾਰਨ ਹਨ, ਜੋ ਪੇਟ ਵਿੱਚ ਤਰਲ ਦੇ ਵਹਾਅ ਦੁਆਰਾ ਦਰਸਾਏ ਗਏ ਹਨ।
ਹੋਰ ਲੱਛਣ:
- ਟਿਊਮਰ ਦੇ ਫਟਣ ਨਾਲ ਪੇਟ ਦਾ ਖੂਨ ਨਿਕਲਣਾ,
- ਪਾਚਨ ਕਿਰਿਆਵਾਂ ਵਿੱਚ ਵਿਗਾੜ (ਭੁੱਖ ਦੀ ਕਮੀ, ਗੈਸ, ਦਸਤ ਜਾਂ ਕਬਜ਼, ਆਦਿ),
- ਲਾਗ,
- ਡਾਇਆਫ੍ਰਾਮ 'ਤੇ ਦਬਾਉਣ ਵਾਲੇ ਵੱਡੇ ਟਿਊਮਰ ਕਾਰਨ ਸਾਹ ਲੈਣ ਵਿੱਚ ਤਕਲੀਫ਼
- ਸਿਹਤ ਵਿੱਚ ਆਮ ਵਿਗੜਨਾ…
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਲਈ ਇਲਾਜ
ਉਪਚਾਰਕ ਪ੍ਰਬੰਧਨ ਟਿਊਮਰ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਦੇ ਅਨੁਸਾਰ ਬਦਲਦਾ ਹੈ, ਖਾਸ ਤੌਰ 'ਤੇ ਇਸਦੇ ਵਿਸਥਾਰ, ਜਿਗਰ ਦੀ ਸਥਿਤੀ ਅਤੇ ਮਰੀਜ਼ ਦੀ ਸਿਹਤ ਦੀ ਆਮ ਸਥਿਤੀ. ਉੱਨਤ ਕੈਂਸਰਾਂ ਵਿੱਚ, ਉਪਚਾਰਾਂ ਵਿੱਚ ਤਰੱਕੀ ਦੇ ਬਾਵਜੂਦ ਪੂਰਵ-ਅਨੁਮਾਨ ਧੁੰਦਲਾ ਰਹਿੰਦਾ ਹੈ।
ਲਿਵਰ ਟਰਾਂਸਪਲਾਂਟ
ਇਹ ਟਿਊਮਰ ਅਤੇ ਇਸਦੇ ਕਾਰਨ - ਸਿਰੋਸਿਸ - ਦੋਵਾਂ ਲਈ ਇੱਕ ਉਪਚਾਰਕ ਇਲਾਜ ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰਦਾ ਹੈ ਅਤੇ ਅਕਸਰ ਇਲਾਜ ਦੀ ਆਗਿਆ ਦਿੰਦਾ ਹੈ, ਬਸ਼ਰਤੇ ਕਿ ਮਰੀਜ਼ ਗ੍ਰਾਫਟ ਵੰਡ ਦੇ ਮਾਪਦੰਡ ਨੂੰ ਪੂਰਾ ਕਰਦਾ ਹੋਵੇ:
- ਸਥਾਨਿਕ ਟਿਊਮਰ: 1 ਸੈਂਟੀਮੀਟਰ ਵਿਆਸ ਤੱਕ ਮਾਪਣ ਵਾਲੇ 6 ਨੋਡਿਊਲ, ਜਾਂ 4 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਘੱਟ 3 ਨੋਡਿਊਲ ਜੇ ਅਲਫਾਫੋਟੋਪ੍ਰੋਟੀਨ ਦਾ ਪੱਧਰ 100 ng/ml ਤੋਂ ਘੱਟ ਹੈ,
- ਜਿਗਰ ਦੀ ਨਾੜੀ ਦੀ ਬਿਮਾਰੀ ਦੀ ਅਣਹੋਂਦ (ਪੋਰਟਲ ਜਾਂ ਹੈਪੇਟਿਕ ਥ੍ਰੋਮੋਬਸਿਸ),
- ਕੋਈ ਨਿਰੋਧ ਨਹੀਂ: ਸਰਗਰਮ ਸ਼ਰਾਬ, ਮਰੀਜ਼ ਜੋ ਬਹੁਤ ਬੁੱਢਾ ਹੈ ਜਾਂ ਮਾੜੀ ਸਿਹਤ ਵਿੱਚ ਹੈ, ਸੰਬੰਧਿਤ ਰੋਗ ਵਿਗਿਆਨ, ਆਦਿ।
ਫਰਾਂਸ ਵਿੱਚ, ਲਗਭਗ 10% ਮਰੀਜ਼ ਟ੍ਰਾਂਸਪਲਾਂਟ ਲਈ ਯੋਗ ਹੋਣਗੇ। ਗ੍ਰਾਫਟਾਂ ਦੀ ਘਾਟ ਦੇ ਸੰਦਰਭ ਵਿੱਚ, ਇਹ ਉਹਨਾਂ ਵਿੱਚੋਂ 3 ਤੋਂ 4% ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਵਿਕਲਪ ਕਦੇ-ਕਦੇ ਸੰਭਵ ਹੁੰਦੇ ਹਨ, ਉਦਾਹਰਨ ਲਈ ਪਰਿਵਾਰਕ ਦਾਨ ਜਾਂ ਮ੍ਰਿਤਕ ਦਾਨੀ ਜਾਂ ਐਮੀਲੋਇਡ ਨਿਊਰੋਪੈਥੀ ਵਾਲੇ ਜਿਗਰ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਹੇਮੀਫੋਈ ਦਾ ਟ੍ਰਾਂਸਪਲਾਂਟ, ਜੋ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰਦਾ ਹੈ ਪਰ ਸਾਲਾਂ ਦੀ ਦੂਰੀ ਵਾਲੀ ਨਿਊਰੋਲੌਜੀਕਲ ਬਿਮਾਰੀ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ।
ਪੇਚੀਦਗੀਆਂ ਕਿਸੇ ਵੀ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀਆਂ ਹੁੰਦੀਆਂ ਹਨ।
ਚੇਮੋਈਮਬੋਲਾਈਜ਼ੇਸ਼ਨ
ਇਹ ਇਲਾਜ ਟਰਾਂਸਪਲਾਂਟ ਲਈ ਉਡੀਕ ਇਲਾਜ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਹਰ ਦੋ ਤੋਂ ਤਿੰਨ ਮਹੀਨਿਆਂ ਵਿੱਚ ਦੁਹਰਾਇਆ ਜਾ ਸਕਦਾ ਹੈ। ਇਹ ਧਮਨੀਆਂ ਦੇ ਰਸਤੇ ਰਾਹੀਂ ਟੀਕੇ ਲਗਾਏ ਜਾਣ ਵਾਲੇ ਕੀਮੋਥੈਰੇਪੀ ਨੂੰ ਐਂਬੋਲਾਈਜ਼ੇਸ਼ਨ ਦੇ ਨਾਲ ਜੋੜਦਾ ਹੈ, ਭਾਵ ਹੈਪੇਟਿਕ ਧਮਣੀ ਜਾਂ ਸ਼ਾਖਾਵਾਂ ਦੀ ਇੱਕ ਅਸਥਾਈ ਰੁਕਾਵਟ ਜੋ ਟਿਊਮਰ ਨੂੰ "ਐਂਬੋਲਾਈਜ਼ੇਸ਼ਨ ਏਜੰਟ" ਨਾਲ ਸਪਲਾਈ ਕਰਦੀ ਹੈ। ਖੂਨ ਦੀ ਸਪਲਾਈ ਦੀ ਅਣਹੋਂਦ ਵਿੱਚ, ਟਿਊਮਰ ਦਾ ਵਿਕਾਸ ਘੱਟ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਟਿਊਮਰ ਦਾ ਆਕਾਰ ਵੀ ਕਾਫ਼ੀ ਘਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ।
ਸਥਾਨਕ ਵਿਨਾਸ਼ਕਾਰੀ ਇਲਾਜ
ਰੇਡੀਓਫ੍ਰੀਕੁਐਂਸੀ (2 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਘੱਟ ਟਿਊਮਰ) ਜਾਂ ਮਾਈਕ੍ਰੋਵੇਵਜ਼ (2 ਤੋਂ 4 ਸੈਂਟੀਮੀਟਰ ਦੇ ਟਿਊਮਰ) ਦੁਆਰਾ ਸਥਾਨਕ ਤਬਾਹੀ ਦੇ ਤਰੀਕਿਆਂ ਲਈ ਟਿਊਮਰ ਦੀ ਚੰਗੀ ਦਿੱਖ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਇਹ ਇਲਾਜ ਆਮ ਅਨੱਸਥੀਸੀਆ ਦੇ ਅਧੀਨ, ਓਪਰੇਟਿੰਗ ਰੂਮ ਵਿੱਚ ਕੀਤੇ ਜਾਂਦੇ ਹਨ। ਉਲਟੀਆਂ ਹਨ, ਜਿਸ ਵਿੱਚ ਜਲਣ ਜਾਂ ਖੂਨ ਦੇ ਪਲੇਟਲੇਟ ਦੀ ਗਿਣਤੀ ਬਹੁਤ ਘੱਟ ਹੈ।
ਸਰਜਰੀ
ਟਿਊਮਰ ਨੂੰ ਹਟਾਉਣ ਲਈ ਸਰਜਰੀ ਕਰਨ ਦੀ ਚੋਣ, ਹੋਰ ਚੀਜ਼ਾਂ ਦੇ ਨਾਲ, ਕਾਰਸੀਨੋਮਾ ਦੀ ਸਥਿਤੀ ਅਤੇ ਮਰੀਜ਼ ਦੀ ਆਮ ਸਥਿਤੀ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ। ਜ਼ਿਆਦਾਤਰ ਅਕਸਰ, ਦਖਲ ਸਤਹੀ ਟਿਊਮਰ ਲਈ ਰਾਖਵਾਂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਬਹੁਤ ਵੱਡਾ ਨਹੀਂ ਹੁੰਦਾ (ਮਰੀਜ਼ ਨੂੰ ਕਾਫ਼ੀ ਸਿਹਤਮੰਦ ਜਿਗਰ ਟਿਸ਼ੂ ਰੱਖਣਾ ਚਾਹੀਦਾ ਹੈ)। ਕੁਸ਼ਲਤਾ ਕਾਫ਼ੀ ਚੰਗੀ ਹੈ.
ਬਾਹਰੀ ਰੇਡੀਓਥੈਰੇਪੀ
ਬਾਹਰੀ ਰੇਡੀਓਥੈਰੇਪੀ ਇੱਕ ਹੈਪੇਟਿਕ ਕਾਰਸੀਨੋਮਾ ਦੇ ਸਥਾਨਕ ਵਿਨਾਸ਼ ਦਾ ਇੱਕ ਵਿਕਲਪ ਹੈ ਜੋ 3 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਘੱਟ ਦੇ ਇੱਕ ਨੋਡਿਊਲ ਨੂੰ ਪੇਸ਼ ਕਰਦਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਜਿਗਰ ਦੇ ਉੱਪਰਲੇ ਹਿੱਸੇ ਵਿੱਚ। ਇਸ ਨੂੰ ਕਈ ਸੈਸ਼ਨਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਡਰੱਗ ਦੇ ਇਲਾਜ
ਕਲਾਸੀਕਲ ਨਾੜੀ ਕੀਮੋਥੈਰੇਪੀ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਹੀਂ ਹੈ, ਖਾਸ ਕਰਕੇ ਕਿਉਂਕਿ ਅੰਡਰਲਾਈੰਗ ਜਿਗਰ ਦੀ ਬਿਮਾਰੀ ਲਈ ਘੱਟ ਖੁਰਾਕਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਪਿਛਲੇ ਦਸ ਸਾਲਾਂ ਤੋਂ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ, ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸਿਨੋਮਾ ਦੇ ਇਲਾਜ ਵਿੱਚ ਨਿਸ਼ਾਨਾ ਕੈਂਸਰ ਥੈਰੇਪੀਆਂ ਪੇਸ਼ ਕੀਤੀਆਂ ਗਈਆਂ ਹਨ। ਜ਼ੁਬਾਨੀ ਤੌਰ 'ਤੇ ਪ੍ਰਸ਼ਾਸਿਤ ਐਂਟੀਐਂਜੀਓਜੇਨਿਕ ਏਜੰਟ (ਸੋਰਾਫੇਨਿਬ ਜਾਂ ਹੋਰ ਅਣੂ) ਦੀ ਵਰਤੋਂ ਖਾਸ ਤੌਰ 'ਤੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਟਿਊਮਰ ਨੂੰ ਭੋਜਨ ਦੇਣ ਵਾਲੇ ਮਾਈਕ੍ਰੋ-ਵੈਸਲਜ਼ ਦੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕਦੇ ਹਨ। ਇਹ ਜ਼ਰੂਰੀ ਤੌਰ 'ਤੇ ਉਪਚਾਰਕ ਇਲਾਜ ਹਨ, ਜੋ ਹਾਲਾਂਕਿ ਬਚਾਅ ਨੂੰ ਵਧਾਉਣਾ ਸੰਭਵ ਬਣਾਉਂਦੇ ਹਨ।
hepatocellular ਕਾਰਸਿਨੋਮਾ ਨੂੰ ਰੋਕਣ
ਹੈਪੇਟੋਸੈਲੂਲਰ ਕਾਰਸੀਨੋਮਾ ਦੀ ਰੋਕਥਾਮ ਮੁੱਖ ਤੌਰ 'ਤੇ ਸ਼ਰਾਬ ਦੇ ਵਿਰੁੱਧ ਲੜਾਈ ਵਿੱਚ ਹੈ। ਇਹ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਸ਼ਰਾਬ ਦੀ ਖਪਤ ਨੂੰ ਪੁਰਸ਼ਾਂ ਲਈ ਪ੍ਰਤੀ ਦਿਨ 3 ਪੀਣ ਅਤੇ ਔਰਤਾਂ ਲਈ 2 ਪੀਣ ਤੱਕ ਸੀਮਤ ਕੀਤਾ ਜਾਵੇ।
ਹੈਪੇਟਾਈਟਸ ਦੀ ਸਕ੍ਰੀਨਿੰਗ ਅਤੇ ਪ੍ਰਬੰਧਨ ਜੋ ਸਿਰੋਸਿਸ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ, ਦੀ ਵੀ ਭੂਮਿਕਾ ਹੁੰਦੀ ਹੈ। ਜਿਨਸੀ ਅਤੇ ਨਾੜੀ ਦੇ ਗੰਦਗੀ ਦੀ ਰੋਕਥਾਮ ਦੇ ਨਾਲ ਨਾਲ ਹੈਪੇਟਾਈਟਸ ਬੀ ਦੇ ਵਿਰੁੱਧ ਟੀਕਾਕਰਣ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹਨ।
ਮੋਟਾਪੇ ਦੇ ਵਿਰੁੱਧ ਲੜਾਈ ਰੋਕਥਾਮ ਵਿੱਚ ਯੋਗਦਾਨ ਪਾਉਂਦੀ ਹੈ.
ਅੰਤ ਵਿੱਚ, ਉਪਚਾਰਕ ਇਲਾਜਾਂ ਨੂੰ ਸਮਰੱਥ ਬਣਾਉਣ ਵਿੱਚ ਸ਼ੁਰੂਆਤੀ ਨਿਦਾਨਾਂ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨਾ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਮੁੱਦਾ ਹੈ।