ਸਮੱਗਰੀ
leukemia ਕੀ ਹੈ
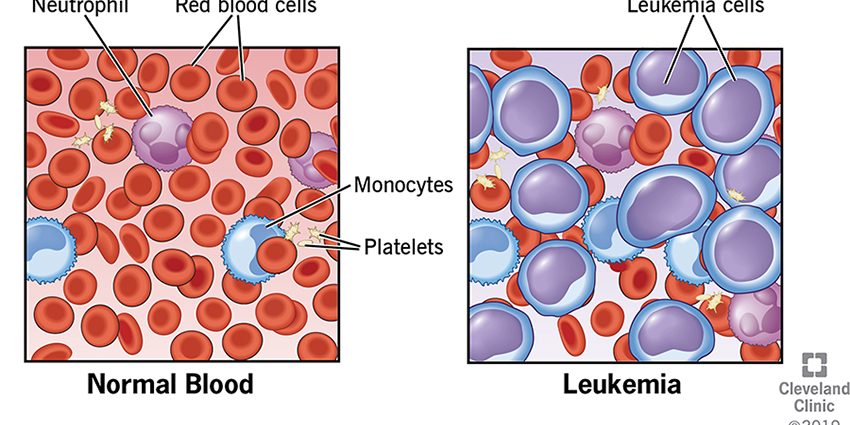
ਲਿਊਕੇਮੀਆ ਜਾਂ ਲਿਊਕੇਮੀਆ ਹੈਮੇਟੋਪੋਇਟਿਕ ਪ੍ਰਣਾਲੀ ਦੀ ਇੱਕ ਘਾਤਕ ਬਿਮਾਰੀ ਹੈ। ਵਧੇਰੇ ਸਟੀਕ ਹੋਣ ਲਈ - ਬੋਨ ਮੈਰੋ ਅਤੇ ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ, ਅਤੇ ਇਸਨੂੰ ਬਲੱਡ ਕੈਂਸਰ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਲਿਊਕੇਮੀਆ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਬਲੱਡ ਕੈਂਸਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਮਨੁੱਖੀ ਸਰੀਰ ਵਿੱਚ, ਖੂਨ ਦੇ ਸੈੱਲ ਨਿਰੰਤਰ ਸੰਚਾਰ ਵਿੱਚ ਹੁੰਦੇ ਹਨ. ਵਰਤੇ ਗਏ ਸੈੱਲ ਮਰ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਬੋਨ ਮੈਰੋ ਸਟੈਮ ਸੈੱਲਾਂ ਤੋਂ ਨਵੇਂ ਬਣਦੇ ਹਨ। ਨਵੇਂ ਪੂਰਵਜ ਸੈੱਲ ਪਹਿਲਾਂ ਵੰਡਦੇ ਹਨ ਅਤੇ ਫਿਰ ਪੂਰੇ ਸੈੱਲਾਂ ਵਿੱਚ ਪਰਿਪੱਕ ਹੁੰਦੇ ਹਨ। ਸਿਹਤਮੰਦ ਲੋਕਾਂ ਵਿੱਚ, ਵਰਤੇ ਗਏ, ਮਰੇ ਹੋਏ ਅਤੇ ਨਵੇਂ ਬਣੇ ਸੈੱਲਾਂ ਵਿਚਕਾਰ ਸੰਤੁਲਨ ਦੀ ਇੱਕ ਬਾਰੀਕ ਨਿਯੰਤ੍ਰਿਤ ਪ੍ਰਣਾਲੀ ਹੁੰਦੀ ਹੈ। ਪਰ ਲਿਊਕੇਮੀਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ, ਇਹ ਸੰਤੁਲਨ ਬਹੁਤ ਵਿਗੜ ਜਾਂਦਾ ਹੈ। ਨਵੇਂ ਸੈੱਲ ਬੇਕਾਬੂ ਢੰਗ ਨਾਲ ਗੁਣਾ ਕਰਦੇ ਹਨ, ਪੂਰੇ ਸੈੱਲਾਂ ਦੇ ਪੱਧਰ ਤੱਕ ਪਰਿਪੱਕ ਨਹੀਂ ਹੁੰਦੇ। leukemia ਦੇ ਕੋਰਸ ਵਿੱਚ, ਉਹ ਹੋਰ ਅਤੇ ਹੋਰ ਬਣ.
ਲਿਊਕੀਮੀਆ ਦੀਆਂ ਚਾਰ ਕਿਸਮਾਂ ਹਨ।
- ਤੀਬਰ ਲਿਮਫੋਬਲਾਸਟਿਕ ਲਿਊਕੀਮੀਆ। ਇਹ ਕਿਸਮ ਬੱਚਿਆਂ ਵਿੱਚ ਸਭ ਤੋਂ ਆਮ ਹੈ।
- ਤੀਬਰ ਮਾਇਲੋਇਡ ਲਿuਕੇਮੀਆ.
- ਕ੍ਰੋਨਿਕ ਲਿਮਫੋਸਾਈਟਿਕ ਲਿਊਕੇਮੀਆ। ਇਹ 55 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਵਿੱਚ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇੱਕੋ ਪਰਿਵਾਰ ਦੇ ਕਈ ਮੈਂਬਰਾਂ ਵਿੱਚ ਰਿਪੋਰਟ ਕੀਤਾ ਗਿਆ ਹੈ।
- ਪੁਰਾਣੀ ਮਾਈਲੋਇਡ ਲਿਊਕੇਮੀਆ.
ਬਾਲਗ ਵਿੱਚ leukemia ਦੇ ਕਾਰਨ
ਬਿਮਾਰੀ ਦੇ ਸਹੀ ਕਾਰਨ ਅਣਜਾਣ ਹਨ. ਪਰ ਕਾਰਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਗੰਭੀਰ ਐਕਸਪੋਜਰ (ਰੇਡੀਓਥੈਰੇਪੀ);
- ਕਾਰਸੀਨੋਜਨ (ਜਿਵੇਂ, ਬੈਂਜੀਨ) ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਣਾ;
- ਵਾਇਰਸ;
- ਜੀਨਾਂ ਦੀਆਂ ਕੁਝ ਸੋਧਾਂ (ਪਰਿਵਾਰਕ ਪ੍ਰਵਿਰਤੀ)।
ਬਾਲਗ ਵਿੱਚ leukemia ਦੇ ਲੱਛਣ
ਓਨਕੋਲੋਜਿਸਟ ਦੀਨਾ ਸਕਾਏਵਾ ਨੇ ਬਿਮਾਰੀ ਦੇ ਕਈ ਲੱਛਣਾਂ ਨੂੰ ਉਜਾਗਰ ਕੀਤਾ:
- ਅਨੀਮੀਆ;
- ਹੈਮੋਰੈਜਿਕ ਸਿੰਡਰੋਮ, ਕਿਉਂਕਿ ਸਰੀਰ ਵਿੱਚ ਕਾਫ਼ੀ ਪਲੇਟਲੈਟ ਨਹੀਂ ਹਨ;
- ਖੂਨ ਵਗਣਾ;
- ਜ਼ਖਮ;
- ਲੇਸਦਾਰ ਝਿੱਲੀ ਵਿੱਚ ਹੈਮਰੇਜ - ਜੀਭ, ਚਮੜੀ ਵਿੱਚ;
- ਛੋਟੇ ਬਿੰਦੀਆਂ ਅਤੇ ਚਟਾਕ ਦੀ ਦਿੱਖ;
- ਤਾਪਮਾਨ ਵਿੱਚ ਵਾਧਾ;
- ਮਤਲੀ, ਉਲਟੀਆਂ;
- ਭੁੱਖ ਦਾ ਨੁਕਸਾਨ;
- ਵਜ਼ਨ ਘਟਾਉਣਾ;
- ਮੈਟਾਸਟੈਸੇਸ ਦੀ ਦਿੱਖ, ਜਦੋਂ ਟਿਊਮਰ ਸੈੱਲ ਸਿਹਤਮੰਦ ਅੰਗਾਂ ਵਿੱਚ ਦਾਖਲ ਹੁੰਦੇ ਹਨ.
ਬਾਲਗ ਵਿੱਚ leukemia ਦੇ ਪੜਾਅ
ਪੜਾਅ 1. ਲਿਊਕੇਮੀਆ ਦੇ ਪਹਿਲੇ ਪੜਾਅ ਵਿੱਚ, ਕੈਂਸਰ ਲਿੰਫ ਨੋਡਜ਼ 'ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ, ਜੋ ਆਕਾਰ ਵਿੱਚ ਵਧਦੇ ਹਨ। ਮਰੀਜ਼ ਖੁਦ ਵਧੇ ਹੋਏ ਨੋਡਾਂ ਨੂੰ ਦੇਖ ਸਕਦਾ ਹੈ।
ਪੜਾਅ 2. ਇਸ ਕੇਸ ਵਿੱਚ, ਜਾਂ ਤਾਂ ਜਿਗਰ ਜਾਂ ਤਿੱਲੀ, ਜਾਂ ਦੋਵੇਂ ਇੱਕੋ ਸਮੇਂ ਵਿੱਚ, ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਵਧਦੇ ਹਨ. ਇਹ ਲੱਛਣ ਇਹਨਾਂ ਅੰਗਾਂ ਦੇ ਅੰਦਰ ਲਿਮਫੋਸਾਈਟਸ ਦੀ ਗਿਣਤੀ ਵਿੱਚ ਵਾਧੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ।
ਪੜਾਅ 3. ਇਸਦਾ ਪਤਾ ਉਦੋਂ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਇੱਕ ਵਿਅਕਤੀ ਅਨੀਮੀਆ ਵਿਕਸਿਤ ਕਰਦਾ ਹੈ (ਹੀਮੋਗਲੋਬਿਨ ਦਾ ਪੱਧਰ 10 ਯੂਨਿਟਾਂ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦਾ)।
ਪੜਾਅ 4. ਇਸ ਸਥਿਤੀ ਵਿੱਚ, ਇਹ ਪਲੇਟਲੈਟਸ ਦੇ ਘੱਟ ਪੱਧਰ, ਜਾਂ ਥ੍ਰੋਮੋਬਸਾਈਟੋਪੇਨੀਆ ਦੁਆਰਾ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ. ਮਰੀਜ਼ ਦੇ ਖੂਨ ਵਿੱਚ ਪਲੇਟਲੈਟਸ ਦੀ ਗਿਣਤੀ 100 ਹਜ਼ਾਰ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੁੰਦੀ।
ਬਾਲਗ ਵਿੱਚ leukemia ਦਾ ਇਲਾਜ
ਜੇ ਇਲਾਜ ਨਾ ਕੀਤਾ ਜਾਵੇ, ਤਾਂ ਲਿਊਕੇਮੀਆ ਮਹੀਨਿਆਂ ਦੇ ਅੰਦਰ-ਅੰਦਰ ਮੌਤ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ। ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ ਲਿਊਕੇਮੀਆ ਲਈ ਕਿਸੇ ਵੀ ਕਿਸਮ ਦੇ ਇਲਾਜ ਲਈ ਜ਼ਰੂਰੀ ਆਧਾਰ ਹੈ। "ਰਸਾਇਣ" ਘਾਤਕ ਟਿਊਮਰਾਂ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਨਸ਼ਟ ਕਰਨ ਲਈ ਵੱਖ-ਵੱਖ ਬਿੰਦੂਆਂ 'ਤੇ ਲਿਊਕੇਮੀਆ ਸੈੱਲਾਂ 'ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ।
ਰੇਡੀਏਸ਼ਨ ਥੈਰਪੀ - ਆਇਓਨਾਈਜ਼ਿੰਗ ਰੇਡੀਏਸ਼ਨ ਦੀਆਂ ਉੱਚ ਖੁਰਾਕਾਂ ਦੀ ਵਰਤੋਂ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਵਧੇ ਹੋਏ ਲਿੰਫ ਨੋਡਸ, ਸਪਲੀਨ ਵਿੱਚ ਕਮੀ ਹੈ. ਇਸ ਕਿਸਮ ਦੀ ਥੈਰੇਪੀ ਬੋਨ ਮੈਰੋ ਅਤੇ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਤੋਂ ਪਹਿਲਾਂ ਵਰਤੀ ਜਾਂਦੀ ਹੈ।
ਟੀਚਾਕ੍ਰਿਤ ਥੈਰੇਪੀ CML ਵਿੱਚ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ (ਟਾਈਰੋਸਾਈਨ ਕਿਨੇਜ਼ ਇਨ੍ਹੀਬੀਟਰਜ਼ ਲਿਊਕੇਮਿਕ ਸੈੱਲਾਂ ਵਿੱਚ ਮਹੱਤਵਪੂਰਣ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੂੰ ਰੋਕਦਾ ਹੈ), ਪਰ ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ ਇੰਟਰਫੇਰੋਨ ਥੈਰੇਪੀ ਵੀ ਵਰਤੀ ਜਾਂਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਇੱਕ ਸੰਪੂਰਨ ਇਲਾਜ ਸੰਭਵ ਨਹੀਂ ਹੈ. ਇਹ ਕੇਵਲ ਇੱਕ ਸਿਹਤਮੰਦ ਦਾਨੀ ਤੋਂ ਬੋਨ ਮੈਰੋ ਟ੍ਰਾਂਸਪਲਾਂਟ ਨਾਲ ਹੀ ਪ੍ਰਾਪਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਬੋਨ ਮੈਰੋ ਟ੍ਰਾਂਸਪਲਾਂਟ - ਬੋਨ ਮੈਰੋ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ. ਦਾਨੀ ਮਰੀਜ਼ਾਂ ਦੇ ਭੈਣ-ਭਰਾ ਹੋ ਸਕਦੇ ਹਨ।
ਨਿਦਾਨ
ਓਨਕੋਲੋਜਿਸਟ ਨਾਲ ਮੁਲਾਕਾਤ ਮਰੀਜ਼ ਨਾਲ ਗੱਲਬਾਤ ਨਾਲ ਸ਼ੁਰੂ ਹੁੰਦੀ ਹੈ। ਡਾਕਟਰ ਮਰੀਜ਼ ਦੀਆਂ ਸ਼ਿਕਾਇਤਾਂ, ਰੋਗ ਦਾ ਇਤਿਹਾਸ ਅਤੇ ਮਰੀਜ਼ ਦੇ ਜੀਵਨ, ਰਿਸ਼ਤੇਦਾਰਾਂ ਦੇ ਅਗਲੇ ਵਿੱਚ ਪੈਥੋਲੋਜੀ ਦੀ ਮੌਜੂਦਗੀ ਬਾਰੇ ਵਿਸਥਾਰ ਵਿੱਚ ਪਤਾ ਲਗਾਉਂਦਾ ਹੈ। ਅੱਗੇ, ਪ੍ਰਣਾਲੀਆਂ ਅਤੇ ਅੰਗਾਂ ਦੀ ਜਾਂਚ ਉਲੰਘਣਾਵਾਂ ਦੀ ਪਛਾਣ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੀ ਹੈ: ਲਿੰਫ ਨੋਡਜ਼ ਦੇ ਸਮੂਹਾਂ ਨੂੰ ਧੜਕਣ ਲਈ, ਜਿਗਰ ਅਤੇ ਤਿੱਲੀ ਦੇ uXNUMXbuXNUMXb ਦਾ ਖੇਤਰ, ਕਿਉਂਕਿ ਉਹਨਾਂ ਨੂੰ ਲਿਊਕੇਮੀਆ ਨਾਲ ਵੱਡਾ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਬਲੱਡ ਕੈਂਸਰ ਦਾ ਨਿਦਾਨ ਇਹਨਾਂ ਦੁਆਰਾ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ:
- CBC: ਜੇਕਰ ਤੁਹਾਨੂੰ ਕੈਂਸਰ ਹੈ, ਤਾਂ ਇਹ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਵਿੱਚ ਵਾਧਾ ਅਤੇ ਹੋਰ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਵਿੱਚ ਕਮੀ ਦਿਖਾਏਗਾ।
- ਕੋਗੁਲੋਗ੍ਰਾਮ - ਖੂਨ ਦੇ ਜੰਮਣ ਦੇ ਮਾਪਦੰਡਾਂ ਦਾ ਵਿਸ਼ਲੇਸ਼ਣ।
- ਇਮਯੂਨੋਗ੍ਰਾਮ - ਮਨੁੱਖੀ ਇਮਿਊਨ ਸਿਸਟਮ ਦੇ ਮੁੱਖ ਸੂਚਕਾਂ ਦਾ ਅਧਿਐਨ।
ਨਾਲ ਹੀ, ਡਾਕਟਰ ਬਲੱਡ ਕੈਂਸਰ ਦੀ ਕਿਸਮ/ਪੜਾਅ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ ਵਾਧੂ ਜਾਂਚ ਵਿਧੀਆਂ ਲਿਖ ਸਕਦਾ ਹੈ:
- ਬਾਅਦ ਵਿੱਚ ਹਿਸਟੌਲੋਜੀਕਲ ਜਾਂਚ ਦੇ ਨਾਲ ਬੋਨ ਮੈਰੋ ਦੀ ਪੰਕਚਰ ਬਾਇਓਪਸੀ;
- ਲਿੰਫ ਨੋਡਸ ਦੀ ਪੰਕਚਰ ਬਾਇਓਪਸੀ;
- ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦਾ ਪੰਕਚਰ - ਅਪੰਗ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ, ਉਹਨਾਂ ਦੀ ਪਛਾਣ ਕਰਨ ਅਤੇ ਕੁਝ ਕੀਮੋਥੈਰੇਪੀ ਦਵਾਈਆਂ ਪ੍ਰਤੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ।
- ਅਲਟਰਾਸਾਊਂਡ ਪ੍ਰੀਖਿਆ (ਅਲਟਰਾਸਾਊਂਡ);
- ਕੰਪਿਊਟਿਡ ਟੋਮੋਗ੍ਰਾਫੀ (CT);
- ਚੁੰਬਕੀ ਗੂੰਜਦਾ ਪ੍ਰਤੀਬਿੰਬ (ਐਮਆਰਆਈ).
ਘਰ ਵਿੱਚ ਬਾਲਗ ਵਿੱਚ leukemia ਦੀ ਰੋਕਥਾਮ
ਲਿਊਕੇਮੀਆ ਦੇ ਵਿਰੁੱਧ ਰੋਕਥਾਮ ਦੇ ਖਾਸ ਤਰੀਕੇ ਵਿਕਸਿਤ ਨਹੀਂ ਕੀਤੇ ਗਏ ਹਨ। ਔਨਕੋਲੋਜਿਸਟ ਸਿਰਫ਼ ਇੱਕ ਸਿਹਤਮੰਦ ਜੀਵਨ ਸ਼ੈਲੀ ਦੀ ਅਗਵਾਈ ਕਰਨ ਦੀ ਸਲਾਹ ਦਿੰਦੇ ਹਨ, ਜਿਸ ਵਿੱਚ ਇੱਕ ਸੰਤੁਲਿਤ ਖੁਰਾਕ, ਹਲਕਾ ਸਰੀਰਕ ਗਤੀਵਿਧੀ, ਢੁਕਵਾਂ ਆਰਾਮ ਅਤੇ ਨੀਂਦ ਅਤੇ ਤਣਾਅ ਘਟਾਉਣਾ ਸ਼ਾਮਲ ਹੈ। ਜਿਨ੍ਹਾਂ ਨੂੰ ਖਤਰਾ ਹੈ (ਪਰਿਵਾਰ ਵਿੱਚ ਅਜਿਹੇ ਲੋਕ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਕੈਂਸਰ ਸੀ) ਦਾ ਸਾਲ ਵਿੱਚ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਵਾਰ ਟੈਸਟ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਉਨ੍ਹਾਂ ਦੀ ਸਿਹਤ ਦੀ ਨਿਗਰਾਨੀ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ।
ਪ੍ਰਸਿੱਧ ਸਵਾਲ ਅਤੇ ਜਵਾਬ
ਜਵਾਬ ਦੀਨਾ ਸਕਾਏਵਾ, ਓਨਕੋਲੋਜੀ ਵਿੱਚ ਡਿਪਟੀ ਹੈੱਡ ਫਿਜ਼ੀਸ਼ੀਅਨ, ਕਲੀਨਿਕਲ ਫਾਰਮਾਕੋਲੋਜੀ ਵਿੱਚ ਇੱਕ ਕੋਰਸ ਦੇ ਨਾਲ ਫਾਰਮਾਕੋਲੋਜੀ ਵਿਭਾਗ ਦੇ ਪ੍ਰੋਫੈਸਰ, RUSSCO ਦੇ ਬੋਰਡ ਦੇ ਮੈਂਬਰ, ਮੈਡੀਕਲ ਸਾਇੰਸਜ਼ ਦੇ ਡਾਕਟਰ:
● ਸਬਜ਼ੀਆਂ, ਬੇਰੀਆਂ ਅਤੇ ਫਲ। ਆਪਣੇ ਆਪ ਨੂੰ ਦਿਨ ਵਿੱਚ ਘੱਟੋ-ਘੱਟ ਦੋ ਸਨੈਕਸ ਸੰਗਠਿਤ ਕਰੋ, ਜਿਸ ਵਿੱਚ ਤੁਸੀਂ ਫਲ ਖਾਓਗੇ, ਅਤੇ ਸਬਜ਼ੀਆਂ ਨੂੰ ਸਾਈਡ ਡਿਸ਼ ਵਜੋਂ ਵਰਤੋਗੇ। ਸਬਜ਼ੀਆਂ ਤਾਜ਼ੇ, ਬੇਕ ਅਤੇ ਭੁੰਲਨ ਦੋਨਾਂ ਲਈ ਲਾਭਦਾਇਕ ਹਨ;
● ਚਿਕਨ, ਮੱਛੀ, ਮੀਟ, ਅੰਡੇ। ਖੁਰਾਕ ਵਿੱਚ ਲੋੜੀਂਦੀ ਗੁਣਵੱਤਾ ਪ੍ਰੋਟੀਨ ਸ਼ਾਮਲ ਕਰਨਾ ਬਹੁਤ ਜ਼ਰੂਰੀ ਹੈ, ਜੋ ਇਸ ਭੋਜਨ ਸਮੂਹ ਤੋਂ ਪ੍ਰਾਪਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਜਾਨਵਰਾਂ ਦੇ ਮੂਲ ਦੇ ਪ੍ਰੋਟੀਨ ਤੋਂ ਇਲਾਵਾ, ਪੌਦੇ ਦੇ ਮੂਲ ਦੇ ਪ੍ਰੋਟੀਨ ਵੀ ਸੰਪੂਰਣ ਹਨ - ਇਹ, ਸਭ ਤੋਂ ਪਹਿਲਾਂ, ਫਲ਼ੀਦਾਰ ਹਨ। ਇਲਾਜ ਦੇ ਕਾਰਨ, ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ ਸੁਆਦ ਸੰਵੇਦਨਾਵਾਂ ਵਿੱਚ ਤਬਦੀਲੀ ਦਾ ਅਨੁਭਵ ਕਰਦੇ ਹਨ, ਅਤੇ ਹਰ ਕੋਈ ਮਾਸ ਖਾਣ ਲਈ ਤਿਆਰ ਨਹੀਂ ਹੁੰਦਾ. ਜੇਕਰ ਤੁਹਾਨੂੰ ਇਹ ਹੁਣ ਪਸੰਦ ਨਹੀਂ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਇਸ ਨੂੰ ਬਹੁਤ ਸਾਰੇ ਵੱਖ-ਵੱਖ ਖੁਸ਼ਬੂਦਾਰ ਅਤੇ ਹਲਕੇ ਮਸਾਲਿਆਂ ਨਾਲ ਖਾਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰ ਸਕਦੇ ਹੋ। ਹਾਲਾਂਕਿ, ਤੁਸੀਂ ਇਸਨੂੰ ਸਮੁੰਦਰੀ ਭੋਜਨ ਜਾਂ ਪ੍ਰੋਟੀਨ ਦੇ ਹੋਰ ਸਰੋਤਾਂ ਨਾਲ ਬਦਲ ਸਕਦੇ ਹੋ।
● ਰੋਟੀ ਅਤੇ ਅਨਾਜ। ਆਮ ਪੌਸ਼ਟਿਕ ਆਹਾਰਾਂ ਵਿੱਚ, ਇਹਨਾਂ ਭੋਜਨਾਂ ਨੂੰ ਉਹਨਾਂ ਦੀ ਉੱਚ ਕੈਲੋਰੀ ਸਮੱਗਰੀ ਦੇ ਕਾਰਨ ਸੰਭਾਵੀ ਤੌਰ 'ਤੇ ਖਤਰਨਾਕ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਪਰ ਕੀਮੋਥੈਰੇਪੀ ਵਿੱਚ ਇਹ ਨਾਸ਼ਤੇ ਲਈ ਬਹੁਤ ਵਧੀਆ ਹਨ।
● ਡੇਅਰੀ ਉਤਪਾਦ। ਇਸ ਸਮੂਹ ਦੇ ਉਤਪਾਦ ਰੋਜ਼ਾਨਾ ਖੁਰਾਕ ਵਿੱਚ ਮੌਜੂਦ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ, ਤਰਜੀਹੀ ਤੌਰ 'ਤੇ fermented ਦੁੱਧ.
ਕੀਮੋਥੈਰੇਪੀ ਲਈ ਨਮੂਨਾ ਮੀਨੂ:
● ਨਾਸ਼ਤਾ – ਪਨੀਰ ਦੇ ਨਾਲ ਦਲੀਆ ਅਤੇ ਸੈਂਡਵਿਚ;
● ਦੁਪਹਿਰ ਦਾ ਖਾਣਾ – ਕੇਫਿਰ ਜਾਂ ਕੁਦਰਤੀ ਦਹੀਂ ਜਾਂ ਫਲ ਦਾ ਇੱਕ ਗਲਾਸ;
● ਦੁਪਹਿਰ ਦਾ ਖਾਣਾ - ਹਲਕਾ ਸਬਜ਼ੀਆਂ ਦਾ ਸੂਪ ਅਤੇ ਸਲਾਦ;
● ਦੁਪਹਿਰ ਦਾ ਸਨੈਕ - ਦਹੀਂ ਦੇ ਡਰੈਸਿੰਗ ਨਾਲ ਫਲ ਜਾਂ ਫਲਾਂ ਦਾ ਸਲਾਦ;
● ਰਾਤ ਦਾ ਖਾਣਾ – ਸਬਜ਼ੀਆਂ ਦੀ ਸਾਈਡ ਡਿਸ਼ ਦੇ ਨਾਲ ਮੀਟ, ਮੱਛੀ ਜਾਂ ਪੋਲਟਰੀ ਦਾ ਇੱਕ ਹਿੱਸਾ;
● ਸੌਣ ਤੋਂ ਪਹਿਲਾਂ - ਫਰਮੈਂਟ ਕੀਤੇ ਦੁੱਧ ਦੇ ਉਤਪਾਦ।