ਸਮੱਗਰੀ
ਕੋਲੈਸਟੇਟੋਮਾ: ਇਸ ਲਾਗ ਦੀ ਪਰਿਭਾਸ਼ਾ ਅਤੇ ਸਮੀਖਿਆ
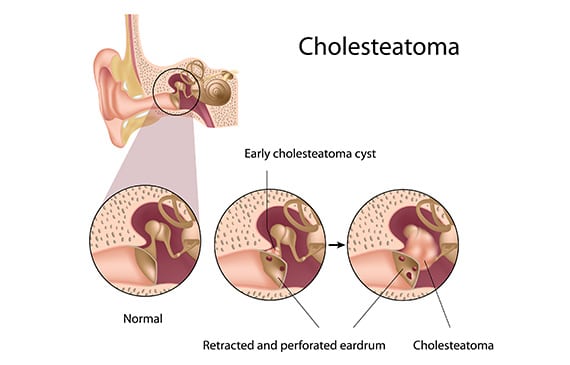
ਕੋਲੈਸਟੀਟੋਮਾ ਵਿੱਚ ਐਪੀਡਰਮਲ ਸੈੱਲਾਂ ਦੇ ਬਣੇ ਪੁੰਜ ਹੁੰਦੇ ਹਨ, ਜੋ ਟਾਇਮਪੈਨਿਕ ਝਿੱਲੀ ਦੇ ਪਿੱਛੇ ਸਥਿਤ ਹੁੰਦੇ ਹਨ, ਜੋ ਹੌਲੀ-ਹੌਲੀ ਮੱਧ ਕੰਨ ਦੀਆਂ ਬਣਤਰਾਂ 'ਤੇ ਹਮਲਾ ਕਰਦੇ ਹਨ, ਹੌਲੀ ਹੌਲੀ ਉਹਨਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੇ ਹਨ। ਕੋਲੈਸਟੀਆਟੋਮਾ ਅਕਸਰ ਇੱਕ ਪੁਰਾਣੀ ਲਾਗ ਦੇ ਬਾਅਦ ਹੁੰਦਾ ਹੈ ਜੋ ਕਿਸੇ ਦਾ ਧਿਆਨ ਨਹੀਂ ਗਿਆ ਹੈ। ਜੇਕਰ ਸਮੇਂ ਸਿਰ ਇਲਾਜ ਨਾ ਕੀਤਾ ਜਾਵੇ, ਤਾਂ ਇਹ ਮੱਧ ਕੰਨ ਨੂੰ ਨਸ਼ਟ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਬੋਲ਼ੇਪਣ, ਲਾਗ, ਜਾਂ ਚਿਹਰੇ ਦੇ ਅਧਰੰਗ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ। ਇਹ ਅੰਦਰਲੇ ਕੰਨ ਵਿੱਚ ਵੀ ਫੈਲ ਸਕਦਾ ਹੈ ਅਤੇ ਚੱਕਰ ਆਉਣ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ, ਇੱਥੋਂ ਤੱਕ ਕਿ ਦਿਮਾਗ਼ ਦੇ ਢਾਂਚੇ (ਮੈਨਿਨਜਾਈਟਿਸ, ਫੋੜਾ) ਤੱਕ। ਨਿਦਾਨ ਬਾਹਰੀ ਆਡੀਟੋਰੀਅਲ ਨਹਿਰ ਵਿੱਚ ਇੱਕ ਚਿੱਟੇ ਪੁੰਜ ਦੇ ਪ੍ਰਦਰਸ਼ਨ 'ਤੇ ਅਧਾਰਤ ਹੈ. ਰਾਕ ਸਕੈਨ ਕੰਨ ਦੇ ਢਾਂਚੇ ਦੇ ਅੰਦਰ ਇਸ ਪੁੰਜ ਦੇ ਵਿਸਤਾਰ ਨੂੰ ਉਜਾਗਰ ਕਰਕੇ ਮੁਲਾਂਕਣ ਨੂੰ ਪੂਰਾ ਕਰਦਾ ਹੈ। ਕੋਲੈਸਟੀਟੋਮਾ ਨੂੰ ਤੇਜ਼ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਇਹ ਕੰਨ ਦੇ ਪਿਛਲੇ ਹਿੱਸੇ ਵਿੱਚੋਂ ਲੰਘਦੇ ਹੋਏ, ਸਰਜਰੀ ਦੇ ਦੌਰਾਨ ਪੂਰੀ ਤਰ੍ਹਾਂ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ। ਆਵਰਤੀ ਦੀ ਅਣਹੋਂਦ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਅਤੇ ਦੂਰੀ 'ਤੇ ਓਸੀਕਲਾਂ ਦਾ ਪੁਨਰਗਠਨ ਕਰਨ ਲਈ ਦੂਜੀ ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਦਾ ਸੰਕੇਤ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਕੋਲੈਸਟੀਟੋਮਾ ਕੀ ਹੈ?
ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਵਰਣਨ ਪਹਿਲੀ ਵਾਰ 1683 ਵਿੱਚ "ਕੰਨ ਸੜਨ" ਦੇ ਨਾਮ ਹੇਠ ਜੋਸੇਫ ਡੁਵਰਨੀ ਦੁਆਰਾ ਕੀਤਾ ਗਿਆ ਸੀ, ਜੋ ਕਿ ਓਟੌਲੋਜੀ ਦੇ ਪਿਤਾ ਸਨ, ਦਵਾਈ ਦੀ ਸ਼ਾਖਾ ਜੋ ਵਿਕਾਰਾਂ ਦੇ ਨਿਦਾਨ ਅਤੇ ਇਲਾਜ ਵਿੱਚ ਮਾਹਰ ਹੈ। ਮਨੁੱਖੀ ਕੰਨ ਦੇ.
ਕੋਲੈਸਟੀਟੋਮਾ ਨੂੰ ਐਪੀਡਰਿਮਸ ਦੀ ਮੌਜੂਦਗੀ ਦੁਆਰਾ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਭਾਵ ਚਮੜੀ, ਮੱਧ ਕੰਨ ਦੀਆਂ ਖੋਲਾਂ ਦੇ ਅੰਦਰ, ਕੰਨ ਦੇ ਪਰਦੇ ਵਿੱਚ, ਟਾਇਮਪੈਨਿਕ ਝਿੱਲੀ ਦੇ ਪਿੱਛੇ ਅਤੇ / ਜਾਂ ਮਾਸਟੌਇਡ ਵਿੱਚ, ਆਮ ਤੌਰ 'ਤੇ ਚਮੜੀ ਤੋਂ ਰਹਿਤ ਖੇਤਰਾਂ ਵਿੱਚ।
ਚਮੜੀ ਦਾ ਇਹ ਨਿਰਮਾਣ, ਜੋ ਕਿ ਇੱਕ ਗਠੀਏ ਜਾਂ ਚਮੜੀ ਦੇ ਪੈਮਾਨਿਆਂ ਨਾਲ ਭਰੀ ਜੇਬ ਵਰਗਾ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ, ਹੌਲੀ-ਹੌਲੀ ਆਕਾਰ ਵਿੱਚ ਵਧਦਾ ਜਾਵੇਗਾ, ਜਿਸ ਨਾਲ ਮੱਧ ਕੰਨ ਦੀ ਗੰਭੀਰ ਸੰਕਰਮਣ ਅਤੇ ਆਲੇ ਦੁਆਲੇ ਦੀਆਂ ਹੱਡੀਆਂ ਦੇ ਢਾਂਚੇ ਦੇ ਵਿਨਾਸ਼ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। ਇਸ ਲਈ, ਕੋਲੇਸਟੋਮਾ ਨੂੰ ਖਤਰਨਾਕ ਕ੍ਰੋਨਿਕ ਓਟਿਟਿਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ.
ਕੋਲੈਸਟੀਟੋਮਾ ਦੀਆਂ ਦੋ ਕਿਸਮਾਂ ਹਨ:
- ਐਕੁਆਇਰਡ ਕੋਲੈਸਟੀਟੋਮਾ: ਇਹ ਸਭ ਤੋਂ ਆਮ ਰੂਪ ਹੈ। ਇਹ ਟਾਈਮਪੈਨਿਕ ਝਿੱਲੀ ਦੀ ਵਾਪਸੀ ਦੀ ਜੇਬ ਤੋਂ ਬਣਦਾ ਹੈ, ਜੋ ਹੌਲੀ-ਹੌਲੀ ਮਾਸਟੌਇਡ ਅਤੇ ਮੱਧ ਕੰਨ 'ਤੇ ਹਮਲਾ ਕਰੇਗਾ, ਇਸਦੇ ਸੰਪਰਕ ਵਿੱਚ ਬਣਤਰਾਂ ਨੂੰ ਤਬਾਹ ਕਰ ਦੇਵੇਗਾ;
- ਜਮਾਂਦਰੂ ਕੋਲੈਸਟੀਟੋਮਾ: ਇਹ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ 2 ਤੋਂ 4% ਕੇਸਾਂ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ। ਇਹ ਮੱਧ ਕੰਨ ਵਿੱਚ ਚਮੜੀ ਦੇ ਇੱਕ ਭਰੂਣ-ਵਿਗਿਆਨਕ ਬਚੇ ਹੋਏ ਹਿੱਸੇ ਤੋਂ ਆਉਂਦਾ ਹੈ। ਇਹ ਆਰਾਮ ਹੌਲੀ-ਹੌਲੀ ਚਮੜੀ ਦਾ ਨਵਾਂ ਮਲਬਾ ਪੈਦਾ ਕਰੇਗਾ ਜੋ ਮੱਧ ਕੰਨ ਵਿੱਚ, ਅਕਸਰ ਪਿਛਲੇ ਹਿੱਸੇ ਵਿੱਚ ਇਕੱਠਾ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਪਹਿਲਾਂ ਟਾਈਮਪੈਨਿਕ ਝਿੱਲੀ ਦੇ ਪਿੱਛੇ ਚਿੱਟੇ ਰੰਗ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਪੁੰਜ ਪੈਦਾ ਕਰਦਾ ਹੈ, ਜੋ ਕਿ ਬਰਕਰਾਰ ਰਹਿੰਦਾ ਹੈ, ਅਕਸਰ ਬੱਚਿਆਂ ਜਾਂ ਜਵਾਨ ਬਾਲਗਾਂ ਵਿੱਚ, ਬਿਨਾਂ ਖਾਸ ਲੱਛਣ. ਜੇਕਰ ਖੋਜਿਆ ਨਹੀਂ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਇਹ ਪੁੰਜ ਹੌਲੀ-ਹੌਲੀ ਵਧੇਗਾ ਅਤੇ ਇੱਕ ਐਕੁਆਇਰਡ ਕੋਲੈਸਟੀਟੋਮਾ ਵਾਂਗ ਵਿਵਹਾਰ ਕਰੇਗਾ, ਜਿਸ ਨਾਲ ਸੁਣਨ ਸ਼ਕਤੀ ਦਾ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ ਅਤੇ ਫਿਰ ਕੰਨ ਵਿੱਚ ਪੈਦਾ ਹੋਏ ਨੁਕਸਾਨ ਦੇ ਆਧਾਰ 'ਤੇ ਹੋਰ ਲੱਛਣ ਹੁੰਦੇ ਹਨ। ਜਦੋਂ ਕੋਲੈਸਟੀਟੋਮਾ ਡਿਸਚਾਰਜ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ, ਇਹ ਪਹਿਲਾਂ ਹੀ ਇੱਕ ਉੱਨਤ ਪੜਾਅ 'ਤੇ ਪਹੁੰਚ ਗਿਆ ਹੈ।
ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਕਾਰਨ ਕੀ ਹਨ?
ਕੋਲੈਸਟੀਆਟੋਮਾ ਅਕਸਰ ਕੰਨਾਂ ਦੀ ਵਾਰ-ਵਾਰ ਸੰਕਰਮਣ ਦੀ ਪਾਲਣਾ ਕਰਦਾ ਹੈ ਕਿਉਂਕਿ ਯੂਸਟਾਚੀਅਨ ਟਿਊਬ ਦੀ ਖਰਾਬੀ ਕਾਰਨ ਟਾਈਮਪੈਨਿਕ ਰੀਟ੍ਰੈਕਸ਼ਨ ਜੇਬ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੁੰਦਾ ਹੈ। ਇਸ ਕੇਸ ਵਿੱਚ, ਕੋਲੈਸਟੀਟੋਮਾ ਇੱਕ ਅਸਥਿਰ ਵਾਪਸ ਲੈਣ ਦੀ ਜੇਬ ਦੇ ਵਿਕਾਸ ਦੇ ਸਿਖਰ ਨਾਲ ਮੇਲ ਖਾਂਦਾ ਹੈ.
ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਹੋਰ ਘੱਟ ਆਮ ਕਾਰਨ ਮੌਜੂਦ ਹਨ ਜਿਵੇਂ ਕਿ:
- ਕੰਨ ਦੇ ਪਰਦੇ ਦੀ ਦੁਖਦਾਈ ਛੇਦ;
- ਕੰਨ ਦਾ ਸਦਮਾ ਜਿਵੇਂ ਕਿ ਇੱਕ ਚੱਟਾਨ ਫ੍ਰੈਕਚਰ;
- ਕੰਨ ਦੀ ਸਰਜਰੀ ਜਿਵੇਂ ਕਿ ਟਾਇਮਪੈਨੋਪਲਾਸਟੀ ਜਾਂ ਓਟੋਸਕਲੇਰੋਸਿਸ ਸਰਜਰੀ।
ਅੰਤ ਵਿੱਚ, ਵਧੇਰੇ ਘੱਟ ਹੀ, ਜਮਾਂਦਰੂ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਇਹ ਜਨਮ ਤੋਂ ਮੌਜੂਦ ਹੋ ਸਕਦਾ ਹੈ।
ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਲੱਛਣ ਕੀ ਹਨ?
ਕੋਲੈਸਟੀਟੋਮਾ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੈ:
- ਬਲਾਕ ਕੰਨ ਦੀ ਸਨਸਨੀ;
- ਬਾਲਗਾਂ ਜਾਂ ਬੱਚਿਆਂ ਵਿੱਚ ਆਵਰਤੀ ਇਕਪਾਸੜ ਓਟਿਟਿਸ;
- ਦੁਹਰਾਇਆ ਜਾਣ ਵਾਲਾ ਇਕਪਾਸੜ ਓਟੋਰੀਆ, ਯਾਨੀ ਕਿ, ਕੰਨਾਂ ਦਾ ਪੁਰਾਣਾ ਪੁੰਗਰਦਾ ਡਿਸਚਾਰਜ, ਪੀਲੇ ਰੰਗ ਦਾ ਅਤੇ ਬਦਬੂਦਾਰ ("ਪੁਰਾਣੇ ਪਨੀਰ" ਦੀ ਗੰਧ), ਡਾਕਟਰੀ ਇਲਾਜ ਜਾਂ ਰੋਕਥਾਮ ਦੇ ਸਖਤ ਜਲਵਾਯੂ ਦੁਆਰਾ ਸ਼ਾਂਤ ਨਹੀਂ;
- ਕੰਨ ਦਰਦ, ਜੋ ਕਿ ਕੰਨ ਵਿੱਚ ਦਰਦ ਹੈ;
- otorrhagia, ਯਾਨੀ, ਕੰਨ ਵਿੱਚੋਂ ਖੂਨ ਵਗਣਾ;
- ਕੰਨ ਦੇ ਪਰਦੇ ਦੇ ਸੋਜਸ਼ ਪੌਲੀਪਸ;
- ਸੁਣਨ ਸ਼ਕਤੀ ਵਿੱਚ ਪ੍ਰਗਤੀਸ਼ੀਲ ਕਮੀ: ਭਾਵੇਂ ਇਹ ਸ਼ੁਰੂਆਤ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ ਜਾਂ ਭਾਵੇਂ ਇਹ ਪਰਿਵਰਤਨਸ਼ੀਲ ਵਿਕਾਸ ਦੀ ਹੋਵੇ, ਸੁਣਨ ਵਿੱਚ ਕਮਜ਼ੋਰੀ ਅਕਸਰ ਸਿਰਫ ਇੱਕ ਕੰਨ ਨਾਲ ਸਬੰਧਤ ਹੁੰਦੀ ਹੈ, ਪਰ ਦੁਵੱਲੀ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਬੋਲਾਪਣ ਪਹਿਲਾਂ ਆਪਣੇ ਆਪ ਨੂੰ ਸੀਰਸ ਓਟਿਟਿਸ ਦੇ ਰੂਪ ਵਿੱਚ ਪੇਸ਼ ਕਰਦਾ ਹੈ। ਇਹ ਰੀਟ੍ਰੈਕਸ਼ਨ ਪੋਕੇਟ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ossicles ਦੀ ਚੇਨ ਦੀ ਹੌਲੀ ਹੱਡੀ ਦੇ ਵਿਨਾਸ਼ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਵਿਗੜ ਸਕਦੀ ਹੈ ਜੋ ਕੋਲੈਸਟੀਟੋਮਾ ਵਿੱਚ ਵਿਕਸਤ ਹੋ ਜਾਂਦੀ ਹੈ। ਅੰਤ ਵਿੱਚ, ਲੰਬੇ ਸਮੇਂ ਵਿੱਚ, ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਵਾਧਾ ਅੰਦਰੂਨੀ ਕੰਨ ਨੂੰ ਨਸ਼ਟ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਇਸਲਈ ਪੂਰੀ ਬੋਲ਼ੇਪਣ ਜਾਂ ਕੋਫੋਸਿਸ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੋ ਸਕਦਾ ਹੈ;
- ਚਿਹਰੇ ਦਾ ਅਧਰੰਗ: ਕਦੇ-ਕਦਾਈਂ, ਇਹ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਚਿਹਰੇ ਦੀਆਂ ਨਸਾਂ ਦੇ ਦਰਦ ਨਾਲ ਮੇਲ ਖਾਂਦਾ ਹੈ;
- ਚੱਕਰ ਆਉਣੇ ਅਤੇ ਸੰਤੁਲਨ ਵਿਕਾਰ ਦੀ ਭਾਵਨਾ: ਕਦੇ-ਕਦਾਈਂ, ਉਹ ਕੋਲੈਸਟੀਟੋਮਾ ਦੁਆਰਾ ਅੰਦਰੂਨੀ ਕੰਨ ਦੇ ਖੁੱਲਣ ਨਾਲ ਜੁੜੇ ਹੁੰਦੇ ਹਨ;
- ਕੰਨ ਦੇ ਨੇੜੇ ਟੈਂਪੋਰਲ ਬ੍ਰੇਨ ਖੇਤਰ ਵਿੱਚ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਵਿਕਾਸ ਦੇ ਬਾਅਦ ਮਾਸਟੋਇਡਾਇਟਿਸ, ਮੈਨਿਨਜਾਈਟਿਸ, ਜਾਂ ਦਿਮਾਗੀ ਫੋੜਾ ਵਰਗੀਆਂ ਦੁਰਲੱਭ ਗੰਭੀਰ ਲਾਗਾਂ।
ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਪਤਾ ਕਿਵੇਂ ਲਗਾਇਆ ਜਾਵੇ?
ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਨਿਦਾਨ ਇਸ 'ਤੇ ਅਧਾਰਤ ਹੈ:
- ਓਟੋਸਕੋਪੀ, ਯਾਨੀ ਕਲੀਨਿਕਲ ਜਾਂਚ ਦਾ ਮਤਲਬ ਹੈ, ਮਾਹਰ ENT ਸਪੈਸ਼ਲਿਸਟ ਦੁਆਰਾ ਮਾਈਕਰੋਸਕੋਪ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਕਿ ਕੰਨ ਤੋਂ ਡਿਸਚਾਰਜ, ਇੱਕ ਓਟਿਟਿਸ, ਇੱਕ ਰੀਟ੍ਰੈਕਸ਼ਨ ਜੇਬ, ਜਾਂ ਚਮੜੀ ਦੇ ਗਲੇ ਦਾ ਨਿਦਾਨ ਕਰਨਾ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ, ਜੋ ਕਿ ਪੁਸ਼ਟੀ ਕਰਨ ਵਾਲਾ ਇੱਕੋ ਇੱਕ ਕਲੀਨਿਕਲ ਪਹਿਲੂ ਹੈ। ਕੋਲੈਸਟੀਟੋਮਾ ਦੀ ਮੌਜੂਦਗੀ;
- ਇੱਕ ਆਡੀਓਗਰਾਮ, ਜਾਂ ਸੁਣਨ ਦਾ ਮਾਪ। ਬਿਮਾਰੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੇ, ਸੁਣਨ ਦੀ ਕਮਜ਼ੋਰੀ ਮੁੱਖ ਤੌਰ 'ਤੇ ਮੱਧ ਕੰਨ ਵਿੱਚ ਸਥਿਤ ਹੈ. ਇਸ ਲਈ ਇਹ ਕਲਾਸਿਕ ਤੌਰ 'ਤੇ ਟਾਈਮਪੈਨਿਕ ਝਿੱਲੀ ਦੇ ਸੰਸ਼ੋਧਨ ਜਾਂ ਮੱਧ ਕੰਨ ਵਿੱਚ ossicles ਦੀ ਲੜੀ ਦੇ ਪ੍ਰਗਤੀਸ਼ੀਲ ਵਿਨਾਸ਼ ਨਾਲ ਜੁੜੇ ਸ਼ੁੱਧ ਸੰਚਾਲਕ ਸੁਣਵਾਈ ਦੇ ਨੁਕਸਾਨ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ। ਹੱਡੀ ਸੰਚਾਲਨ ਵਕਰ ਜੋ ਅੰਦਰੂਨੀ ਕੰਨ ਦੀ ਜਾਂਚ ਕਰਦਾ ਹੈ, ਫਿਰ ਸਖਤੀ ਨਾਲ ਆਮ ਹੁੰਦਾ ਹੈ। ਹੌਲੀ-ਹੌਲੀ, ਸਮੇਂ ਦੇ ਨਾਲ ਅਤੇ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਵਾਧੇ ਦੇ ਨਾਲ, ਅਖੌਤੀ "ਮਿਕਸਡ" ਬੋਲ਼ੇਪਣ (ਸੰਚਾਲਕ ਸੁਣਨ ਸ਼ਕਤੀ ਦੇ ਨੁਕਸਾਨ ਨਾਲ ਸੰਬੰਧਿਤ ਸੰਵੇਦਨਾਤਮਕ ਸੁਣਵਾਈ ਦਾ ਨੁਕਸਾਨ) ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੱਡੀਆਂ ਦੇ ਸੰਚਾਲਨ ਵਿੱਚ ਕਮੀ ਦਿਖਾਈ ਦੇ ਸਕਦੀ ਹੈ ਅਤੇ ਵਿਨਾਸ਼ ਦੀ ਸ਼ੁਰੂਆਤ ਦੇ ਪੱਖ ਵਿੱਚ ਬਹੁਤ ਜ਼ਿਆਦਾ ਹੈ। ਅੰਦਰੂਨੀ ਕੰਨ ਦੇ ਬਿਨਾਂ ਦੇਰੀ ਕੀਤੇ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ;
- ਇੱਕ ਚੱਟਾਨ ਸਕੈਨ: ਇਸਨੂੰ ਸਰਜੀਕਲ ਪ੍ਰਬੰਧਨ ਲਈ ਯੋਜਨਾਬੱਧ ਤੌਰ 'ਤੇ ਬੇਨਤੀ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਸੰਪਰਕ 'ਤੇ ਹੱਡੀਆਂ ਦੇ ਵਿਨਾਸ਼ ਦੀ ਮੌਜੂਦਗੀ ਦੇ ਨਾਲ ਮੱਧ ਕੰਨ ਦੇ ਕੰਪਾਰਟਮੈਂਟਾਂ ਵਿੱਚ ਕਨਵੈਕਸ ਕਿਨਾਰਿਆਂ ਦੇ ਨਾਲ ਇੱਕ ਧੁੰਦਲਾਪਣ ਦੀ ਕਲਪਨਾ ਕਰਕੇ, ਇਹ ਰੇਡੀਓਲੋਜੀਕਲ ਪ੍ਰੀਖਿਆ ਕੋਲੇਸਟੋਮਾ ਦੇ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨਾ, ਇਸਦੇ ਵਿਸਥਾਰ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਨ ਅਤੇ ਸੰਭਾਵਿਤ ਪੇਚੀਦਗੀਆਂ ਦੀ ਖੋਜ ਕਰਨਾ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ;
- ਇੱਕ MRI ਲਈ ਬੇਨਤੀ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ ਖਾਸ ਤੌਰ 'ਤੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੁਬਾਰਾ ਹੋਣ ਬਾਰੇ ਸ਼ੱਕ ਦੀ ਸਥਿਤੀ ਵਿੱਚ।
ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਇਲਾਜ ਕਿਵੇਂ ਕਰਨਾ ਹੈ?
ਜਦੋਂ ਕੋਲੈਸਟੀਟੋਮਾ ਦੇ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇੱਕੋ ਇੱਕ ਸੰਭਵ ਇਲਾਜ ਸਰਜਰੀ ਦੁਆਰਾ ਇਸਨੂੰ ਹਟਾਉਣਾ ਹੈ।
ਦਖਲ ਦੇ ਉਦੇਸ਼
ਦਖਲਅੰਦਾਜ਼ੀ ਦਾ ਉਦੇਸ਼ ਕੋਲੈਸਟੀਆਟੋਮਾ ਦੀ ਕੁੱਲ ਸਮਾਪਤੀ ਕਰਨਾ ਹੈ, ਜਦੋਂ ਕਿ ਸੁਣਵਾਈ, ਸੰਤੁਲਨ ਅਤੇ ਚਿਹਰੇ ਦੇ ਫੰਕਸ਼ਨ ਨੂੰ ਸੁਰੱਖਿਅਤ ਜਾਂ ਸੁਧਾਰਦੇ ਹੋਏ ਜੇ ਮੱਧ ਕੰਨ ਵਿੱਚ ਇਸਦਾ ਸਥਾਨ ਇਸਦੀ ਇਜਾਜ਼ਤ ਦਿੰਦਾ ਹੈ। ਕੋਲੈਸਟੀਟੋਮਾ ਨੂੰ ਹਟਾਉਣ ਨਾਲ ਸਬੰਧਤ ਲੋੜਾਂ ਕਈ ਵਾਰ ਸੁਣਵਾਈ ਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਣ ਜਾਂ ਸੁਧਾਰਨ ਦੀ ਅਸੰਭਵਤਾ, ਜਾਂ ਓਪਰੇਸ਼ਨ ਤੋਂ ਬਾਅਦ ਸੁਣਨ ਸ਼ਕਤੀ ਦੇ ਵਿਗੜਣ ਦੀ ਵੀ ਵਿਆਖਿਆ ਕਰ ਸਕਦੀਆਂ ਹਨ।
ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਦੀਆਂ ਕਈ ਕਿਸਮਾਂ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ:
- ਬੰਦ ਤਕਨੀਕ ਵਿੱਚ tympanoplasty;
- ਓਪਨ ਤਕਨੀਕ ਵਿੱਚ tympanoplasty;
- petro-mastoid ਛੁੱਟੀ.
ਇਹਨਾਂ ਵੱਖ-ਵੱਖ ਤਕਨੀਕਾਂ ਵਿਚਕਾਰ ਚੋਣ ਦਾ ਫੈਸਲਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ENT ਸਰਜਨ ਨਾਲ ਚਰਚਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਇਹ ਕਈ ਕਾਰਕਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ:
- ਕੋਲੈਸਟੀਟੋਮਾ ਦਾ ਵਿਸਤਾਰ;
- ਸੁਣਨ ਦੀ ਸਥਿਤੀ;
- ਸਰੀਰਿਕ ਰੂਪਾਂਤਰ;
- ਜਲਜੀ ਗਤੀਵਿਧੀਆਂ ਨੂੰ ਮੁੜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਇੱਛਾ;
- ਡਾਕਟਰੀ ਨਿਗਰਾਨੀ ਦੀਆਂ ਸੰਭਾਵਨਾਵਾਂ;
- ਆਪਰੇਟਿਵ ਜੋਖਮ ਆਦਿ
ਦਖਲਅੰਦਾਜ਼ੀ ਨੂੰ ਪੂਰਾ ਕਰਨਾ
ਇਹ ਜਨਰਲ ਅਨੱਸਥੀਸੀਆ, ਰੈਟਰੋ-ਔਰੀਕੂਲਰ, ਭਾਵ ਕੰਨ ਦੇ ਪਿਛਲੇ ਹਿੱਸੇ ਰਾਹੀਂ, ਹਸਪਤਾਲ ਵਿੱਚ ਕੁਝ ਦਿਨਾਂ ਦੇ ਇੱਕ ਛੋਟੇ ਠਹਿਰਨ ਦੌਰਾਨ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਪੂਰੇ ਓਪਰੇਸ਼ਨ ਦੌਰਾਨ ਚਿਹਰੇ ਦੀਆਂ ਨਸਾਂ ਦੀ ਲਗਾਤਾਰ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਦਖਲਅੰਦਾਜ਼ੀ ਵਿੱਚ, ਐਨਾਟੋਮੋ-ਪੈਥੋਲੋਜੀਕਲ ਜਾਂਚ ਲਈ ਭੇਜੇ ਗਏ ਕੋਲੈਸਟੀਟੋਮਾ ਨੂੰ ਕੱਢਣ ਤੋਂ ਬਾਅਦ, ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਘੱਟ ਰਹਿੰਦ-ਖੂੰਹਦ ਨੂੰ ਛੱਡਣਾ ਅਤੇ ਟ੍ਰੈਗਲ ਖੇਤਰ ਤੋਂ ਲਏ ਗਏ ਉਪਾਸਥੀ ਦੁਆਰਾ ਕੰਨ ਦੇ ਪਰਦੇ ਨੂੰ ਪੁਨਰਗਠਨ ਕਰਨਾ, ਯਾਨੀ ਕਿ ਆਡੀਟੋਰੀ ਨਹਿਰ ਦੇ ਅਗਲੇ ਹਿੱਸੇ ਵਿੱਚ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ। ਬਾਹਰੀ, ਜਾਂ ਆਰੀਕਲ ਦੇ ਕੋਂਚਾ ਦੇ ਪਿਛਲੇ ਪਾਸੇ।
ਤੰਦਰੁਸਤੀ ਅਤੇ ਪੋਸਟ-ਆਪਰੇਟਿਵ ਫਾਲੋ-ਅੱਪ
ਕੋਲੈਸਟੀਟੋਮਾ ਦੁਆਰਾ ਨੁਕਸਾਨੇ ਗਏ ਓਸੀਕਲਾਂ ਦੀ ਚੇਨ ਦੇ ਮਾਮਲੇ ਵਿੱਚ, ਜੇ ਕੰਨ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸੰਕਰਮਿਤ ਨਹੀਂ ਹੈ, ਤਾਂ ਇਸ ਪਹਿਲੇ ਸਰਜੀਕਲ ਦਖਲ ਦੇ ਦੌਰਾਨ, ਨਸ਼ਟ ਹੋਏ ਓਸੀਕਲ ਨੂੰ ਪ੍ਰੋਸਥੀਸਿਸ ਨਾਲ ਬਦਲ ਕੇ ਸੁਣਵਾਈ ਦਾ ਪੁਨਰ ਨਿਰਮਾਣ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਕਲੀਨਿਕਲ ਅਤੇ ਰੇਡੀਓਲੌਜੀਕਲ ਨਿਗਰਾਨੀ (ਸੀਟੀ ਸਕੈਨ ਅਤੇ ਐਮਆਰਆਈ) ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਕਿਉਂਕਿ ਕੋਲੈਸਟੀਆਟੋਮਾ ਦੇ ਮੁੜ ਆਉਣ ਦੀ ਉੱਚ ਸੰਭਾਵਨਾ ਹੈ। ਓਪਰੇਸ਼ਨ ਤੋਂ 6 ਮਹੀਨਿਆਂ ਬਾਅਦ ਮਰੀਜ਼ ਨੂੰ ਦੁਬਾਰਾ ਦੇਖਣਾ ਅਤੇ 1 ਸਾਲ ਵਿੱਚ ਇੱਕ ਇਮੇਜਿੰਗ ਪ੍ਰੀਖਿਆ ਨੂੰ ਯੋਜਨਾਬੱਧ ਢੰਗ ਨਾਲ ਤਹਿ ਕਰਨਾ ਜ਼ਰੂਰੀ ਹੈ। ਸੁਣਵਾਈ ਦੀ ਬਹਾਲੀ, ਸ਼ੱਕੀ ਰੇਡੀਓਲੌਜੀਕਲ ਚਿੱਤਰ ਜਾਂ ਦੁਹਰਾਓ ਦੇ ਪੱਖ ਵਿੱਚ, ਅਸਧਾਰਨ ਓਟੋਸਕੋਪੀ ਜਾਂ ਬਾਅਦ ਦੇ ਤਸੱਲੀਬਖਸ਼ ਪੁਨਰ ਨਿਰਮਾਣ ਦੇ ਬਾਵਜੂਦ ਸੁਣਵਾਈ ਦੇ ਵਿਗੜਣ ਦੀ ਸਥਿਤੀ ਵਿੱਚ, ਇੱਕ ਦੂਜੀ ਸਰਜੀਕਲ ਦਖਲ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਪਹਿਲੇ ਤੋਂ 9 ਤੋਂ 18 ਮਹੀਨਿਆਂ ਬਾਅਦ ਯੋਜਨਾ ਬਣਾਉਣ ਲਈ, ਬਕਾਇਆ ਕੋਲੈਸਟੀਟੋਮਾ ਦੀ ਅਣਹੋਂਦ ਦੀ ਜਾਂਚ ਕਰਨ ਅਤੇ ਸੁਣਨ ਸ਼ਕਤੀ ਨੂੰ ਸੁਧਾਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਨ ਲਈ।
ਇਸ ਸਥਿਤੀ ਵਿੱਚ ਕਿ ਯੋਜਨਾਬੱਧ ਕਰਨ ਲਈ ਕੋਈ ਦੂਜੀ ਦਖਲਅੰਦਾਜ਼ੀ ਨਹੀਂ ਹੈ, ਕਈ ਸਾਲਾਂ ਵਿੱਚ ਇੱਕ ਸਾਲਾਨਾ ਕਲੀਨਿਕਲ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਆਖਰੀ ਸਰਜੀਕਲ ਦਖਲਅੰਦਾਜ਼ੀ ਦੇ 5 ਸਾਲਾਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਤੋਂ ਬਾਅਦ ਦੁਹਰਾਓ ਦੀ ਅਣਹੋਂਦ ਵਿੱਚ ਨਿਸ਼ਚਤ ਇਲਾਜ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।