ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ: ਕਾਰਨ, ਲੱਛਣ ਅਤੇ ਇਲਾਜ
ਸੁਭਾਵਕ ਅਤੇ ਬਹੁਤ ਹੀ ਆਮ ਰੋਗ ਵਿਗਿਆਨ, ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ 55 ਤੋਂ 60 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਇੱਕ ਚੌਥਾਈ ਪੁਰਸ਼ਾਂ ਅਤੇ 66 ਤੋਂ 70 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਦੋ ਵਿੱਚੋਂ ਇੱਕ ਤੋਂ ਵੱਧ ਪੁਰਸ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ। ਲੱਛਣ ਕੀ ਹਨ? ਇਸਦਾ ਨਿਦਾਨ ਅਤੇ ਇਲਾਜ ਕਿਵੇਂ ਕਰਨਾ ਹੈ? ਇਨੇਸ ਡੋਮਿਨਿਕ, ਯੂਰੋਲੋਜਿਸਟ ਦੇ ਜਵਾਬ
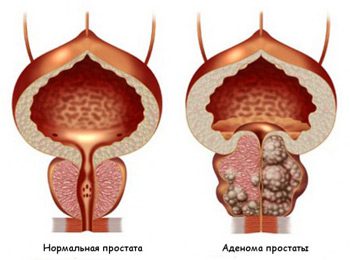
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੀ ਪਰਿਭਾਸ਼ਾ
ਇਸ ਨੂੰ ਸੁਭਾਵਕ ਪ੍ਰੋਸਟੈਟਿਕ ਹਾਈਪਰਪਲਸੀਆ (BPH) ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਪ੍ਰੋਸਟੇਟ ਦੇ ਆਕਾਰ ਵਿੱਚ ਹੌਲੀ ਹੌਲੀ ਵਾਧਾ ਹੁੰਦਾ ਹੈ। "ਬੁਢਾਪੇ ਨਾਲ ਜੁੜੇ ਪ੍ਰੋਸਟੇਟ ਸੈੱਲਾਂ ਦੇ ਫੈਲਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਵਾਲੀਅਮ ਵਿੱਚ ਇਹ ਵਾਧਾ" ਡਾ ਡੋਮਿਨਿਕ ਕਹਿੰਦਾ ਹੈ.
ਇਸ ਰੋਗ ਵਿਗਿਆਨ ਦੀ ਬਾਰੰਬਾਰਤਾ ਉਮਰ ਦੇ ਨਾਲ ਵਧਦੀ ਹੈ ਅਤੇ 90 ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਲਗਭਗ 80% ਮਰਦਾਂ ਨੂੰ ਵੱਖ-ਵੱਖ ਡਿਗਰੀਆਂ ਤੱਕ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ। "ਇਹ ਇੱਕ ਪੁਰਾਣੀ ਪੈਥੋਲੋਜੀ ਹੈ, ਜੋ ਕਈ ਸਾਲਾਂ ਤੋਂ ਵਿਕਸਿਤ ਹੋ ਰਹੀ ਹੈ, ਪਰ ਜੋ ਪ੍ਰੋਸਟੇਟ ਕੈਂਸਰ ਨਾਲ ਜੁੜੀ ਨਹੀਂ ਹੈ" ਯੂਰੋਲੋਜਿਸਟ ਸ਼ਾਮਲ ਕਰਦਾ ਹੈ।
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੇ ਕਾਰਨ ਅਤੇ ਜੋਖਮ ਦੇ ਕਾਰਕ
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੇ ਵਿਕਾਸ ਦੀ ਵਿਧੀ ਨੂੰ ਮਾੜੀ ਸਮਝਿਆ ਜਾਂਦਾ ਹੈ.
"ਕਈ ਸਿਧਾਂਤ ਵਿਕਸਿਤ ਕੀਤੇ ਗਏ ਹਨ: ਹਾਰਮੋਨਲ ਵਿਧੀ - ਖਾਸ ਤੌਰ 'ਤੇ DHT ਦੁਆਰਾ - ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ, ਜਾਂ ਪ੍ਰੋਸਟੇਟ ਸੈੱਲਾਂ ਦੇ ਵਿਕਾਸ ਅਤੇ ਵਿਨਾਸ਼ ਵਿਚਕਾਰ ਅਸੰਤੁਲਨ" ਇਨੇਸ ਡੋਮਿਨਿਕ ਨੂੰ ਦਰਸਾਉਂਦਾ ਹੈ।
ਮੈਟਾਬੋਲਿਕ ਸਿੰਡਰੋਮ ਹਾਲਾਂਕਿ ਇੱਕ ਅਸਲ ਜੋਖਮ ਦਾ ਕਾਰਕ ਹੋਵੇਗਾ, ਕਿਉਂਕਿ ਮੈਟਾਬੋਲਿਕ ਸਿੰਡਰੋਮ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਲਈ ਇਲਾਜ ਕੀਤੇ ਜਾਣ ਦੀ ਸੰਭਾਵਨਾ ਦੁੱਗਣੀ ਹੋ ਜਾਂਦੀ ਹੈ।
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੇ ਲੱਛਣ
ਕਈ ਵਾਰ ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਪੂਰੀ ਤਰ੍ਹਾਂ ਨਾਲ ਲੱਛਣ ਰਹਿਤ ਹੁੰਦਾ ਹੈ ਅਤੇ ਡਾਕਟਰੀ ਇਮੇਜਿੰਗ ਇਮਤਿਹਾਨ ਦੌਰਾਨ ਇਤਫਾਕ ਨਾਲ ਖੋਜਿਆ ਜਾਂਦਾ ਹੈ। ਪਰ ਅਕਸਰ, ਇਹ ਅਸਧਾਰਨ ਤੌਰ 'ਤੇ ਵਿਕਸਤ ਪ੍ਰੋਸਟੇਟ ਦੁਆਰਾ ਯੂਰੇਥਰਾ ਦੇ ਸੰਕੁਚਨ ਕਾਰਨ ਪਿਸ਼ਾਬ ਸੰਬੰਧੀ ਲੱਛਣਾਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ।
"LUTS (ਪਿਸ਼ਾਬ ਨਾਲੀ ਦੇ ਵਿਕਾਰ) ਦੇ ਲੱਛਣ ਮਰੀਜ਼ ਦੁਆਰਾ ਮਹਿਸੂਸ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ" ਖਾਸ ਤੌਰ 'ਤੇ ਯੂਰੋਲੋਜਿਸਟ ਦੱਸਦਾ ਹੈ।
ਇੰਟਰਨੈਸ਼ਨਲ ਕੰਟੀਨੈਂਸ ਸੋਸਾਇਟੀ (ICS) ਇਹਨਾਂ ਲੱਛਣਾਂ ਨੂੰ ਤਿੰਨ ਸ਼੍ਰੇਣੀਆਂ ਵਿੱਚ ਵੰਡਦੀ ਹੈ:
ਭਰਨ ਦੇ ਪੜਾਅ ਦੇ ਵਿਕਾਰ
"ਇਹ ਪੋਲੈਕਿਯੂਰੀਆ ਹੈ, ਅਰਥਾਤ ਅਕਸਰ ਪਿਸ਼ਾਬ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ, ਜੋ ਦਿਨ ਜਾਂ ਰਾਤ ਦੇ ਨਾਲ-ਨਾਲ ਪਿਸ਼ਾਬ ਦੀ ਐਮਰਜੈਂਸੀ ਵੀ ਹੋ ਸਕਦੀ ਹੈ" ਡਾ ਡੋਮਿਨਿਕ ਦੱਸਦਾ ਹੈ।
ਖਾਲੀ ਪੜਾਅ ਦੇ ਵਿਕਾਰ
“ਇਸ ਨੂੰ ਪਿਸ਼ਾਬ ਕਰਨ ਲਈ ਧੱਕਣ ਦੀ ਜ਼ਰੂਰਤ ਹੈ, ਜਿਸ ਨੂੰ ਡਾਇਸੂਰੀਆ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਪਿਸ਼ਾਬ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਜਾਂ ਇੱਥੋਂ ਤੱਕ ਕਿ ਇੱਕ ਤਿੱਖਾ ਅਤੇ/ਜਾਂ ਕਮਜ਼ੋਰ ਪਿਸ਼ਾਬ ਦੀ ਧਾਰਾ” ਮਾਹਰ ਜਾਰੀ ਰੱਖਦਾ ਹੈ।
ਪੋਸਟ-ਵੋਇਡਿੰਗ ਪੜਾਅ ਦੇ ਵਿਕਾਰ
"ਇਹ ਦੇਰ ਨਾਲ ਆਉਣ ਵਾਲੀਆਂ ਬੂੰਦਾਂ ਹਨ ਜਾਂ ਬਲੈਡਰ ਦੇ ਅਧੂਰੇ ਖਾਲੀ ਹੋਣ ਦਾ ਪ੍ਰਭਾਵ ਹੈ।"
ਇਹ ਵੀ ਵਾਪਰਦਾ ਹੈ ਕਿ ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਜਿਨਸੀ ਨਪੁੰਸਕਤਾ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਇੱਕ ਕਮਜ਼ੋਰ ejaculatory jet ਵੀ ਸ਼ਾਮਲ ਹੈ.
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦਾ ਨਿਦਾਨ
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦਾ ਨਿਦਾਨ ਸੰਭਾਵਿਤ ਪਿਸ਼ਾਬ ਦੇ ਲੱਛਣਾਂ ਲਈ ਮਰੀਜ਼ ਤੋਂ ਪੁੱਛਗਿੱਛ, ਡਿਜੀਟਲ ਗੁਦੇ ਦੀ ਜਾਂਚ ਦੇ ਨਾਲ ਸਰੀਰਕ ਮੁਆਇਨਾ ਅਤੇ ਕਈ ਵਾਰ, ਜੇ ਲੋੜ ਹੋਵੇ, ਇਮੇਜਿੰਗ ਅਤੇ ਜੀਵ ਵਿਗਿਆਨ 'ਤੇ ਅਧਾਰਤ ਹੈ।
"ਡਿਜ਼ੀਟਲ ਗੁਦੇ ਦੀ ਪ੍ਰੀਖਿਆ ਦੀ ਵਰਤੋਂ ਪ੍ਰੋਸਟੇਟ ਦੇ ਆਕਾਰ ਅਤੇ ਇਕਸਾਰਤਾ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਤਾਂ ਜੋ ਇਹ ਯਕੀਨੀ ਬਣਾਇਆ ਜਾ ਸਕੇ ਕਿ ਕੋਈ ਪ੍ਰੋਸਟੇਟ ਕੈਂਸਰ ਨਹੀਂ ਹੈ। ਇਹ ਇੱਕ ਦਰਦ ਰਹਿਤ ਅਤੇ ਜੋਖਮ ਰਹਿਤ ਪ੍ਰੀਖਿਆ ਹੈ” ਡਾ ਡੋਮਿਨਿਕ ਦਾ ਵਰਣਨ ਕਰਦਾ ਹੈ।
ਸ਼ੱਕ ਦੀ ਸਥਿਤੀ ਵਿੱਚ, ਇੱਕ ਪ੍ਰਵਾਹ ਮਾਪ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ: ਮਰੀਜ਼ ਨੂੰ ਫਿਰ ਇੱਕ "ਵਿਸ਼ੇਸ਼" ਟਾਇਲਟ ਵਿੱਚ ਪਿਸ਼ਾਬ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਜੋ ਪਿਸ਼ਾਬ ਦੇ ਪ੍ਰਵਾਹ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਦਿੰਦਾ ਹੈ।
ਇਮੇਜਿੰਗ ਰੇਨੋ-ਵੇਸੀਕੋ-ਪ੍ਰੋਸਟੈਟਿਕ ਅਲਟਰਾਸਾਊਂਡ 'ਤੇ ਆਧਾਰਿਤ ਹੈ। "ਇਹ ਪ੍ਰੋਸਟੇਟ ਦੀ ਮਾਤਰਾ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨਾ, ਬਲੈਡਰ ਕੈਲਕੂਲਸ ਜਾਂ ਬਲੈਡਰ ਦੀ ਵਿਗਾੜ ਦੀ ਅਣਹੋਂਦ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨਾ ਅਤੇ ਗੁਰਦੇ ਦੇ ਪ੍ਰਭਾਵਾਂ ਦੀ ਅਣਹੋਂਦ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨਾ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ" ਮਾਹਿਰ ਦੱਸਦਾ ਹੈ। ਇਹ ਅਲਟਰਾਸਾਊਂਡ ਪਿਸ਼ਾਬ ਦੌਰਾਨ ਬਲੈਡਰ ਦੇ ਸਹੀ ਖਾਲੀ ਹੋਣ ਦੀ ਜਾਂਚ ਕਰਨਾ ਵੀ ਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ।
ਅੰਤ ਵਿੱਚ, ਜੀਵ-ਵਿਗਿਆਨ ਪੀਐਸਏ ਨਾਮਕ ਪ੍ਰੋਸਟੇਟ ਹਾਰਮੋਨ ਦੇ ਨਿਰਧਾਰਨ 'ਤੇ ਅਧਾਰਤ ਹੈ - ਸੰਭਾਵਤ ਪ੍ਰੋਸਟੇਟ ਕੈਂਸਰ ਨੂੰ ਰੱਦ ਕਰਨ ਲਈ - ਅਤੇ ਕ੍ਰੀਏਟੀਨਾਈਨ ਦੇ ਵਿਸ਼ਲੇਸ਼ਣ ਦੁਆਰਾ ਗੁਰਦੇ ਦੇ ਫੰਕਸ਼ਨ ਦੀ ਜਾਂਚ 'ਤੇ।
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਸੁਭਾਵਕ ਹੋ ਸਕਦਾ ਹੈ, ਸੰਭਾਵੀ ਪੇਚੀਦਗੀਆਂ ਨੂੰ ਰੋਕਣ ਲਈ ਇਸਦੀ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਅਤੇ ਇਲਾਜ ਵੀ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
"ਸਧਾਰਨ ਪ੍ਰੋਸਟੇਟਿਕ ਹਾਈਪਰਪਲਸੀਆ ਅਸਲ ਵਿੱਚ ਬਲੈਡਰ ਦੀ ਰੁਕਾਵਟ ਪੈਦਾ ਕਰ ਸਕਦਾ ਹੈ ਜੋ ਇਸਦੇ ਸਹੀ ਖਾਲੀ ਹੋਣ ਤੋਂ ਰੋਕਦਾ ਹੈ, ਆਪਣੇ ਆਪ ਵਿੱਚ ਕਈ ਤਰ੍ਹਾਂ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ ਦਾ ਕਾਰਨ ਹੈ: ਪਿਸ਼ਾਬ ਨਾਲੀ ਦੀ ਲਾਗ (ਪ੍ਰੋਸਟੇਟਾਇਟਿਸ), ਹੈਮੇਟੂਰੀਆ (ਪਿਸ਼ਾਬ ਵਿੱਚ ਖੂਨ ਆਉਣਾ) ਬਲੈਡਰ ਕੈਲਕੂਲਸ, ਗੰਭੀਰ ਪਿਸ਼ਾਬ ਜਾਂ ਗੁਰਦੇ ਦੀ ਅਸਫਲਤਾ " ਡਾ ਇਨੇਸ ਡੋਮਿਨਿਕ ਦੱਸਦਾ ਹੈ।
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਲਈ ਇਲਾਜ
ਜਿੰਨਾ ਚਿਰ ਮਰੀਜ਼ ਬੇਅਰਾਮੀ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਦਾ ਅਤੇ ਕੋਈ ਪੇਚੀਦਗੀਆਂ ਪੇਸ਼ ਨਹੀਂ ਕਰਦਾ, ਇਲਾਜ ਦੀ ਸ਼ੁਰੂਆਤ ਜ਼ਰੂਰੀ ਨਹੀਂ ਹੈ।
"ਦੂਜੇ ਪਾਸੇ, ਜੇ ਮਰੀਜ਼ ਨੂੰ ਪਿਸ਼ਾਬ ਦੇ ਪੱਧਰ 'ਤੇ ਅਸੁਵਿਧਾ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਲੱਛਣੀ ਦਵਾਈਆਂ ਦੇ ਇਲਾਜ ਬਹੁਤ ਵਧੀਆ ਕੁਸ਼ਲਤਾ ਨਾਲ ਮੌਜੂਦ ਹਨ" ਯੂਰੋਲੋਜਿਸਟ 'ਤੇ ਜ਼ੋਰ ਦਿੰਦਾ ਹੈ।
ਪਹਿਲੀ ਲਾਈਨ ਦੇ ਇਲਾਜ ਦੇ ਰੂਪ ਵਿੱਚ, ਅਤੇ ਉਲਟੀਆਂ ਦੀ ਅਣਹੋਂਦ ਵਿੱਚ, ਡਾਕਟਰ ਲੱਛਣਾਂ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਲਈ ਅਲਫ਼ਾ-ਬਲੌਕਰ (ਅਲਫੂਜ਼ੋਸੀਨ®, ਸਿਲੋਡੋਸੀਨ® ਆਦਿ) ਦੀ ਪੇਸ਼ਕਸ਼ ਕਰਦਾ ਹੈ। ਜੇਕਰ ਉਹ ਕਾਫ਼ੀ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਹੀਂ ਹਨ, ਤਾਂ ਅਸੀਂ ਫਿਰ 5-ਅਲਫ਼ਾ-ਰਿਡਕਟੇਜ ਇਨ੍ਹੀਬੀਟਰਸ (ਫਿਨਾਸਟਰਾਈਡ®, ਡੁਟਾਸਟਰਾਈਡ®) ਦਾ ਪ੍ਰਸਤਾਵ ਕਰਦੇ ਹਾਂ ਜੋ ਲੰਬੇ ਸਮੇਂ ਲਈ ਪ੍ਰੋਸਟੇਟ ਦੇ ਆਕਾਰ ਨੂੰ ਘਟਾ ਕੇ ਕੰਮ ਕਰਦੇ ਹਨ।
“ਜੇਕਰ ਦਵਾਈਆਂ ਦੇ ਇਲਾਜ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਹੀਂ ਹਨ ਜਾਂ ਮਰੀਜ਼ ਨੂੰ BPH ਤੋਂ ਪੇਚੀਦਗੀਆਂ ਹਨ, ਤਾਂ ਸਰਜੀਕਲ ਪ੍ਰਬੰਧਨ ਦੀ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਦਖਲਅੰਦਾਜ਼ੀ ਫਿਰ ਯੂਰੇਥਰਾ ਦੇ ਕਲੀਅਰਿੰਗ 'ਤੇ ਅਧਾਰਤ ਹਨ " ਮਾਹਰ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਦਾ ਹੈ
ਇਹ ਦਖਲਅੰਦਾਜ਼ੀ ਵੱਖ-ਵੱਖ ਤਕਨੀਕਾਂ ਨਾਲ ਐਂਡੋਸਕੋਪੀ ਦੁਆਰਾ ਯੂਰੇਥਰਾ ਰਾਹੀਂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ: "ਰਵਾਇਤੀ ਬਿਜਲਈ ਰੀਸੈਕਸ਼ਨ ਦੁਆਰਾ ਜਾਂ ਲੇਜ਼ਰ ਦੁਆਰਾ ਜਾਂ ਬਾਇਪੋਲਰ ਐਨਕਲੀਏਸ਼ਨ ਦੁਆਰਾ" ਡਾ ਡੋਮਿਨਿਕ ਦੱਸਦਾ ਹੈ।
ਜੇ ਪ੍ਰੋਸਟੇਟ ਦੀ ਮਾਤਰਾ ਬਹੁਤ ਜ਼ਿਆਦਾ ਹੈ, ਤਾਂ ਓਪਨ ਸਰਜਰੀ ਦਾ ਪ੍ਰਸਤਾਵ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, "ਅਸੀਂ ਹਾਈ-ਵੇਅ ਐਡੀਨੋਮੇਕਟੋਮੀ ਬਾਰੇ ਗੱਲ ਕਰ ਰਹੇ ਹਾਂ" ਮਾਹਰ ਨੂੰ ਨਿਰਧਾਰਤ ਕਰਦਾ ਹੈ।
ਪ੍ਰੋਸਟੇਟ ਐਡੀਨੋਮਾ ਦੀ ਰੋਕਥਾਮ
ਹੁਣ ਤੱਕ, BPH ਦੇ ਵਿਕਾਸ ਲਈ ਕੋਈ ਰੋਕਥਾਮ ਉਪਾਅ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਸਾਬਤ ਨਹੀਂ ਹੋਇਆ ਹੈ।
“ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਰੋਕਥਾਮ ਬੀਪੀਐਚ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ ਦੀ ਹੈ ਜੋ ਗੰਭੀਰ ਅਤੇ ਕਈ ਵਾਰ ਸਥਾਈ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜਿਵੇਂ ਕਿ ਪੁਰਾਣੀ ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ। ਇਸ ਲਈ ਇਹ ਜ਼ਰੂਰੀ ਹੈ ਕਿ BPH ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਦੀ ਧਿਆਨ ਨਾਲ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਵੇ ਭਾਵੇਂ ਉਹ ਗੈਰ-ਲੱਛਣ ਵਾਲੇ ਹੋਣ ਤਾਂ ਕਿ ਬਲੈਡਰ ਖਾਲੀ ਹੋਣ ਦਾ ਪਤਾ ਲਗਾਇਆ ਜਾ ਸਕੇ। ਯੂਰੋਲੋਜਿਸਟ ਦੱਸਦਾ ਹੈ।
ਸਫਾਈ ਦੇ ਨਿਯਮਾਂ ਦਾ ਪਾਲਣ ਕਰਨਾ
ਇਸ ਤੋਂ ਇਲਾਵਾ, ਸੰਭਾਵੀ ਜਟਿਲਤਾਵਾਂ ਦਾ ਅੰਦਾਜ਼ਾ ਲਗਾਉਣ ਲਈ ਜੀਵਨ ਦੀ ਸਫਾਈ ਦੇ ਨਿਯਮਾਂ ਦਾ ਆਦਰ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ. ਖਾਸ ਤੌਰ 'ਤੇ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ:
- ਸ਼ਾਮ ਨੂੰ ਤਰਲ ਪਦਾਰਥਾਂ ਦੀ ਖਪਤ ਨੂੰ ਸੀਮਤ ਕਰਨ ਲਈ: ਸੂਪ, ਹਰਬਲ ਚਾਹ, ਪਾਣੀ, ਪੀਣ ਵਾਲੇ ਪਦਾਰਥ
- ਕੈਫੀਨ ਜਾਂ ਅਲਕੋਹਲ ਦੇ ਸੇਵਨ ਨੂੰ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਘਟਾਉਣ ਲਈ,
- ਕਬਜ਼ ਨਾਲ ਲੜਨ ਲਈ, ਫਲਾਂ, ਸਬਜ਼ੀਆਂ, ਸਾਬਤ ਅਨਾਜ ਅਤੇ ਫਲੀਆਂ ਨਾਲ ਭਰਪੂਰ ਖੁਰਾਕ ਨਾਲ,
- ਨਿਯਮਤ ਸਰੀਰਕ ਗਤੀਵਿਧੀ ਦਾ ਅਭਿਆਸ ਕਰਨ ਲਈ.